Clear Sky Science · es
Perspectivas mecanísticas sobre el impacto de las infecciones virales prenatales en la inmunidad materna y de la descendencia
Virus y embarazo: por qué importa para las familias
Cada año, millones de embarazos se producen en el contexto de brotes virales como el VIH, la COVID-19 y la gripe. Incluso cuando los bebés no se infectan directamente, la investigación muestra que la respuesta inmune de la madre a estos virus puede dejar huellas duraderas en la salud del niño. Esta revisión reúne estudios de vanguardia para explicar cómo las infecciones virales prenatales comunes remodelan de forma sutil el entorno del útero, la placenta y el sistema inmunitario en desarrollo, con consecuencias que pueden perdurar desde el nacimiento hasta la edad adulta.
Tres virus distintos, un desafío compartido
El artículo se centra en tres virus de importancia global: el VIH, el SARS-CoV-2 (agente de la COVID-19) y la gripe. Estas infecciones difieren en su modo de transmisión y en su persistencia: el VIH es crónico, mientras que la COVID-19 y la gripe suelen ser de corta duración. No obstante, los tres pueden alterar el delicado equilibrio del sistema inmune materno durante el embarazo. Tradicionalmente, la preocupación clínica se centraba en la “transmisión vertical”, cuando el propio virus atraviesa la placenta e infecta al feto. Hoy, la evidencia muestra que, incluso sin infección fetal directa, la reacción inmune materna y la inflamación pueden cambiar la estructura de la placenta, alterar el flujo sanguíneo y la entrega de nutrientes, e influir en el desarrollo del sistema inmunitario y nervioso del bebé.
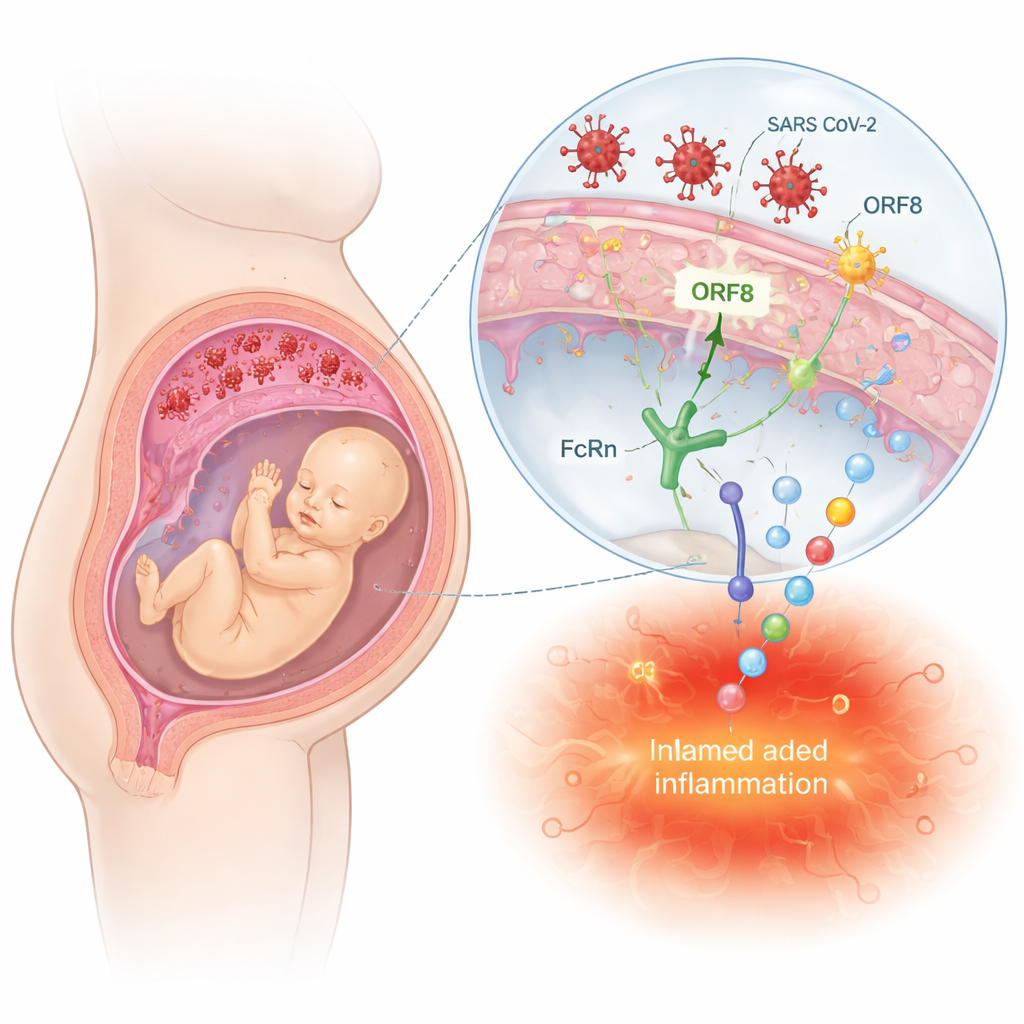
Cómo la placenta se convierte en un campo de batalla
La placenta actúa como escudo y puente entre la madre y el feto. El VIH puede invadir esta barrera infectando células inmunitarias y células placentarias, o aprovechándose de anticuerpos que habitualmente transportan proteínas protectoras al feto. En contraste, el SARS-CoV-2 y la gripe rara vez alcanzan los tejidos fetales, pero pueden dañar los vasos sanguíneos placentarios y desencadenar cascadas inflamatorias. La revisión describe cómo proteínas virales, como las proteínas Tat y Nef del VIH o ORF8 y la proteína Spike del SARS-CoV-2, interactúan con receptores y vías de señalización en células placentarias e inmunitarias. Estas interacciones pueden desencadenar respuestas inflamatorias intensas, interferir con las defensas antivirales y alterar la producción hormonal: cambios que quizá no provoquen defectos congénitos evidentes, pero que pueden reprogramar silenciosamente el desarrollo fetal.
Huellas duraderas en la inmunidad y la salud cerebral del niño
Una de las ideas más importantes del trabajo es que la infección prenatal puede “entrenar” el sistema inmune del lactante de formas que persisten mucho después del nacimiento. Los bebés expuestos al VIH en el útero pero nacidos sin infección con frecuencia muestran alteraciones en el número y la función de células inmunitarias clave, niveles más altos de moléculas inflamatorias y diferencias en su microbiota intestinal. Patrones similares están emergiendo en niños expuestos al SARS-CoV-2 y, en estudios animales, a la gripe. Estos cambios tempranos se asocian con mayor riesgo de infecciones graves en la infancia, variaciones en la respuesta a vacunas y posibles aumentos en alergias y enfermedades mediadas por el sistema inmune. En el cerebro, la activación inmune materna —especialmente picos de citocinas como IL-6 e IL-17— se ha vinculado, en estudios humanos y animales, con problemas neurodesarrollamentales posteriores, incluidos trastornos del aprendizaje, alteraciones conductuales y, en algunos casos, mayores tasas de condiciones como el autismo y la esquizofrenia.
Proteger a madres y bebés: qué se puede hacer
La revisión examina también cómo evoluciona la atención clínica para reducir estos riesgos. En el caso del VIH, la terapia antirretroviral temprana y sostenida para la madre, junto con regímenes farmacológicos adaptados para el recién nacido, ha reducido las tasas de transmisión directa por debajo del 1 % en muchos entornos, aunque los efectos relacionados con la inflamación requieren un seguimiento cuidadoso. Para la COVID-19 y la gripe, la vacunación materna destaca como una herramienta eficaz: las madres vacunadas transmiten anticuerpos protectores a través de la placenta, reduciendo la probabilidad de que sus lactantes necesiten hospitalización en los primeros meses de vida. Las estrategias emergentes incluyen anticuerpos monoclonales, antivirales de pequeña molécula y terapias que atenúen con cautela la inflamación excesiva sin suprimir las defensas inmunitarias esenciales: enfoques que deben probarse específicamente en poblaciones embarazadas.
Qué significa esto para futuros padres y niños
En conjunto, el artículo concluye que la exposición prenatal a virus no es solo una amenaza inmediata, sino también una “partida a largo plazo” para la salud. Incluso cuando los bebés evitan la infección directa, la respuesta inmune materna puede modelar de forma sutil su sistema inmunitario, el desarrollo cerebral y el microbioma, influyendo en cómo responden a infecciones y posiblemente en su riesgo de desarrollar enfermedades crónicas más adelante. Comprender estas vías abre la puerta a vacunas más inteligentes, antivirales más seguros durante el embarazo y un mejor seguimiento a largo plazo de los niños expuestos. Para familias y clínicos, el mensaje es claro: proteger la salud materna durante el embarazo es una inversión en la salud de por vida de la próxima generación.
Cita: Salem, G.M., Azamor, T., Familiar-Macedo, D. et al. Mechanistic insights into the impact of prenatal viral infections on maternal and offspring immunity. npj Viruses 4, 7 (2026). https://doi.org/10.1038/s44298-026-00174-9
Palabras clave: infección viral prenatal, activación inmune materna, inflamación placentaria, inmunidad de la descendencia, neurodesarrollo