Clear Sky Science · es
La expresión de IL10RB en células cancerosas se asocia con cambios evolutivos que consolidan la resistencia al tratamiento
Por qué algunos cánceres se niegan a desaparecer
El tratamiento del cáncer ha avanzado mucho, pero muchos tumores aún reaparecen, se diseminan o dejan de responder a los fármacos. Este estudio explora por qué ciertas células cancerosas se vuelven especialmente difíciles de eliminar y cómo una molécula de superficie poco conocida, llamada IL10RB, puede actuar como un interruptor oculto que ayuda a los tumores a resistir tanto la quimioterapia como las inmunoterapias modernas—y cómo bloquearla podría inclinar de nuevo la balanza a favor del sistema inmune.
Un paso metamórfico en la evolución tumoral
Muchos cánceres agresivos atraviesan un proceso de cambio de forma conocido como transición epitelio-mesénquima. En términos sencillos, células que antes se comportaban de forma ordenada aflojan sus uniones, se vuelven más móviles y adquieren rasgos vinculados a células madre, que son más resistentes y adaptables. Los investigadores se centraron en células cancerosas llevadas a este estado por una proteína maestra de control llamada Snail. Descubrieron que una vez activo Snail, se incrementa considerablemente la producción de IL10RB en la superficie de estas células, señalando un paso evolutivo hacia un tumor más duro y resistente al tratamiento.
Un interruptor que endurece al cáncer
Para ver qué hace realmente IL10RB, el equipo alteró sus niveles en líneas celulares de cáncer de ratón y humano. Cuando redujeron IL10RB, las células tumorales impulsadas por Snail, que crecen rápidamente, perdieron parte de su capacidad de multiplicarse, adherirse a superficies e invadir tejidos circundantes. Cuando forzaron a otras células cancerosas a producir más IL10RB, las células cambiaron de forma, formando protrusiones tipo tentáculo que usan para excavar en el tejido cercano. Estas células ricas en IL10RB se volvieron más invasivas, se adhirieron con más fuerza a su entorno y fueron más difíciles de matar con quimioterápicos comunes, aunque a veces se dividían más lentamente. A nivel genético, la sobreexpresión de IL10RB activó un amplio programa de cambios relacionados con la diseminación, la supervivencia y la resistencia a fármacos.
Cuando el tratamiento le sale mal al cuerpo
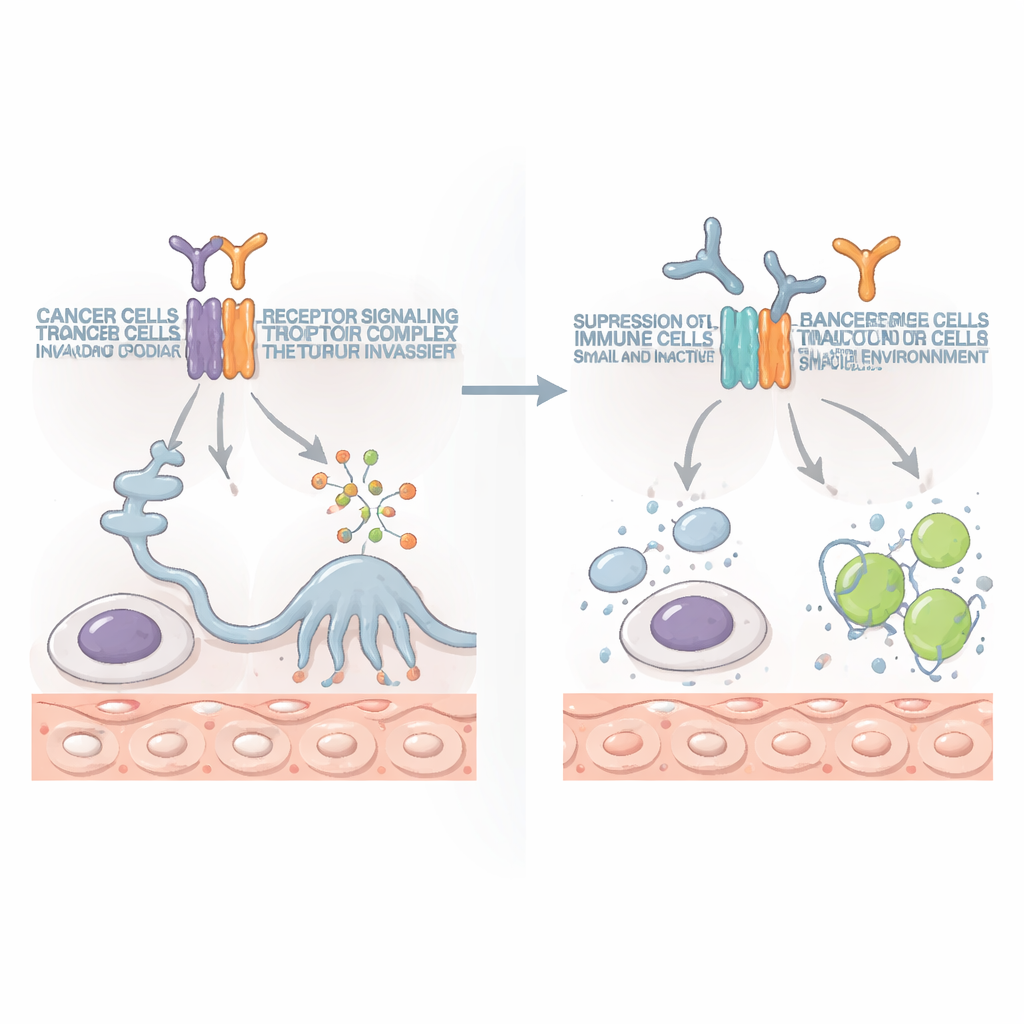
La historia se volvió aún más preocupante en experimentos con ratones vivos. Los tumores con alta carga de IL10RB no siempre crecían más rápido, pero resultaron mucho más peligrosos para el hospedador. La quimioterapia estándar que encogía tumores ordinarios podía en realidad empeorar los tumores ricos en IL10RB, acelerando su diseminación a órganos distantes. Estos tumores también distorsionaron los sistemas inmunes de los animales. Dentro y alrededor de los tumores, células inmunitarias clave encargadas de matar se volvieron exhaustas y sobrecargadas, mientras que en el bazo—el depósito inmunitario del cuerpo—cayeron drásticamente el número y la función de células T útiles y de células asesinas naturales. El cáncer no solo esquivaba los fármacos; estaba desarmando silenciosamente las defensas del organismo.
Dar la vuelta con anticuerpos dirigidos
Como IL10RB también forma parte de la señalización inmune normal, existía la preocupación de que atacarla pudiera causar más daño que beneficio. Para probarlo, los investigadores desarrollaron anticuerpos que bloquean específicamente IL10RB. En múltiples modelos de cáncer en ratón, incluidos cánceres de hueso y de colon con tumores locales y metástasis generalizadas, estos anticuerpos redujeron los tumores y alargaron la supervivencia, a menudo tras una o dos dosis. El beneficio dependió en gran medida de un tipo particular de célula inmune: las células T CD8 positivas, que se especializan en matar células anormales. Cuando estas células T citotóxicas fueron eliminadas experimentalmente, el beneficio desapareció. Es importante que bloquear IL10RB no aniquiló las células inmunes normales, sino que restauró su capacidad para atacar el cáncer, y funcionó en varios tipos tumorales diferentes.
Un nuevo aliado para la inmunoterapia moderna
Hoy en día, fármacos que liberan los "frenos" del sistema inmune, como los inhibidores de PD-1, han transformado el tratamiento de algunos cánceres pero solo benefician a una minoría de pacientes. En este estudio, los anticuerpos que bloquean IL10RB por sí solos superaron a la bloqueo de PD-1 en ciertos modelos. Cuando se combinaron ambos, se reforzaron mutuamente: los tumores se redujeron más, se diseminaron menos y en algunos ratones desaparecieron por completo. La combinación aumentó el número y la vigorosidad de las células T citotóxicas y de las células asesinas naturales, que produjeron más moléculas anticancerosas y lanzaron ataques más potentes contra las células tumorales.
Qué significa esto para la atención del cáncer en el futuro
En conjunto, los hallazgos sugieren que IL10RB marca y sostiene una etapa tardía y endurecida de la evolución del cáncer—una etapa menos centrada en el crecimiento rápido y más en la supervivencia, la diseminación y la evasión inmune. Al bloquear IL10RB, podría ser posible despojar a los tumores de estas protecciones, evitar que la quimioterapia provoque efectos adversos y hacer que las inmunoterapias existentes sean más efectivas. Aunque hacen falta más estudios en muestras humanas y estudios de seguridad cuidadosos, IL10RB surge aquí como una nueva diana prometedora para abordar algunos de los cánceres más resistentes al tratamiento.
Cita: Kudo-Saito, C., Ozawa, H., Imazeki, H. et al. IL10RB expression in cancer cells is associated with evolutionary changes to solidify treatment resistance. BJC Rep 4, 11 (2026). https://doi.org/10.1038/s44276-026-00211-3
Palabras clave: resistencia al tratamiento, evolución del cáncer, inmunoterapia, microambiente tumoral, IL10RB