Clear Sky Science · es
La tau es necesaria para la disfunción de la barrera hematoencefálica inducida por Pseudomonas aeruginosa
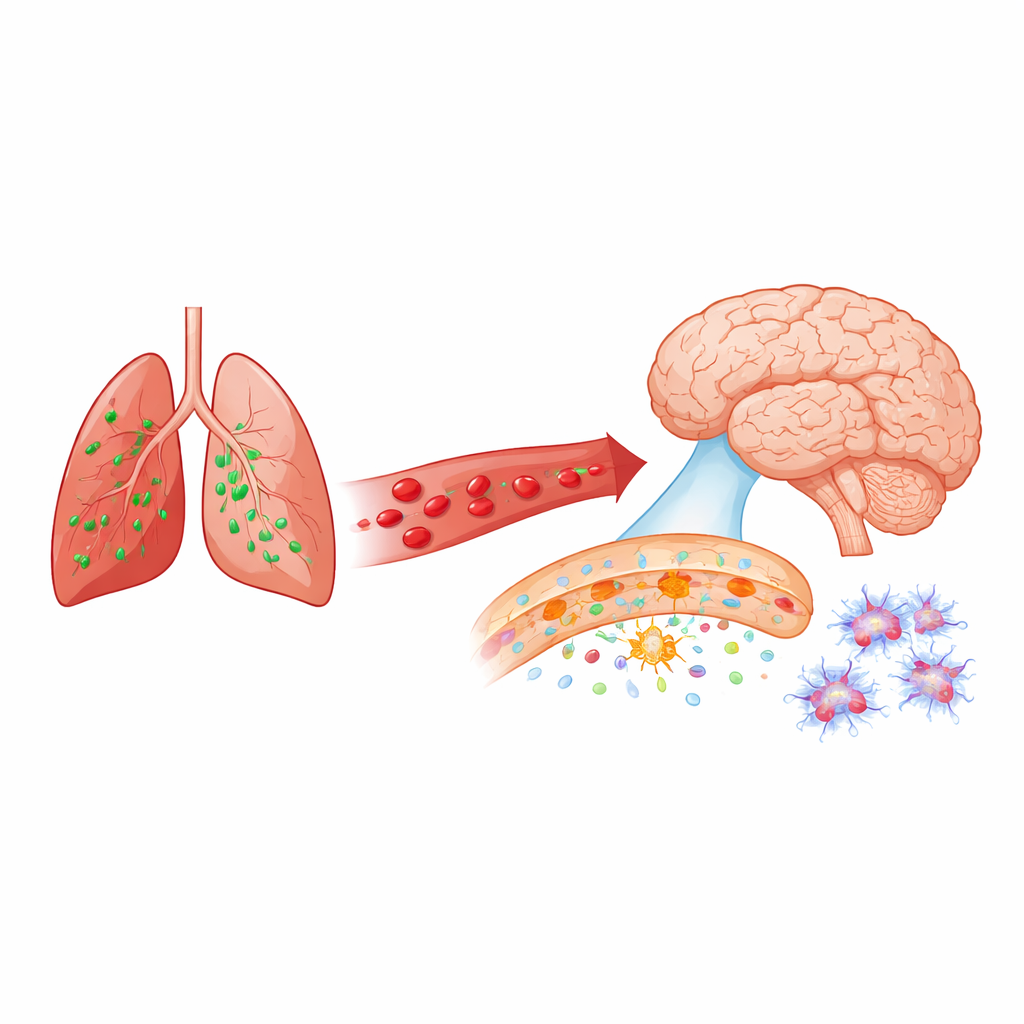
Cuando las infecciones pulmonares alcanzan el cerebro
La neumonía suele considerarse una enfermedad de los pulmones, pero muchas personas que sobreviven a infecciones pulmonares graves experimentan luego dificultades con la memoria y el pensamiento, o incluso desarrollan demencia. Este estudio plantea una pregunta aparentemente simple con grandes implicaciones: ¿cómo puede una infección en los pulmones alterar rápidamente la barrera protectora del cerebro y preparar el terreno para un daño a largo plazo? Al centrarse en una proteína llamada tau —más conocida por la investigación sobre el Alzheimer— los autores descubren un puente sorprendente entre la neumonía, los vasos sanguíneos cerebrales y los cambios relacionados con la demencia.
El guardián del cerebro bajo estrés
El cerebro está protegido del resto del cuerpo por la barrera hematoencefálica, una red de células que sella de forma muy ajustada los pequeños vasos sanguíneos. Esta barrera controla con precisión lo que entra y sale del tejido cerebral. En muchas enfermedades del cerebro, desde el Alzheimer hasta el ictus, este guardián se vuelve permeable de forma temprana. Los investigadores usaron un modelo de ratón de neumonía bacteriana causada por Pseudomonas aeruginosa, un microbio que con frecuencia provoca infecciones pulmonares graves adquiridas en hospitales. Preguntaron si una infección así, lejos de la cabeza, podría debilitar rápidamente la barrera hematoencefálica y activar las células de soporte del cerebro.
Tau: de molécula de la memoria a primera respuesta
La tau es una proteína que ayuda a estabilizar las “vías” internas dentro de las neuronas. En la enfermedad de Alzheimer y trastornos relacionados, la tau se modifica de forma anormal y forma ovillos, que están estrechamente vinculados a la pérdida de memoria. Trabajos anteriores de este grupo mostraron que las infecciones pulmonares pueden provocar la liberación de tau dañada y tóxica desde los vasos sanguíneos del pulmón y que este material puede dañar las neuronas. Partiendo de eso, el estudio actual examinó si la tau dentro del cerebro cambia tras la neumonía y si la propia tau es necesaria para que la infección altere la barrera hematoencefálica.
Qué ocurre en el cerebro tras la neumonía
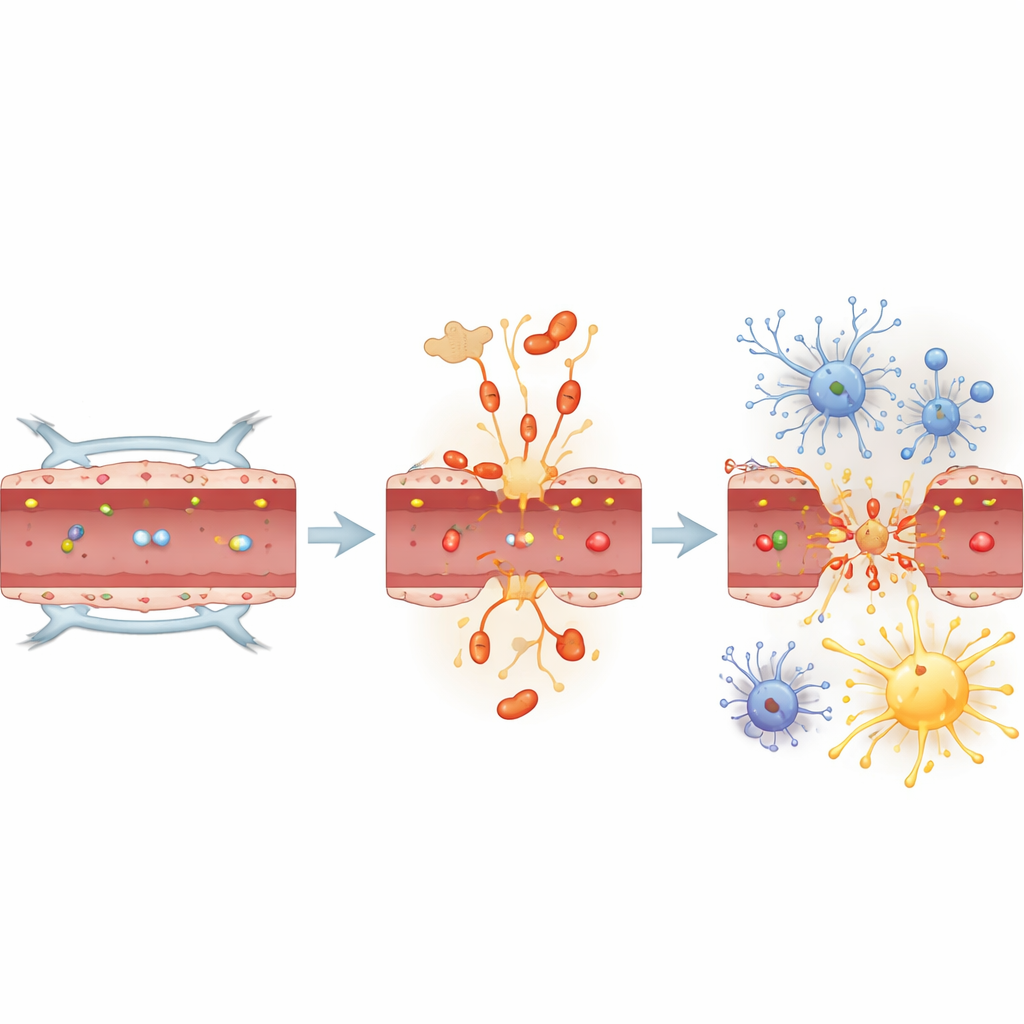
En ratones normales, una única infección pulmonar produjo una apertura rápida pero selectiva de la barrera hematoencefálica en 24 horas. Grandes proteínas inmunitarias procedentes de la sangre se filtraron en el hipocampo y la corteza —regiones importantes para el aprendizaje y la memoria— mientras que moléculas muy grandes siguieron sin atravesarla. Al mismo tiempo, las células de apoyo en forma de estrella llamadas astrocitos se volvieron más reactivas, y las células inmunitarias cerebrales (microglía) adoptaron formas más activadas en los dos días siguientes. La tau dentro del cerebro también cambió: varias formas de tau asociadas con la patología del Alzheimer mostraron más modificaciones, y un marcador clásico del Alzheimer conocido como AT8 aumentó de forma marcada, especialmente a las 48 horas. Estos cambios ocurrieron junto con alteraciones en enzimas señalizadoras que se sabe actúan sobre la tau, lo que sugiere que la infección reajusta rápidamente la biología de la tau en el cerebro.
Eliminar la tau cambia el resultado
Los resultados más llamativos provinieron de ratones modificados genéticamente para carecer de tau. Estos animales sufrieron la misma infección pulmonar y mostraron picos similares de moléculas mensajeras inflamatorias en la sangre y el cerebro. Sin embargo, a pesar de esta tormenta inflamatoria, su barrera hematoencefálica se mantuvo intacta y los astrocitos no se volvieron reactivos. La microglía siguió respondiendo, y algunas señales inflamatorias en el cerebro incluso aumentaron más en los ratones sin tau, pero el daño estructural clave a la barrera estuvo ausente. Las enzimas que normalmente modifican la tau cambiaron su actividad en estos ratones tal como lo hicieron en los ratones normales, lo que indica que las cascadas de señalización siguieron activas; pero sin tau, la barrera y los astrocitos quedaron en gran medida protegidos.
Por qué esto importa para la demencia
En conjunto, los hallazgos sugieren que la tau no es solo una víctima pasiva en las enfermedades cerebrales, sino un actor activo que conecta la infección pulmonar con cambios cerebrales tempranos. En este modelo de ratón, la neumonía hizo que la barrera hematoencefálica se volviera permeable con rapidez, activó las células de soporte y aumentó formas de tau relacionadas con la demencia —pero solo cuando la tau estaba presente. En su ausencia, las señales inflamatorias por sí solas no fueron suficientes para desencadenar la ruptura de la barrera. Para un lector no especializado, el mensaje es que una proteína asociada desde hace tiempo con el Alzheimer también puede actuar como molécula de respuesta innata durante infecciones graves, contribuyendo a determinar si una enfermedad temporal deja marcas duraderas en el cerebro. Apuntar a las formas tóxicas de la tau inducidas por la infección podría algún día ayudar a proteger la pared protectora del cerebro en pacientes con neumonía grave y posiblemente reducir su riesgo posterior de deterioro cognitivo.
Cita: Chaney, S.D., Bauman, A.J., Butlig, EA.R. et al. Tau is necessary for Pseudomonas aeruginosa-induced blood-brain barrier dysfunction. Commun Biol 9, 427 (2026). https://doi.org/10.1038/s42003-026-09703-x
Palabras clave: neumonía, barrera hematoencefálica, proteína tau, neuroinflamación, riesgo de demencia