Clear Sky Science · es
Remodelado funcional de células iNKT por células NKT tipo II reactivas a sulfatida reprograma macrófagos alveolares para aliviar la lesión por isquemia-reperfusión pulmonar
Por qué importa proteger los pulmones donantes
Cuando los cirujanos trasplantan un pulmón o restablecen el flujo sanguíneo tras una obstrucción, el regreso súbito de oxígeno puede, paradójicamente, dañar el tejido. Este problema, denominado lesión por isquemia–reperfusión pulmonar, es una causa importante de fracaso temprano tras el trasplante de pulmón y otros procedimientos críticos. El estudio que se resume aquí explora cómo un conjunto raro de células inmunitarias puede ser “reprogramado” para calmar la inflamación, ofreciendo una vía potencial para proteger pulmones frágiles en el momento en que más se necesitan.
Células inmunitarias que pueden curar o hacer daño
Nuestros pulmones están patrullados por macrófagos alveolares, células inmunitarias que residen en los alvéolos y responden con rapidez ante el peligro. Estas células pueden alternar entre dos modos principales. En un modo de “lucha” (a menudo denominado M1) secretan sustancias inflamatorias que ayudan a eliminar gérmenes pero que también pueden dañar el tejido. En un modo de “reparación” (a menudo denominado M2) liberan moléculas tranquilizadoras que limitan la inflamación y favorecen la curación. En la lesión por isquemia–reperfusión pulmonar, el equilibrio se inclina hacia el dañino modo de lucha. Los investigadores plantearon que, si pudieran empujar con suavidad a los macrófagos hacia el modo de reparación en el momento adecuado, podrían atenuar el impacto de esta lesión.
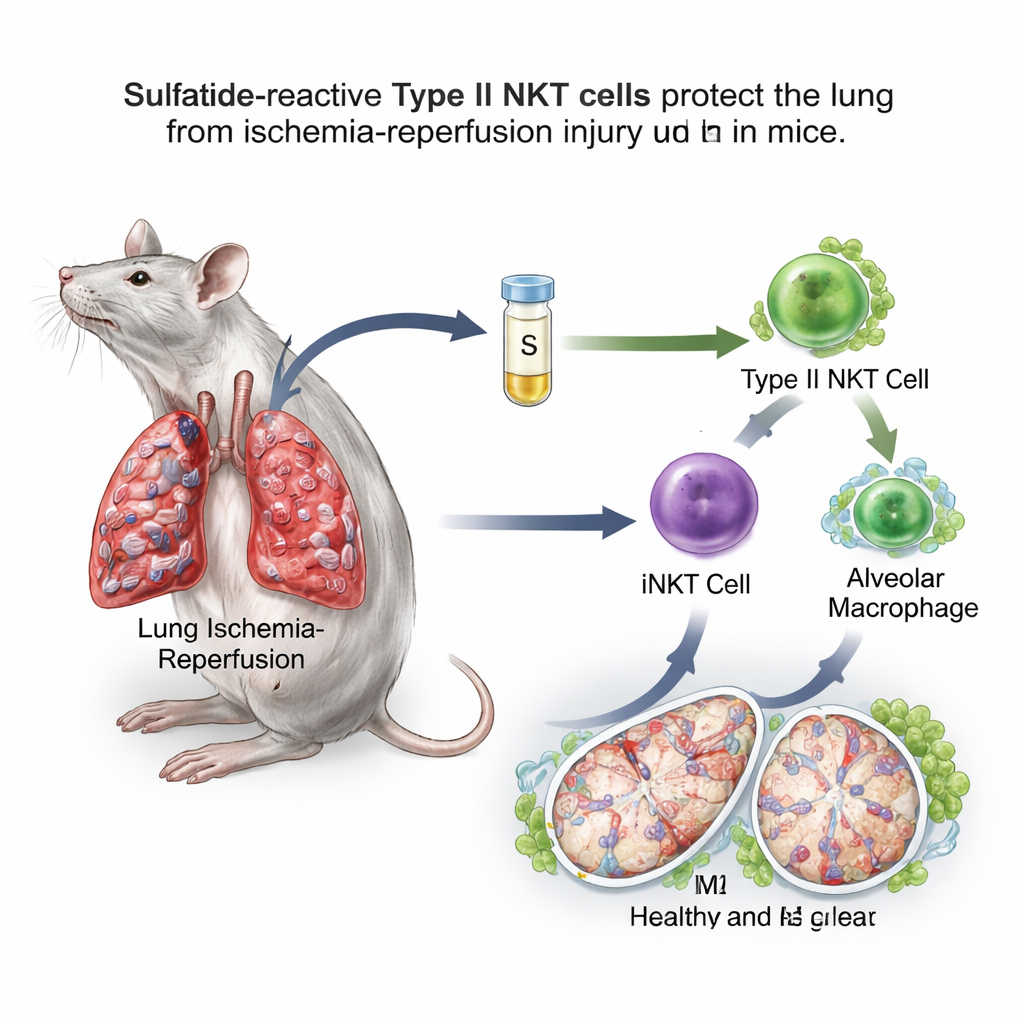
Una molécula azúcar–grasa cambia un interruptor inmune
El equipo se centró en las células T NK naturales (NKT), células inmunitarias inusuales que se sitúan entre las defensas innatas de acción rápida y las respuestas dirigidas más lentas. Las células NKT existen en dos tipos principales. Las de tipo I, también llamadas NKT invariantes (iNKT), se saben que empeoran la isquemia–reperfusión pulmonar en ratones. Las NKT de tipo II, sin embargo, pueden frenar reacciones inmunitarias en otros órganos. Una molécula grasa llamada sulfatida es reconocida específicamente por las NKT de tipo II. En un modelo murino en el que se clampó el flujo sanguíneo a un pulmón durante una hora y luego se restauró, los investigadores administraron sulfatida varias horas antes del insulto. Hallaron que los ratones tratados con sulfatida tenían menos hinchazón pulmonar, menos vasos sanguíneos permeables, menor estrés oxidativo, mejores niveles de oxígeno y menos sustancias inflamatorias en el líquido de lavado pulmonar en comparación con animales no tratados.
Reprogramación de macrófagos mediante un relevo de señales
Un examen más detallado mostró que la sulfatida desplazó a los macrófagos alveolares hacia el estado orientado a la reparación M2. Estos macrófagos exhibieron más marcadores superficiales y genes vinculados a la curación y fueron mejores para amortiguar la inflamación cuando se transfirieron a otros ratones. Cuando los científicos eliminaron selectivamente los macrófagos alveolares, la lesión pulmonar empeoró y la sulfatida perdió en gran medida su efecto protector, demostrando que estas células son un nodo crucial en la vía. De forma importante, el beneficio de la sulfatida desapareció en ratones carentes de células NKT de tipo II o de células iNKT de tipo I, y pudo restablecerse transfiriendo de nuevo iNKT que habían sido preexpuestas a sulfatida. En conjunto, estos experimentos revelaron un relevo: la sulfatida activa a las NKT de tipo II, que a su vez reconfiguran el comportamiento de las iNKT, y éstas reprograman a los macrófagos alveolares.
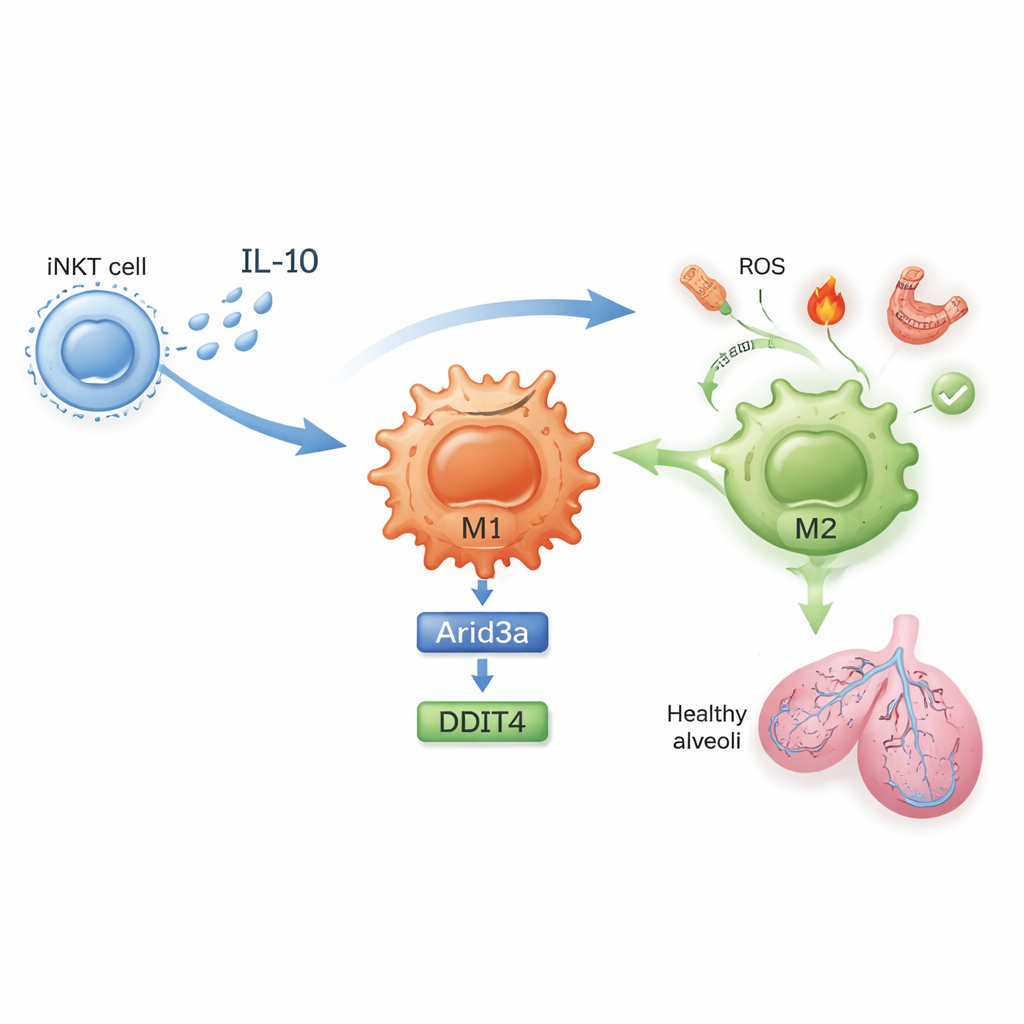
Una cadena molecular que calma la inflamación
¿Qué cambia exactamente en el interior de estas células? En ratones no tratados, las iNKT pulmonares proliferaron durante la isquemia–reperfusión y produjeron altos niveles de interferón gamma, una potente señal inflamatoria. Tras la exposición a sulfatida, las iNKT, en cambio, produjeron más interleucina‑10 (IL‑10), una molécula antiinflamatoria potente, y menos interferón gamma. El estudio muestra que la IL‑10 procedente de las iNKT actúa directamente sobre los macrófagos para impulsar su polarización hacia M2. Empleando perfiles de expresión génica y experimentos de cultivo celular diseñados cuidadosamente, los autores identificaron una cadena molecular dentro de los macrófagos: la IL‑10 potencia un factor de transcripción llamado Arid3a, que a su vez incrementa la expresión de un gen de respuesta al estrés denominado DDIT4. Este eje Arid3a–DDIT4 ayuda a apagar una vía controladora del crecimiento que, de otro modo, mantiene a los macrófagos en un estado inflamatorio, empujándolos hacia el programa protector M2.
De pulmones de ratón a terapias futuras
Para probar cuán central es esta cadena molecular, los investigadores utilizaron ARN interferente pequeño para silenciar Arid3a o DDIT4 en macrófagos antes de transferirlos a ratones. Cuando se inhibió cualquiera de los genes, la sulfatida dejó de empujar por completo a los macrófagos hacia el modo de reparación y la protección pulmonar se vio debilitada. Análisis adicionales sugieren que una proteína de señalización llamada YES1 ayuda a que las NKT de tipo II activadas por sulfatida reprogramen a las iNKT hacia la producción de IL‑10. Aunque estos hallazgos provienen de modelos murinos y de células modificadas en el laboratorio, trazan una historia clara: al activar brevemente un subconjunto específico de células NKT con sulfatida, podría ser posible convertir respuestas inmunitarias dañinas en respuestas que protejan los pulmones trasplantados o lesionados. En el futuro, fármacos que imiten esta vía podrían ayudar a que más pacientes sobrevivan y se recuperen tras procedimientos pulmonares que salvan vidas.
Cita: Li, Q., Yin, J., Lin, Q. et al. Functional remodeling of iNKT cells by sulfatide-reactive type II NKT cells reprograms alveolar macrophages to alleviate lung ischemia-reperfusion injury. Commun Biol 9, 289 (2026). https://doi.org/10.1038/s42003-026-09572-4
Palabras clave: lesión por isquemia-reperfusión pulmonar, macrófagos alveolares, células T NK naturales, interleucina-10, modulación inmune