Clear Sky Science · es
Un marco de aprendizaje automático causal e interpretable para la predicción de riesgos tras la cranioplastia y el apoyo a la decisión quirúrgica
Por qué importa predecir los riesgos quirúrgicos
Cuando una lesión cerebral grave o un ictus obliga a los cirujanos a extraer temporalmente una parte del cráneo para salvar la vida del paciente, más adelante se requiere una segunda operación—llamada cranioplastia—para reparar la apertura. Aunque esta intervención de seguimiento a menudo restablece tanto la protección como la apariencia, conlleva una probabilidad sorprendentemente alta de complicaciones como infección o acumulación de líquido alrededor del cerebro. El estudio resumido aquí plantea una pregunta práctica: ¿podemos usar los datos hospitalarios y técnicas informáticas modernas para prever qué pacientes tienen más riesgo e incluso sugerir maneras más seguras de realizar la operación?
Cerrar el cráneo, pero no sin peligro
Tras una craneotomía descompresiva—en la que se extrae una porción del cráneo para aliviar una presión peligrosa—el cerebro queda vulnerable. La cranioplastia restaura la forma del cráneo y puede mejorar la función cerebral y la apariencia, contribuyendo a la recuperación y a la confianza del paciente. Sin embargo, más de uno de cada cuatro pacientes desarrolla problemas después, incluidos infección, sangrado, convulsiones o bolsas de aire o líquido. Estos contratiempos alargan la estancia hospitalaria, aumentan los costes y pueden deshacer avances logrados con esfuerzo en la recuperación. Los médicos conocen algunos factores de riesgo por investigaciones previas, pero hasta ahora no disponían de herramientas fiables para predecir las complicaciones en cada paciente individual.
Enseñar a los ordenadores a detectar problemas pronto
Para abordar esta laguna, los investigadores recopilaron registros detallados de 1.368 pacientes que se sometieron a cranioplastia en tres grandes hospitales de China, a lo largo de casi una década. Se centraron en información que ya estaría disponible antes o durante la cirugía—como el nivel de conciencia del paciente, el tamaño del defecto craneal, el tiempo transcurrido desde la primera operación, signos de infección o líquido alrededor del cerebro, y decisiones técnicas tomadas en el quirófano. Con estos datos, entrenaron y compararon 15 métodos diferentes de aprendizaje automático, una familia de algoritmos que aprenden patrones a partir de ejemplos en lugar de basarse en reglas escritas por humanos.
A través de un cuidadoso proceso de selección de variables, el equipo identificó nueve predictores clave que consistemente aportaban la mayor información en varios métodos estadísticos. A continuación construyeron modelos para estimar la probabilidad de cualquier complicación, así como modelos separados para problemas específicos como infección, acumulación de líquido, convulsiones o la necesidad de una segunda intervención. Un modelo de bosque aleatorio—una técnica que combina muchos árboles de decisión—surgió como el mejor predictor global, logrando un equilibrio sólido entre precisión y fiabilidad.
Qué tan bien funcionaron las puntuaciones digitales de riesgo
Los investigadores probaron su modelo principal no solo en el grupo de pacientes original, sino también en pacientes de otro hospital y en un grupo tratado en un periodo temporal distinto. En todos los casos, el modelo distinguió pacientes de alto y bajo riesgo con un rendimiento impresionante, clasificando correctamente a los pacientes en más de 93 de cada 100 casos. También se mantuvo preciso en distintos grupos de edad y para hombres y mujeres, y sus probabilidades predichas coincidieron de forma estrecha con lo que realmente ocurrió. Los modelos separados para complicaciones individuales también funcionaron bien, aunque fueron menos precisos para eventos raros como convulsiones o ciertos tipos de sangrado.
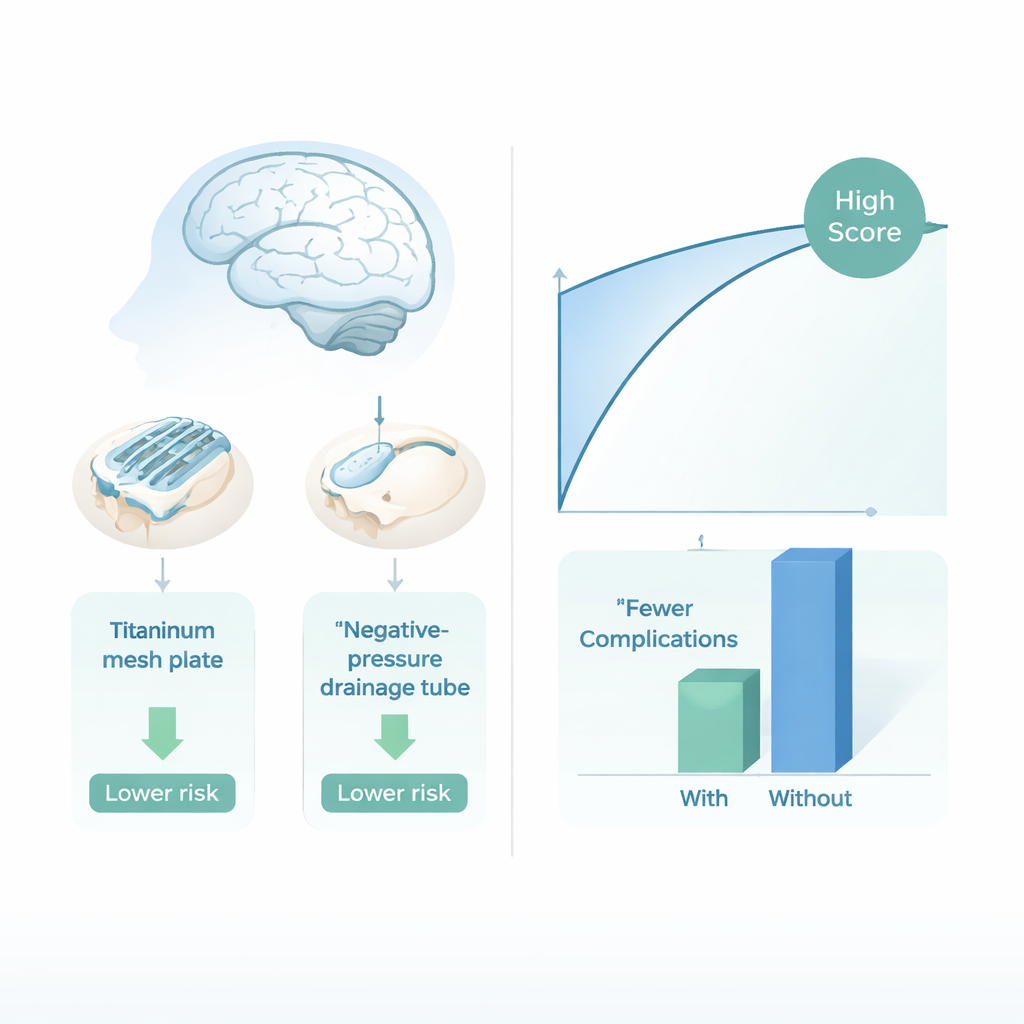
De la predicción a cambiar la propia operación
Más allá de etiquetar simplemente a los pacientes como de alto o bajo riesgo, el equipo quiso saber si decisiones quirúrgicas específicas podían realmente modificar esos riesgos. Empleando herramientas del aprendizaje automático “causal”, estudiaron dos decisiones que los cirujanos controlan durante la cranioplastia: si colocar un drenaje de pequeño tamaño y presión negativa bajo el cuero cabelludo para retirar sangre y líquido, y si usar una placa de malla de titanio en lugar de otros materiales protésicos. Sus análisis sugirieron que tanto el drenaje como la malla de titanio se asociaron con menos complicaciones en general, especialmente en la mayoría de grupos por edad y sexo. En algunos casos, experimentos virtuales de tipo “qué pasaría si” mostraron que cambiar solo una de estas opciones podría convertir un caso de alto riesgo en uno de bajo riesgo según el modelo.
Convertir matemáticas complejas en una ayuda junto a la cama del paciente
Para hacer su trabajo utilizable en hospitales ajetreados, los autores empaquetaron los modelos en una aplicación web gratuita. Los clínicos pueden introducir unos pocos datos del paciente y del plan operatorio para obtener una estimación instantánea de los riesgos generales y de complicaciones específicas, junto con explicaciones de qué factores impulsan la predicción. Para pacientes y familias, esto puede facilitar conversaciones más claras sobre los pros y los contras de distintos enfoques quirúrgicos. Para los cirujanos, ofrece una forma de ir más allá de la intuición y avanzar hacia decisiones individualizadas basadas en datos. Aunque aún se necesitan pruebas adicionales en otros países y estudios de seguimiento a largo plazo, este marco muestra cómo herramientas de aprendizaje automático cuidadosamente diseñadas pueden tanto prever riesgos quirúrgicos como señalar pasos concretos que podrían hacer la cirugía cerebral más segura.
Cita: Li, W., Wang, B., Li, T. et al. A Causal and interpretable machine learning framework for postcranioplasty risk prediction and surgical decision support. npj Digit. Med. 9, 184 (2026). https://doi.org/10.1038/s41746-026-02370-6
Palabras clave: cranioplastia, complicaciones postoperatorias, aprendizaje automático, apoyo a la decisión quirúrgica, malla de titanio