Clear Sky Science · es
El eje de señalización AXL–SHC1 media la resistencia adaptativa a inhibidores de tirosina quinasa dirigidos a HER2 en cánceres de pulmón y gástrico con alteraciones en HER2
Por qué algunos cánceres eluden los fármacos nuevos
Los medicamentos dirigidos han transformado el tratamiento de muchos pacientes al enfocarse en las moléculas específicas que impulsan el crecimiento tumoral. Sin embargo, incluso con estas medicinas de precisión, las remisiones completas y duraderas son poco frecuentes. Este estudio plantea una pregunta urgente para personas con cáncer de pulmón y de estómago impulsados por un gen llamado HER2: ¿por qué los tumores que inicialmente se reducen con pastillas que bloquean HER2 casi siempre dejan atrás un núcleo persistente de células que más tarde provoca recaídas, y cómo podrían los médicos bloquear esa vía de escape desde el principio?
Una mirada más cercana a los tumores impulsados por HER2
HER2 es un centro de señalización que ayuda a las células a crecer y sobrevivir. Cuando está alterado o sobreproducido, puede convertir células normales de la mama, el estómago o el pulmón en cancerosas. Varios fármacos modernos llamados inhibidores de tirosina quinasa (ITKs) están diseñados para apagar HER2 dentro de las células tumorales. Estos fármacos, incluidos mobocertinib y otros, pueden reducir los tumores y retrasar la progresión. Sin embargo, en cánceres de pulmón y gástrico sus beneficios suelen ser temporales. Una pequeña fracción de células tumorales logra soportar el asalto inicial del fármaco en un estado tolerante, evolucionando después hacia tumores completamente resistentes. Comprender qué mantiene vivas a estas células supervivientes es esencial para diseñar tratamientos de primera línea más inteligentes.
Una línea de vida de reserva llamada AXL
Los investigadores examinaron líneas celulares de cáncer de pulmón y gástrico con alteraciones en HER2 para ver qué otros interruptores de señalización ayudaban a las células a resistir los ITKs dirigidos a HER2. Identificaron un receptor llamado AXL como un factor clave. Cuando las células se exponían a fármacos que bloquean HER2, AXL se activaba y permanecía encendido, incluso cuando las señales principales impulsadas por HER2 estaban atenuadas. Esta activación mantenía en funcionamiento una vía de supervivencia importante, conocida como AKT–mTOR. Silenciar AXL con herramientas genéticas o bloquearlo con fármacos experimentales hizo que las células cancerosas fueran dramáticamente más sensibles a múltiples ITKs dirigidos a HER2, lo que condujo a menor crecimiento celular y a más muerte celular en cultivos de laboratorio.
Cómo las proteínas ayudantes conectan la ruta de escape
El equipo investigó luego cómo AXL se vuelve tan influyente bajo la presión del fármaco. Encontraron que el tratamiento con ITKs contra HER2 aumentaba los niveles de GAS6, la molécula asociada que activa AXL en la superficie celular. También mostraron que, tras la exposición al fármaco, AXL se vinculaba físicamente con HER2 y con sus parientes EGFR y HER3, conectándose efectivamente a la misma maquinaria de supervivencia que HER2 controla normalmente. Dentro de la célula, proteínas adaptadoras llamadas SHC1 y SHCBP1 actuaron como nodos de conexión. Cuando HER2 se bloqueó, SHC1 se separó de SHCBP1 y en su lugar se unió a AXL, mientras que SHCBP1 se desplazó al núcleo, donde contribuyó a impulsar el ciclo celular. La reducción de SHC1 o SHCBP1 debilitó la señalización de AKT y redujo la supervivencia celular, revelando un eje AXL–SHC1–SHCBP1 que sostiene el crecimiento cuando HER2 está inhibido.
Detener a las células tolerantes al fármaco antes de que se afirmen
Para imitar lo que ocurre en los pacientes, los científicos permitieron que las células cancerosas crecieran durante días en presencia de mobocertinib, seleccionando una pequeña población que toleraba el fármaco. Estas células tolerantes al fármaco crecían despacio pero eran claramente menos sensibles al inhibidor de HER2 que las células originales. Su supervivencia seguía dependiendo en gran medida de AXL: añadir un bloqueador de AXL redujo drásticamente su crecimiento y disminuyó la actividad de AKT. En modelos de ratón con tumores pulmonares HER2-alterados y positivos para AXL, combinar mobocertinib con un inhibidor de AXL redujo más los tumores, disminuyó las células en división e incrementó señales de muerte celular programada en comparación con el fármaco contra HER2 solo, sin toxicidad adicional. Los tumores diseñados para sobreproducir AXL fueron notablemente menos sensibles a mobocertinib por sí solo, pero de nuevo respondieron cuando se añadió el inhibidor de AXL.
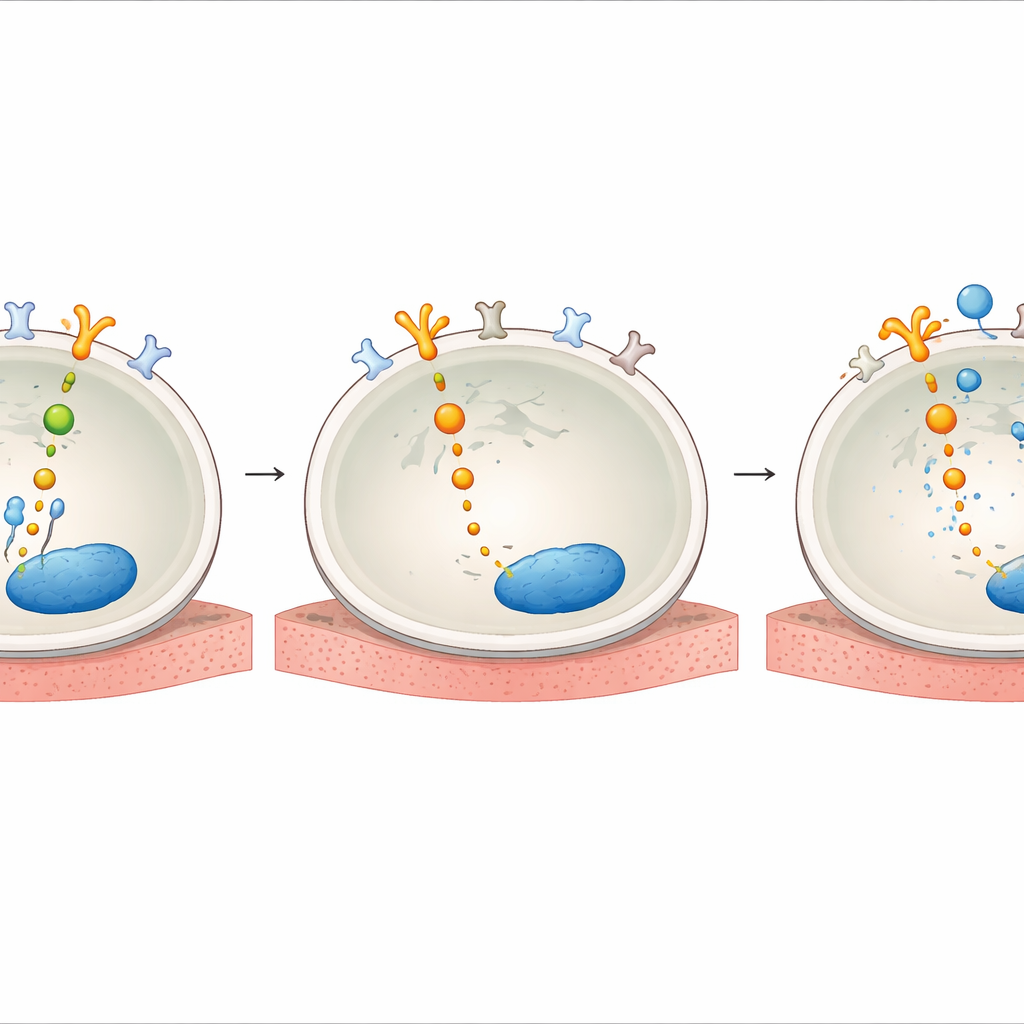
Qué podría significar esto para tratamientos futuros
De forma importante, muestras de tejido de pacientes con cánceres de pulmón y gástrico con alteraciones en HER2 revelaron que aproximadamente una cuarta parte presentaba niveles altos de AXL, y la mayoría tenía al menos algo de AXL presente. Esto sugiere que un grupo considerable de pacientes podría beneficiarse de una estrategia que empareje un ITK dirigido a HER2 con un inhibidor de AXL desde el primer día, en lugar de esperar a que aparezca la resistencia. En términos sencillos, el estudio muestra que muchos tumores impulsados por HER2 mantienen un interruptor de crecimiento de reserva —AXL— en espera. Cuando HER2 se bloquea, AXL toma el relevo y mantiene vivas a las células cancerosas. Apagar ambos interruptores a la vez provoca que muchas más células cancerosas mueran y frena o previene la aparición de supervivientes tolerantes al fármaco. Si se confirma en ensayos clínicos, este enfoque de doble diana podría conducir a un control más duradero de los cánceres de pulmón y estómago con alteraciones en HER2.
Cita: Ishida, M., Yamada, T., Katayama, Y. et al. AXL–SHC1 signaling axis mediates adaptive resistance to HER2-targeted tyrosine kinase inhibitors in HER2-aberrant lung and gastric cancers. npj Precis. Onc. 10, 142 (2026). https://doi.org/10.1038/s41698-026-01385-2
Palabras clave: Terapia dirigida contra HER2, Inhibidor de AXL, Resistencia a fármacos, Cáncer de pulmón, Cáncer gástrico