Clear Sky Science · es
Evaluación de biomarcadores inmunooncológicos y expresión de β-catenina en la respuesta de los carcinomas hepatocelulares a la inmunoterapia
Por qué importa este estudio sobre el cáncer de hígado
Los fármacos de inmunoterapia han transformado el tratamiento de varios cánceres, pero en el cáncer de hígado —específicamente el carcinoma hepatocelular (CHC)— sólo ayudan a una fracción de los pacientes, y los médicos aún carecen de pruebas fiables para predecir quién se beneficiará. Este estudio analiza muestras tumorales de más de 1.300 personas con CHC para ver si marcadores de laboratorio populares, ya utilizados para orientar la inmunoterapia en otros cánceres, pueden finalmente ofrecer ese tipo de orientación en el cáncer de hígado.
Buscando señales de advertencia útiles
Los investigadores se centraron en un conjunto de señales encontradas en o dentro de las células cancerosas que pueden influir en la reacción del sistema inmunitario. Una señal clave es la PD-L1, una proteína en las células tumorales que puede actuar como un freno sobre las células inmunitarias atacantes; niveles altos de PD-L1 en cánceres de pulmón y estómago suelen predecir mejores respuestas a ciertos fármacos de inmunoterapia. También examinaron la carga mutacional tumoral (cantidad de cambios en el ADN que porta un tumor), una forma de fallo en la reparación del ADN llamada deficiencia del sistema de reparación por desajuste (mismatch repair deficiency), y la actividad en una vía de crecimiento centrada en la proteína β-catenina, codificada por el gen CTNNB1. Usando una caracterización completa de ADN y ARN en muestras tumorales almacenadas, preguntaron si alguna de estas características se correlacionaba con cuánto tiempo los pacientes permanecieron con inhibidores de puntos de control inmunitario o con su supervivencia.
Pruebas comunes, orientación poco común
La primera sorpresa fue lo pocos que eran los tumores hepáticos que mostraban los mismos marcadores de inmunoterapia vistos en otros cánceres. Sólo alrededor del 6 por ciento de los pacientes tenía tumores con niveles altos de PD-L1, y otro 12 por ciento presentaba niveles bajos; más de cuatro de cada cinco tumores eran negativos para PD-L1. Los tumores con recuentos de mutaciones extremadamente altos o con problemas de reparación por desajuste —características que suelen predecir respuestas fuertes a la inmunoterapia en otros cánceres— también fueron poco frecuentes, cada una encontrada en aproximadamente un 5 por ciento o menos de los casos. Cuando el equipo comparó estos marcadores con el tiempo que los pacientes permanecieron con inmunoterapia y con su supervivencia global, los niveles de PD-L1, la carga mutacional y el estado de reparación por desajuste no diferenciaron de forma significativa a los buenos respondedores de los malos respondedores.
Un vecindario inmunitario activo que aún se queda corto
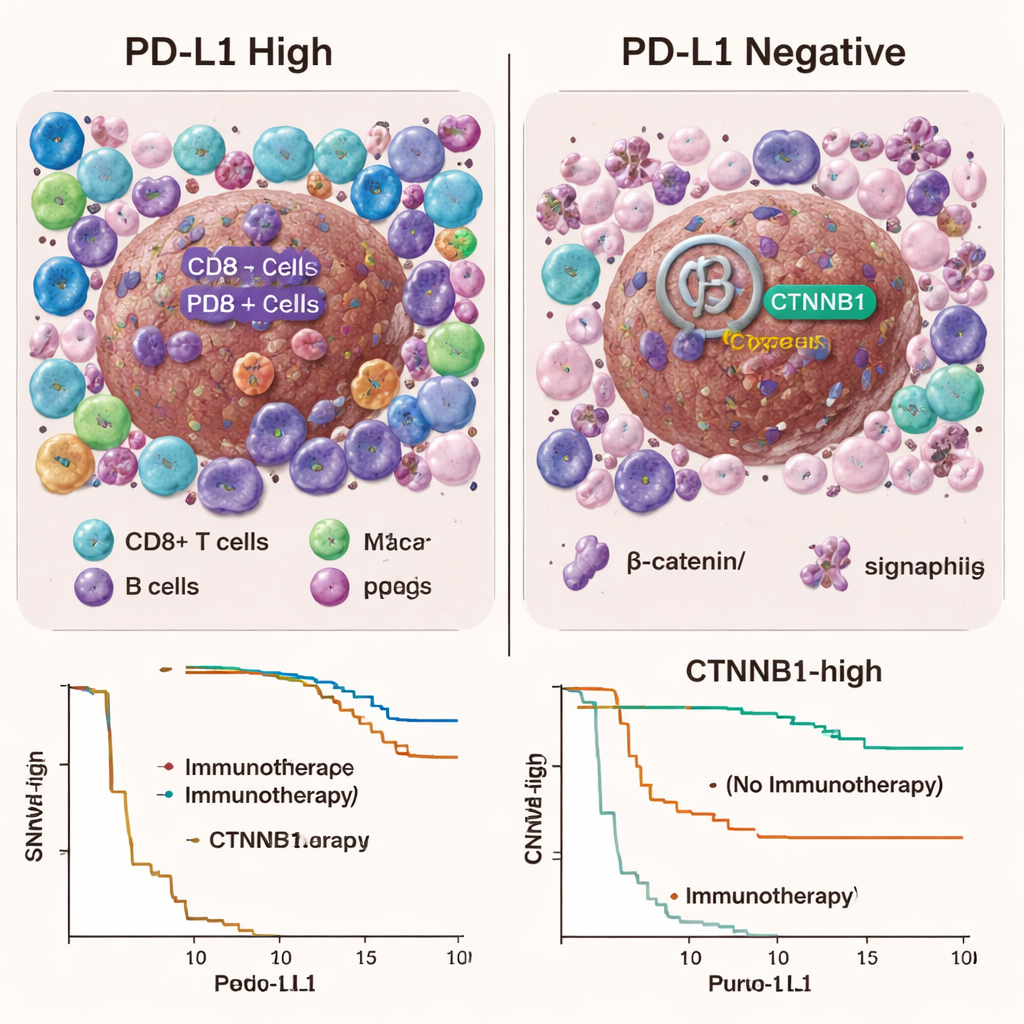
Aunque la propia PD-L1 no resultó útil como prueba dicotómica, sí se correspondía con un entorno tumoral más inflamado. Los tumores con mayor PD-L1 tendían a estar rodeados por más células inmunitarias como células T citotóxicas, células T reguladoras, células B y ciertos macrófagos, y mostraban mayor actividad en vías génicas relacionadas con la inflamación. En otras palabras, los tumores con PD-L1 alto se parecían más a los clásicos tumores “calientes” que reconoce el sistema inmunitario. Sin embargo, en esta cohorte de cáncer hepático, ese bullicio inmunitario no se tradujo en resultados claramente mejores con inmunoterapia, lo que sugiere que otras barreras del entorno único del hígado pueden seguir atenuando el efecto de estos fármacos.
El rompecabezas de la β-catenina
El estudio también investigó la vía Wnt/β-catenina, que se piensa ayuda a los tumores a esconderse del ataque inmunitario. Las mutaciones en CTNNB1, el gen central de esta vía, fueron más comunes en tumores negativos para PD-L1 que en aquellos con PD-L1 alto. Cuando los investigadores analizaron a los pacientes tratados con inmunoterapia, la alta actividad de CTNNB1 no predijo de forma clara quién mejoró o empeoró. De manera inesperada, entre los pacientes que nunca recibieron inmunoterapia, aquellos cuyos tumores mostraban mayor expresión de CTNNB1 presentaron en realidad una supervivencia global algo mejor, aunque este hallazgo necesita confirmación. Otros cambios genéticos —como alteraciones en TP53 y en varios genes de señalización— también difirieron entre los grupos según PD-L1, pero ninguno emergió como una prueba simple y lista para la clínica que prediga el éxito de la inmunoterapia.
Qué significa esto para pacientes y médicos
Para las personas con cáncer de hígado y sus clínicos, el mensaje es a la vez sobrio y aclarador. Las pruebas que hoy son herramientas estándar para emparejar inmunoterapia con pacientes en cáncer de pulmón o estómago —tinción de PD-L1, carga mutacional y estado de reparación por desajuste— no pronostican de forma fiable el beneficio de la inmunoterapia en el carcinoma hepatocelular. Los tumores hepáticos suelen estar en un entorno complejo e inmunológicamente singular, y este estudio demuestra que los marcadores familiares sólo capturan una parte de esa historia. Los hallazgos sostienen que la atención del CHC no puede simplemente tomar prestadas las reglas de biomarcadores de otros cánceres; en su lugar, serán necesarias nuevas firmas inmunitarias específicas del hígado y estrategias de tratamiento combinadas para predecir mejor —y mejorar— quién realmente se beneficia de la inmunoterapia.
Cita: Sharma, G., Baca, Y., Goel, S. et al. Evaluation of immuno-oncologic biomarkers and β-catenin expression in response of hepatocellular carcinomas to immunotherapy. npj Precis. Onc. 10, 86 (2026). https://doi.org/10.1038/s41698-026-01275-7
Palabras clave: carcinoma hepatocelular, biomarcadores de inmunoterapia, PD-L1, beta-catenina, microambiente tumoral