Clear Sky Science · es
El diseño de terapias individualizadas asistido por algoritmos mejora la supervivencia en un modelo murino de cáncer de mama triple negativo
Por qué importa una quimioterapia más inteligente
La quimioterapia salva vidas, pero todavía se administra en gran medida con un enfoque “talla única”: a quienes tienen un cáncer parecido se les suele dar la misma dosis del fármaco con el mismo calendario. Esto puede suponer efectos secundarios severos para algunas personas y no ofrecer suficiente beneficio a otras. El estudio que se describe aquí plantea una pregunta simple pero potente: ¿y si pudiéramos usar algoritmos informáticos para ajustar la quimioterapia a cada individuo, en tiempo real, como un termostato ajusta la calefacción de una casa? Utilizando un modelo murino avanzado de un cáncer de mama agresivo, los investigadores muestran que esa dosificación a medida puede prolongar la supervivencia y limitar el desarrollo de resistencia a los fármacos.
El problema de los esquemas rutinarios de fármacos contra el cáncer
Hoy, muchos pacientes reciben la dosis más alta de quimioterapia que pueden tolerar, administrada en intervalos fijos. Este protocolo de dosis máximas toleradas no tiene en cuenta la velocidad de crecimiento de un tumor concreto, cómo el organismo del paciente procesa el fármaco, ni cómo responde ese tumor a lo largo del tiempo. Como resultado, los tumores pueden reducirse al principio pero luego reaparecer como versiones más resistentes al fármaco, mientras los pacientes soportan fuertes efectos secundarios. Intentos anteriores de mejorar esto, como la quimioterapia “metronómica” con dosis más pequeñas y frecuentes, han dado resultados mixtos en ensayos clínicos y no han definido con claridad cómo elegir las dosis y los intervalos. Existe una necesidad evidente de una forma más racional e individualizada de programar la quimioterapia.
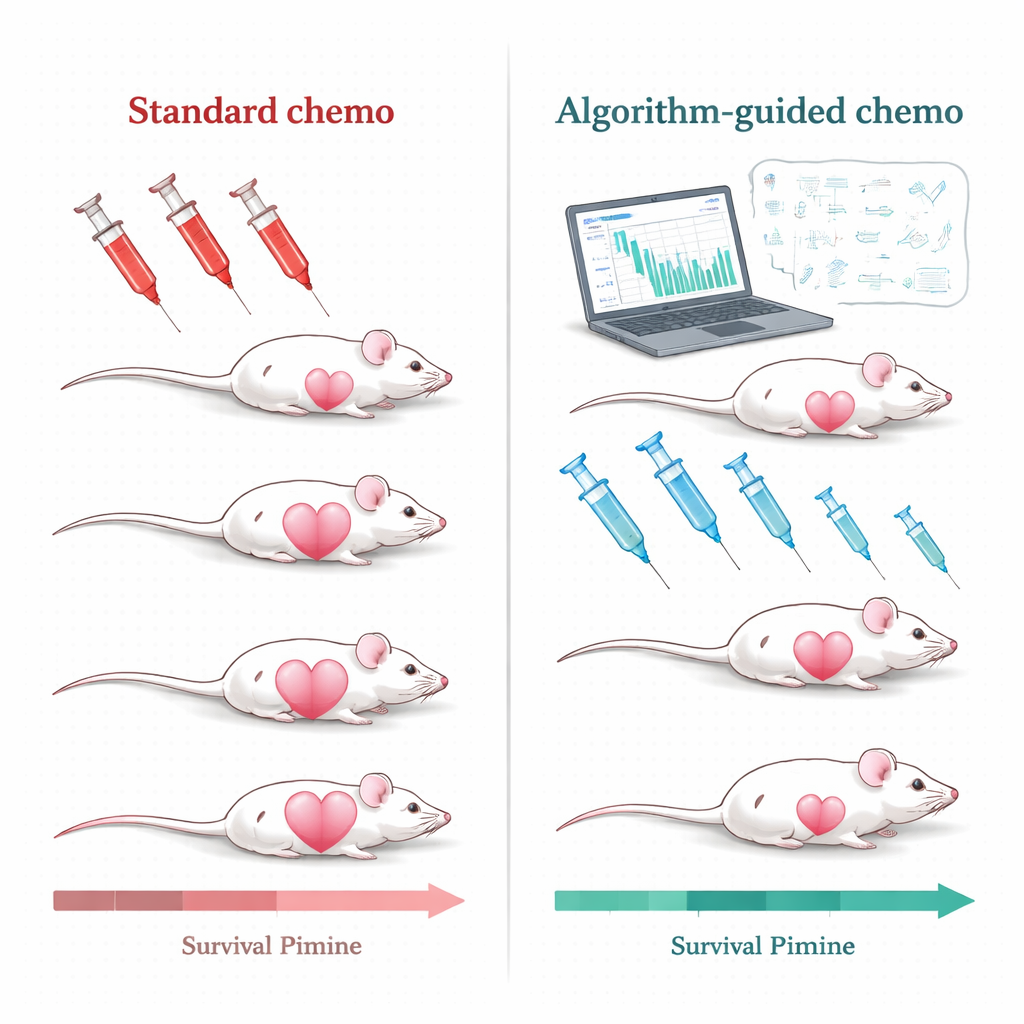
Usar algoritmos para personalizar el tratamiento
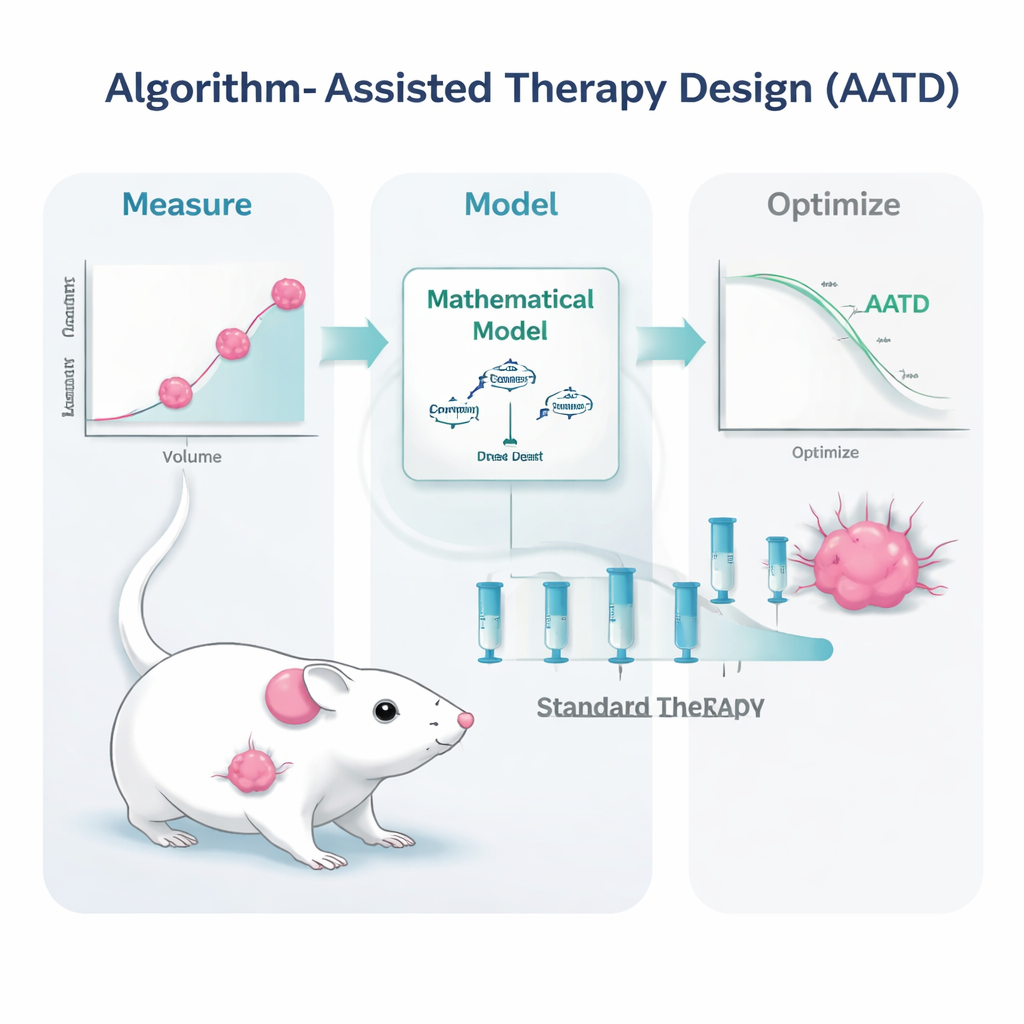
El equipo de investigación abordó este desafío en ratones con tumores de mama triple negativo, una forma de cáncer de mama que en humanos es especialmente difícil de tratar y que todavía depende casi por completo de la quimioterapia. A los ratones se les administró una formulación ampliamente usada, doxorrubicina liposomal pegilada. En lugar de repetir tratamientos de alta dosis solo cuando los tumores volvían a alcanzar cierto tamaño, los científicos construyeron modelos matemáticos que describen cómo el tumor crece, retrocede con el tratamiento y cómo el fármaco circula por el torrente sanguíneo. Luego alimentaron los modelos con medidas simples y clínicamente realistas: lecturas repetidas del tamaño del tumor y niveles sanguíneos del fármaco. A partir de estos insumos, un algoritmo informático generó planes de tratamiento personalizados para cada ratón.
Dos maneras de dejar que el ordenador ayude
El estudio probó dos variantes de diseño de terapia asistida por algoritmos. En un enfoque, llamado PDPK, el ordenador usó datos tempranos para diseñar un calendario de 30 días con dosis relativamente pequeñas y repetidas destinadas a mantener el nivel del fármaco en sangre constante pero bajo: lo bastante alto para controlar el tumor, pero lo bastante bajo para limitar la toxicidad. En el segundo enfoque, denominado control predictivo del modelo, el algoritmo actualizaba el plan cada día en función de la última medición del tumor, ajustando los tamaños de dosis para empujar al tumor hacia abajo de forma sostenida. Ambos métodos se basaron en la misma idea básica: usar un “gemelo digital” realista del ratón portador del tumor para simular muchos posibles patrones de dosificación por adelantado y seleccionar los que tenían más probabilidades de funcionar mejor dentro de límites de seguridad.
Mayor supervivencia y menos resistencia al fármaco
Cuando el equipo comparó estos regímenes guiados por algoritmo con el protocolo estándar de alta dosis disparado por el tumor, las diferencias fueron notables. Con la terapia convencional, los tumores a menudo se reducían mucho al principio pero finalmente volvían, y las dosis repetidas y elevadas favorecían la aparición de enfermedad resistente al fármaco. En contraste, la mayoría de los tratamientos diseñados por algoritmos mantuvieron los tumores bajo un control mucho más estricto, prolongaron el tiempo hasta la recaída y, en muchos casos, evitaron signos claros de resistencia durante el periodo del estudio. A lo largo de decenas de ratones, tanto los grupos PDPK como los de control predictivo del modelo vivieron sustancialmente más tiempo que los animales con el esquema estándar, con varias estrategias basadas en algoritmos mostrando ganancias de supervivencia fuertes y estadísticamente significativas.
Qué podría significar esto para futuros pacientes
Aunque este trabajo se realizó en ratones, sus ingredientes clave —medir el tamaño del tumor, monitorizar los niveles del fármaco en sangre y ejecutar modelos informáticos— ya son posibles en pacientes humanos con las herramientas modernas de imagen y laboratorio. El estudio sugiere que, en lugar de preguntar «¿cuál es la dosis estándar?», los médicos podrían algún día preguntar: «Dado el comportamiento de este tumor y cómo procesa el fármaco este paciente, ¿qué dosis y timing funcionarán mejor ahora mismo?». Persisten obstáculos prácticos, como la necesidad de mediciones más frecuentes y la logística de una dosificación flexible, pero el mensaje es claro: la quimioterapia no tiene por qué ser tosca y uniforme. Con la ayuda de algoritmos, puede transformarse en una herramienta más precisa y adaptable que ofrece a los pacientes una mejor oportunidad de control a largo plazo de los cánceres agresivos.
Cita: Gombos, B., Léner, V., Drexler, D.A. et al. Algorithm-assisted individualized therapy design improves survival in a mouse model of triple-negative breast cancer. npj Precis. Onc. 10, 84 (2026). https://doi.org/10.1038/s41698-025-01245-5
Palabras clave: quimioterapia personalizada, cáncer de mama triple negativo, terapia asistida por algoritmos, modelado matemático del tumor, dosificación de doxorrubicina