Clear Sky Science · es
Los macrófagos M2 predicen la respuesta a la quimioterapia neoadyuvante en pacientes con cáncer de mama triple negativo
Por qué importa esto para las pacientes
Para muchas mujeres con una forma agresiva de cáncer de mama llamada cáncer de mama triple negativo, la quimioterapia administrada antes de la cirugía es una esperanza clave para reducir o incluso eliminar el tumor. Sin embargo, algunas pacientes responden de manera espectacular mientras que otras obtienen poco beneficio. Este estudio plantea una pregunta sencilla pero crucial: ¿pueden las células inmunitarias que ya viven alrededor de un tumor ayudar a los médicos a predecir quién responderá bien a este tratamiento preoperatorio?
Los primeros intervinientes del cuerpo alrededor del tumor
Los tumores mamarios no crecen en aislamiento; están rodeados de vasos sanguíneos, tejido de sostén y muchas células inmunitarias. Entre estas células inmunitarias se encuentran los macrófagos, a menudo descritos como el “equipo de limpieza” del cuerpo. Pueden adoptar diferentes perfiles. Un tipo, a veces llamado M1, tiende a atacar las amenazas y a provocar inflamación. Otro tipo, llamado M2, es más nutritivo y calmante en tejidos normales, pero dentro de los tumores ese comportamiento de apoyo puede ser secuestrado para ayudar al cáncer a crecer y a esconderse del sistema inmunitario. Trabajos anteriores sugerían que cuando las células M2 son abundantes en los cánceres de mama triple negativos, las pacientes tienden a tener un peor pronóstico en general.
Mirando dentro de los tumores tras el tratamiento
Los investigadores estudiaron tejido de 42 mujeres chinas con cáncer de mama triple negativo en estadio II o III que todas recibieron la misma combinación estándar de quimioterapia antes de la cirugía. Tras el tratamiento y la intervención, los patólogos comprobaron si quedaba algún cáncer invasivo. Si no se detectaba tumor invasivo en la mama ni en los ganglios linfáticos, esto se consideró una respuesta patológica completa, o pCR, que suele ser un buen indicio para el resultado a largo plazo. Mediante métodos de tinción en los tumores extirpados, el equipo midió tres características clave tanto en los nidos tumorales como en el tejido de soporte circundante: macrófagos de tipo M2 marcados por una molécula llamada CD163, linfocitos T que combaten el cáncer marcados por CD8, y una proteína de control llamada PD-L1 en células tumorales e inmunitarias.
Barrios inmunitarios favorables y desfavorables
Más de la mitad de las pacientes alcanzaron una respuesta completa. Cuando los investigadores compararon a las que alcanzaron y a las que no alcanzaron este resultado favorable, surgieron patrones claros. Las pacientes cuyos tumores desaparecieron tendían a ser más jóvenes y presentaban niveles más altos de células T CD8 y de PD-L1 dentro y alrededor del tumor. Lo más llamativo fue que tenían menos macrófagos marcados por CD163 de tipo M2, especialmente en el tejido justo fuera de los cúmulos tumorales. En términos simples, los tumores rodeados por más células inmunitarias activas y atacantes y por menos macrófagos “que ayudan al tumor” eran más propensos a desvanecerse con la quimioterapia, mientras que los tumores envueltos en numerosos macrófagos M2 eran más resistentes.
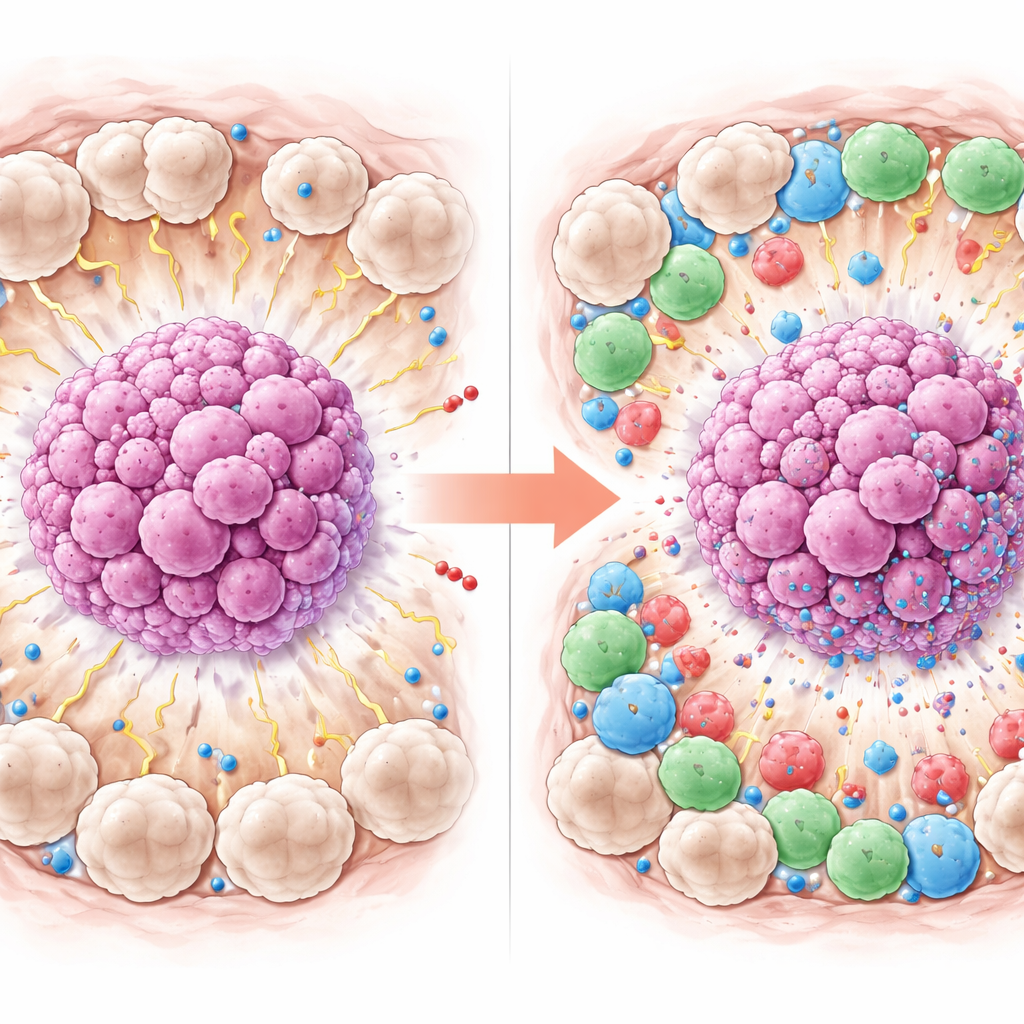
Señalando la señal más potente
Para ver qué factores realmente destacaban cuando se consideraban juntos, el equipo empleó modelos estadísticos que tienen en cuenta varias variables a la vez. En este análisis combinado, dos características del entorno tumoral se asociaron con mayor fuerza a la respuesta completa: mayor PD-L1 en las células circundantes y menor número de macrófagos de tipo M2 en la misma zona. Curiosamente, aunque más células CD8 parecían beneficiosas cuando se examinaba cada factor de forma aislada, no siguieron siendo un predictor independiente sólido una vez incluidas las demás características, probablemente porque el grupo de 42 pacientes era relativamente pequeño. El trabajo respalda la idea de que la composición y el comportamiento de las células inmunitarias alrededor del tumor pueden influir en la eficacia de la quimioterapia.
Qué podría significar esto para la atención futura
Para pacientes y clínicos, la conclusión es que el “clima” inmunitario alrededor de un tumor de mama triple negativo puede ayudar a prever si la quimioterapia estándar antes de la cirugía será muy eficaz. En este estudio, una presencia marcada de macrófagos de tipo M2 señalados por CD163 indicó una menor probabilidad de que la quimioterapia por sí sola eliminara el tumor, mientras que menos de estas células y señales inmunitarias más activas se asociaron con mejores respuestas. Si se confirma en grupos más grandes y diversos, el recuento de estas células podría integrarse en las pruebas de rutina para guiar las decisiones terapéuticas —ayudando a identificar quién podría beneficiarse de tratamientos adicionales o distintos, como fármacos que se dirigen a los macrófagos o que potencian la respuesta inmunitaria— y aportando mayor precisión al cuidado de este cáncer de difícil tratamiento.
Cita: Chen, Wx., Yang, M., Shao, Qf. et al. M2 macrophages predict response to neoadjuvant chemotherapy in triple negative breast cancer patients. Sci Rep 16, 10638 (2026). https://doi.org/10.1038/s41598-026-46026-7
Palabras clave: cáncer de mama triple negativo, macrófagos, microentorno tumoral, quimioterapia neoadyuvante, biomarcadores inmunitarios