Clear Sky Science · es
La transcriptómica unicelular revela desregulación de proteínas de choque térmico en encefalopatía pediátrica grave asociada a SARS-CoV-2
Por qué esto importa para los niños con COVID-19
La mayoría de los niños con COVID-19 se recuperan rápidamente, pero un número muy pequeño desarrolla problemas cerebrales súbitos y potencialmente mortales, que incluyen inflamación cerebral severa y shock. Los médicos todavía tienen dificultades para predecir qué niño se pondrá tan grave y por qué. Este estudio examina en profundidad las células inmunitarias de la sangre de los niños afectados, célula por célula, para buscar señales de advertencia y desencadenantes ocultos —especialmente un grupo de moléculas “respondedoras al estrés” llamadas proteínas de choque térmico— que podrían explicar estos casos raros pero devastadores y ayudar a los médicos a detectar el peligro antes.
Enfermedad cerebral rara pero grave en pacientes jóvenes
Los niños con encefalopatía aguda o encefalitis desarrollan de forma súbita confusión, convulsiones o coma que duran más de un día. Estas condiciones suelen aparecer durante infecciones virales como la gripe o el herpesvirus humano 6, y la mayoría de los niños se recupera. Sin embargo, desde la ola Ómicron han aumentado los informes de enfermedad cerebral vinculada a COVID-19 en niños, algunas con una inflamación cerebral explosiva y fallo de la circulación, condiciones asociadas a alto riesgo de muerte o discapacidad grave. Debido a que los síntomas iniciales pueden parecerse a enfermedades más leves, los médicos necesitan con urgencia pistas biológicas en la sangre que distingan una infección habitual de una que esté a punto de amenazar el cerebro.
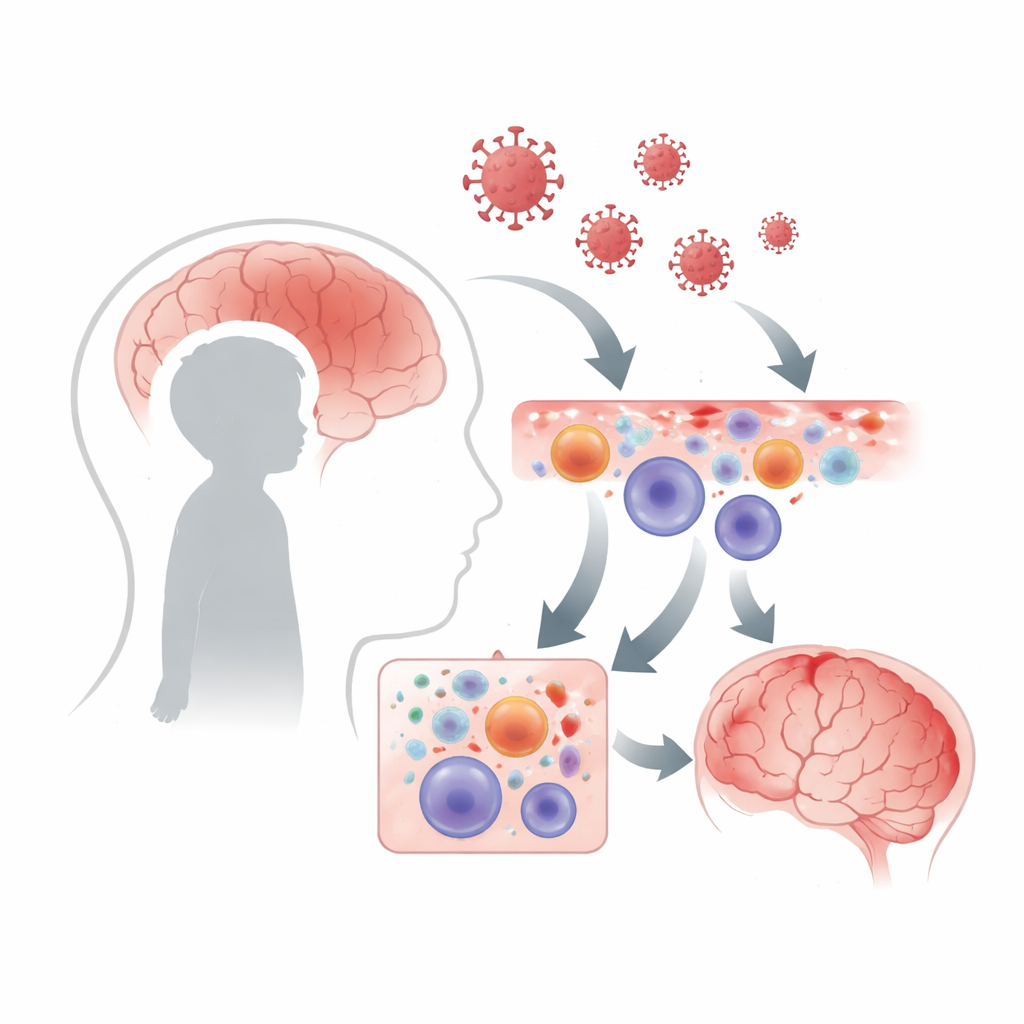
Mirando las células inmunitarias una por una
Los investigadores estudiaron sangre de tres niños con enfermedad cerebral relacionada con virus, un niño con una convulsión simple asociada a fiebre y adultos sanos, y además combinaron estos datos con conjuntos públicos de datos de niños con COVID-19 o una afección inflamatoria relacionada llamada MIS-C. Usando secuenciación de ARN unicelular, leyeron qué genes estaban activados en decenas de miles de células inmunitarias individuales. Esto les permitió ver no solo qué tipos celulares estaban presentes—como células B, células T y monocitos—sino también cuán intensamente respondía cada célula a la infección y cómo las células podían “comunicarse” entre sí mediante moléculas señalizadoras.
Un aumento exagerado de células B y señales de estrés
Un lactante del estudio presentó una forma particularmente grave de enfermedad cerebral asociada a COVID-19 con una rápida e inevitable inflamación cerebral fatal y shock. En la sangre de este niño, tomada el primer día de síntomas, las células B—un tipo de glóbulo blanco que ayuda a producir anticuerpos—estaban notablemente ampliadas, representando casi la mitad de todas las células inmunitarias circulantes. Dentro de este grupo, el equipo identificó un cúmulo distinto de células B altamente activadas que mostraban un fuerte estado antiviral y un estrés celular intenso. Estas células, y otros tipos de células inmunitarias, mostraron una marcada actividad aumentada en genes que ayudan a las células a afrontar el daño y las proteínas mal plegadas, apuntando a un sistema bajo una presión extrema.
Proteínas de choque térmico como posibles amplificadores de peligro
En muchos tipos celulares inmunitarios, especialmente monocitos y células B, destacaron dos moléculas de respuesta al estrés: HSPA1A y HSPB1, miembros de la familia de las proteínas de choque térmico. Estas moléculas estaban mucho más activadas en el niño gravemente enfermo que en niños con enfermedad cerebral leve, convulsiones febriles, COVID-19 sin afectación cerebral o MIS-C. Pruebas en plasma confirmaron que los niveles proteicos reales de HSPA1A y HSPB1 eran notablemente más altos únicamente durante la fase aguda y más peligrosa del caso severo. Al mismo tiempo, una molécula señalizadora llamada factor inhibidor de migración de macrófagos parecía estar fuertemente implicada en la activación de vías inmunitarias y de las células B, sugiriendo una red en la que las proteínas de estrés y las señales inflamatorias podrían retroalimentarse mutuamente.
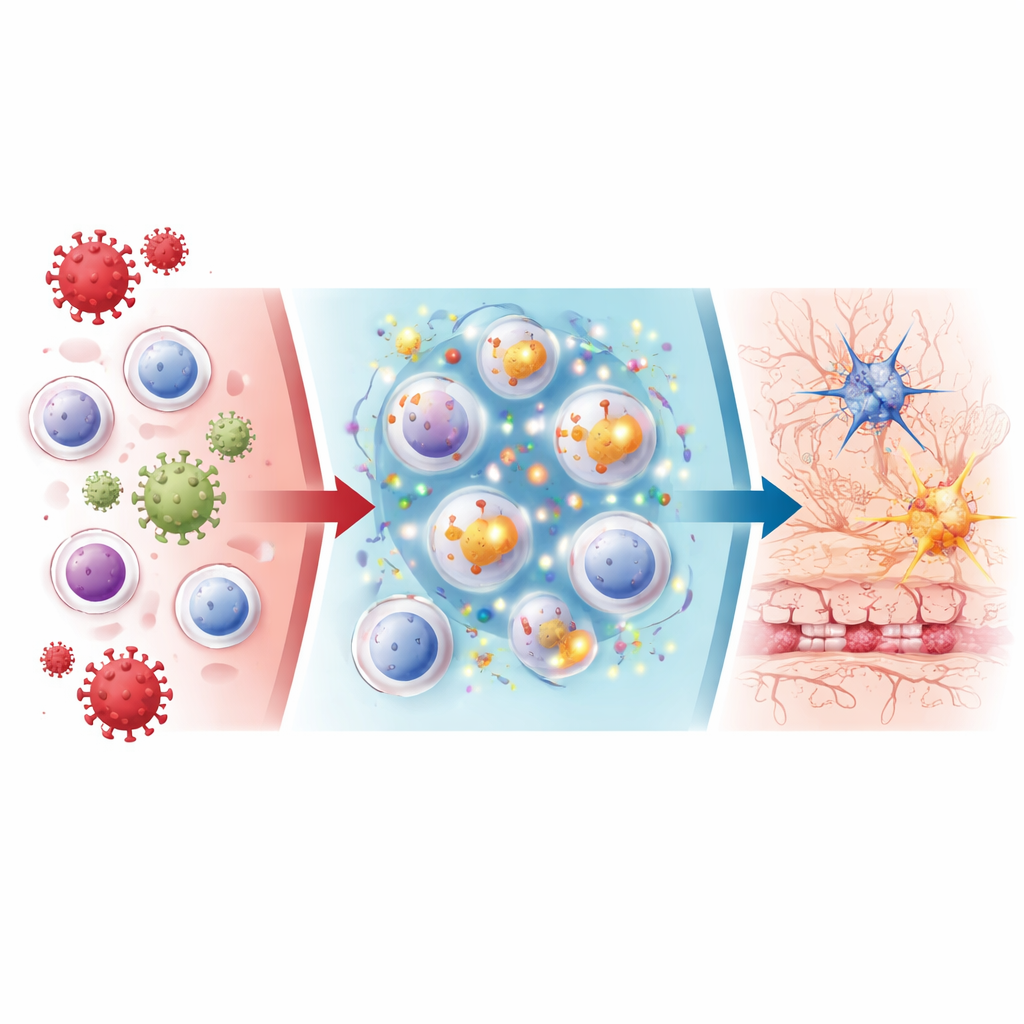
Qué podría significar esto para la atención y la investigación futura
Las proteínas de choque térmico normalmente ayudan a proteger las células, pero cuando están presentes en niveles muy altos fuera de las células pueden actuar como señales de peligro, impulsando a las células inmunitarias a liberar más moléculas inflamatorias y potencialmente empeorando el daño a la barrera hematoencefálica. Los hallazgos en este caso único pero analizado con detalle apoyan un escenario en el que el estrés inmunitario extremo y las oleadas de proteínas de choque térmico pueden contribuir a impulsar las raras y catastróficas complicaciones cerebrales de la COVID-19 pediátrica. Si se confirman en estudios más amplios, la medición de HSPA1A y HSPB1 en sangre podría proporcionar a los clínicos una advertencia temprana de que un niño con COVID-19 tiene alto riesgo de afectación cerebral grave, abriendo una ventana para un monitorizado más estrecho y un tratamiento oportuno mientras los investigadores trabajan para desentrañar los mecanismos exactos y probar terapias dirigidas.
Cita: Suzuki, T., Sato, Y., Suzuki, M. et al. Single-cell transcriptomics reveal heat shock protein dysregulation in severe SARS-CoV-2–associated pediatric encephalopathy. Sci Rep 16, 8916 (2026). https://doi.org/10.1038/s41598-026-41827-2
Palabras clave: encefalopatía pediátrica, COVID-19 y el cerebro, proteínas de choque térmico, secuenciación unicelular, neuroinflamación