Clear Sky Science · es
Gestión hemodinámica guiada por gasto cardíaco frente a guiada por presión arterial media en pacientes sometidos a craneotomía con enfermedad cardiovascular: un ensayo aleatorizado
Por qué esto importa para los pacientes de cirugía cerebral
Las personas sometidas a cirugía de tumor cerebral ya atraviesan un periodo de gran estrés, y los riesgos son todavía mayores cuando además padecen enfermedad cardíaca. Durante la operación, los médicos deben controlar con precisión el flujo sanguíneo y la presión arterial para proteger el cerebro. Este estudio planteó una pregunta simple pero importante: ¿es mejor guiar el tratamiento por la potencia con la que el corazón bombea sangre o por la presión dentro de las arterias? La respuesta podría cambiar la manera en que los anestesiólogos cuidan a algunos de los pacientes más vulnerables en el quirófano.
Dos maneras distintas de manejar la circulación
Cuando alguien está bajo anestesia para una intervención cerebral, el equipo médico vigila constantemente monitores que muestran la función cardíaca y la presión arterial. Tradicionalmente, la mayoría de los equipos se han centrado en la presión arterial media, una medida de la fuerza con la que la sangre presiona las paredes arteriales, como indicador de cuánto está recibiendo el cerebro. Pero en personas con hipertensión de larga duración o enfermedad cardíaca, ese vínculo puede ser poco fiable. Este ensayo comparó el enfoque habitual centrado en la presión con una estrategia más reciente que se basa en el gasto cardíaco, el volumen real de sangre que el corazón expulsa cada minuto. En el grupo guiado por gasto cardíaco, los médicos ajustaron fluidos y fármacos para mantener el flujo por encima de un nivel establecido y próximo al valor basal de cada paciente; en el grupo guiado por presión, se procuró mantener la presión arterial dentro de un rango seguro alrededor del valor de partida.
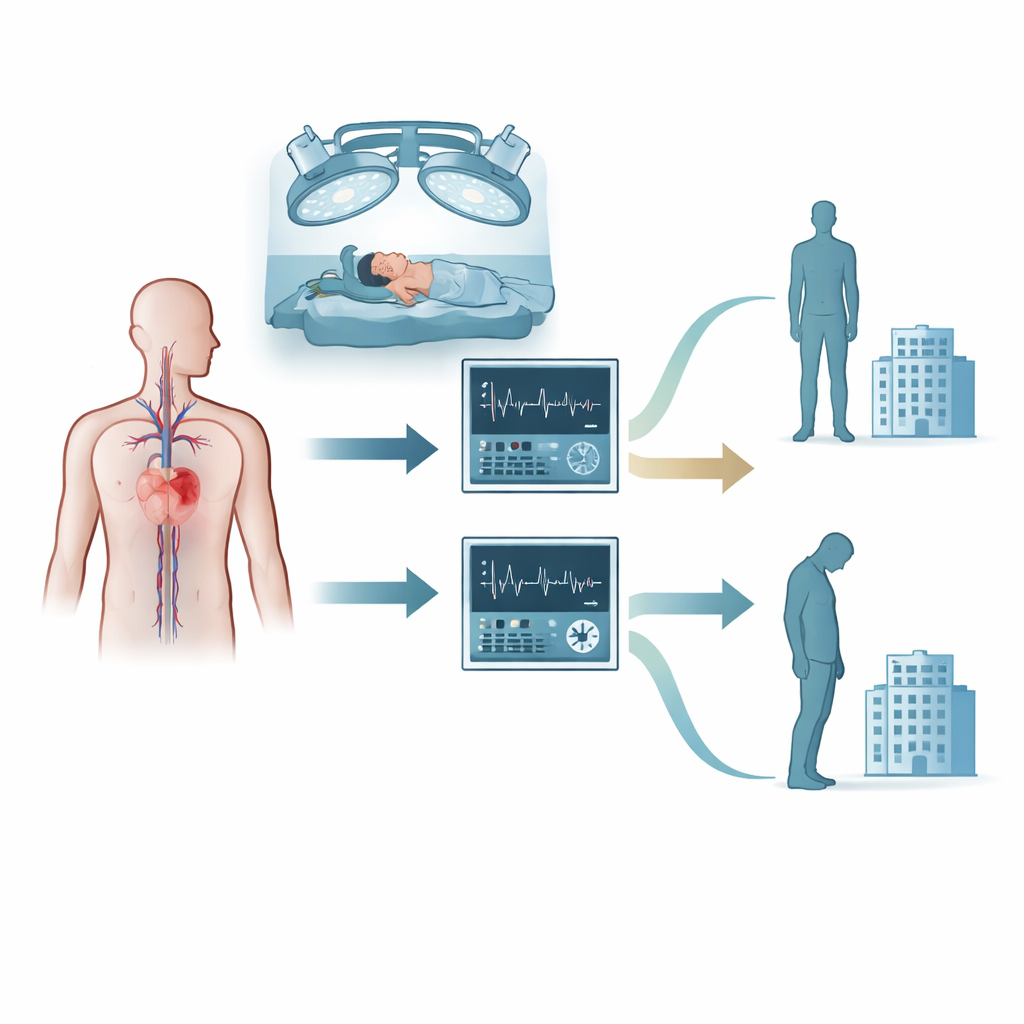
Cómo se realizó el estudio
Los investigadores reclutaron a 202 adultos programados para la extirpación de tumores de las zonas superiores del cerebro que además tenían problemas cardíacos o vasculares diagnosticados, como hipertensión, enfermedad coronaria o contractilidad cardíaca reducida. Todos recibieron anestesia estándar y cuidados habituales de cirugía de tumor cerebral, pero fueron asignados aleatoriamente a una de las dos estrategias de monitorización durante la operación. En el grupo de gasto cardíaco, un monitor especial analizaba la onda pulsatil de una línea arterial para estimar cuánto volumen movía el corazón. Los clínicos siguieron un plan estructurado para decidir cuándo administrar fluidos por vía intravenosa, cuándo emplear fármacos que aumentan la contractilidad y cuándo ajustar la profundidad de la anestesia. En el grupo de presión arterial, el mismo monitor se cubrió para que solo fuesen visibles las medidas rutinarias como la presión arterial y el trazado cardíaco, y las decisiones se tomaron usando los objetivos tradicionales.
Qué ocurrió durante y después de la cirugía
Las dos estrategias produjeron patrones notablemente distintos en el quirófano. Los pacientes tratados con guía por gasto cardíaco recibieron algo más de fluidos intravenosos y más apoyo con fármacos que aumentan la circulación. Como resultado, sus corazones bombeaban más sangre, en promedio, y los episodios de bajo flujo se redujeron casi por completo, mientras que la presión arterial se mantuvo en un rango similar al del grupo guiado por presión. Tras la cirugía, el equipo siguió a los pacientes de cerca. El criterio principal fue una escala ampliamente usada de cinco puntos que refleja cuán independiente y funcional es una persona tres meses después de una lesión cerebral o intervención. También registraron la presencia de edema cerebral en las pruebas de imagen, nuevos problemas como debilidad o convulsiones, complicaciones cardíacas y la duración de la estancia hospitalaria.
Beneficios alentadores, pero no un veredicto definitivo
En el resultado global a tres meses, los dos enfoques no mostraron diferencias estadísticamente concluyentes. Menos personas en el grupo guiado por gasto cardíaco presentaron una puntuación de recuperación desfavorable, pero la diferencia aún podría deberse al azar en un ensayo de este tamaño. Sin embargo, los hallazgos más inmediatos fueron llamativos. Solo una pequeña fracción de los pacientes en el grupo de gasto cardíaco desarrolló nuevo edema cerebral en las primeras exploraciones postoperatorias, frente a aproximadamente uno de cada diez en el grupo guiado por presión. Los nuevos problemas neurológicos, como debilidad, confusión o dificultades del habla, también fueron menos frecuentes. Los pacientes manejados con la estrategia de gasto cardíaco, por lo general, abandonaron el hospital alrededor de un día antes. Estas mejoras se observaron en muchos subgrupos de pacientes, lo que sugiere que un mejor control del flujo sanguíneo global durante la cirugía puede facilitar la recuperación cerebral, aunque las ganancias funcionales a largo plazo sean más difíciles de demostrar en un estudio de tamaño moderado.
Qué significa esto para el futuro
Para el lector, el mensaje clave es que la manera en que los médicos deciden dirigir la circulación durante una cirugía cerebral compleja puede influir en la curación temprana del cerebro. Prestar atención a cuánto sangre está entregando realmente el corazón, y no solo a cuánta presión hay, parece reducir el edema cerebral y las complicaciones a corto plazo en pacientes cuyo corazón ya está sometido a esfuerzo. Al mismo tiempo, el ensayo se realizó en un único hospital con un número limitado de participantes, por lo que sus resultados deben considerarse pistas prometedoras más que pruebas definitivas. Serán necesarios estudios más amplios y multicéntricos para confirmar si el tratamiento guiado por gasto cardíaco mejora realmente la recuperación a largo plazo y para afinar los mejores objetivos. Aun así, este trabajo subraya un cambio de perspectiva: para el cerebro vulnerable, un flujo sanguíneo constante y adecuado puede importar más que la presión por sí sola.
Cita: Chen, N., Yang, M., Li, R. et al. Cardiac output-guided vs. mean arterial pressure-guided hemodynamic management in craniotomy patients with cardiovascular disease: a randomized trial. Sci Rep 16, 9789 (2026). https://doi.org/10.1038/s41598-026-40615-2
Palabras clave: cirugía de tumor cerebral, gasto cardíaco, manejo de la presión arterial, recuperación neurológica, monitorización hemodinámica