Clear Sky Science · es
Identificación de factores de riesgo y desarrollo de un modelo pronóstico multivariable para la dermatitis asociada a la incontinencia en residentes mayores de residencias
Por qué importa la piel irritada en la tercera edad
Para muchas personas mayores que viven en residencias, necesitar ayuda para ir al baño es una realidad cotidiana. Cuando la piel está expuesta con frecuencia a orina o heces, puede volverse roja, dolorosa e incluso infectarse: una condición llamada dermatitis asociada a la incontinencia (DAI). Más allá del malestar, estos problemas cutáneos pueden alterar el sueño, aumentar las necesidades de cuidados y elevar los costes sanitarios. Este estudio planteó una pregunta práctica: entre los residentes incontinentes de residencias, ¿quiénes tienen más probabilidades de desarrollar DAI, y podemos construir un perfil de riesgo sencillo para que el personal actúe pronto y proteja la piel?
El problema cotidiano detrás de la ciencia
La DAI es una irritación común de la piel en los glúteos y la zona genital causada por la humedad persistente y el contacto con orina y heces. Puede producir ardor, picor y dolor, y abrir la puerta a heridas más graves como las úlceras por presión. A medida que la población envejece y más personas viven con incontinencia en cuidados a largo plazo, el número de personas en riesgo aumenta. Las enfermeras ya prestan atención a la atención de la continencia y la higiene de la piel, pero les ha faltado una forma validada de estimar el riesgo futuro de DAI en un residente individual. Una herramienta de predicción fiable podría ayudar a los equipos a concentrar tiempo y productos protectores en quienes más los necesitan, evitando al mismo tiempo tratamientos innecesarios en otros.
Cómo estudiaron a los residentes de las residencias
Los autores realizaron un análisis secundario de datos procedentes de un gran ensayo en 17 residencias de Berlín, Alemania. Ese ensayo original puso a prueba un programa de cuidado de la piel basado en la evidencia en 314 residentes. Para este trabajo, los investigadores seleccionaron a 149 residentes de 65 años o más que eran incontinentes, no tenían DAI al inicio y fueron examinados de nuevo 12 semanas después. Dermatólogos, ciegos a los objetivos del estudio, realizaron revisiones cutáneas completas y utilizaron una herramienta internacional para determinar si se había desarrollado DAI. En 12 semanas, 20 residentes (alrededor del 13 %) desarrollaron DAI nueva. El equipo examinó entonces más de 50 características basales —desde la movilidad y la capacidad de autocuidado hasta el peso corporal, la medicación y condiciones cutáneas existentes— para ver cuáles predecían mejor quién desarrollaría DAI.
Las señales clave de riesgo que halló el equipo
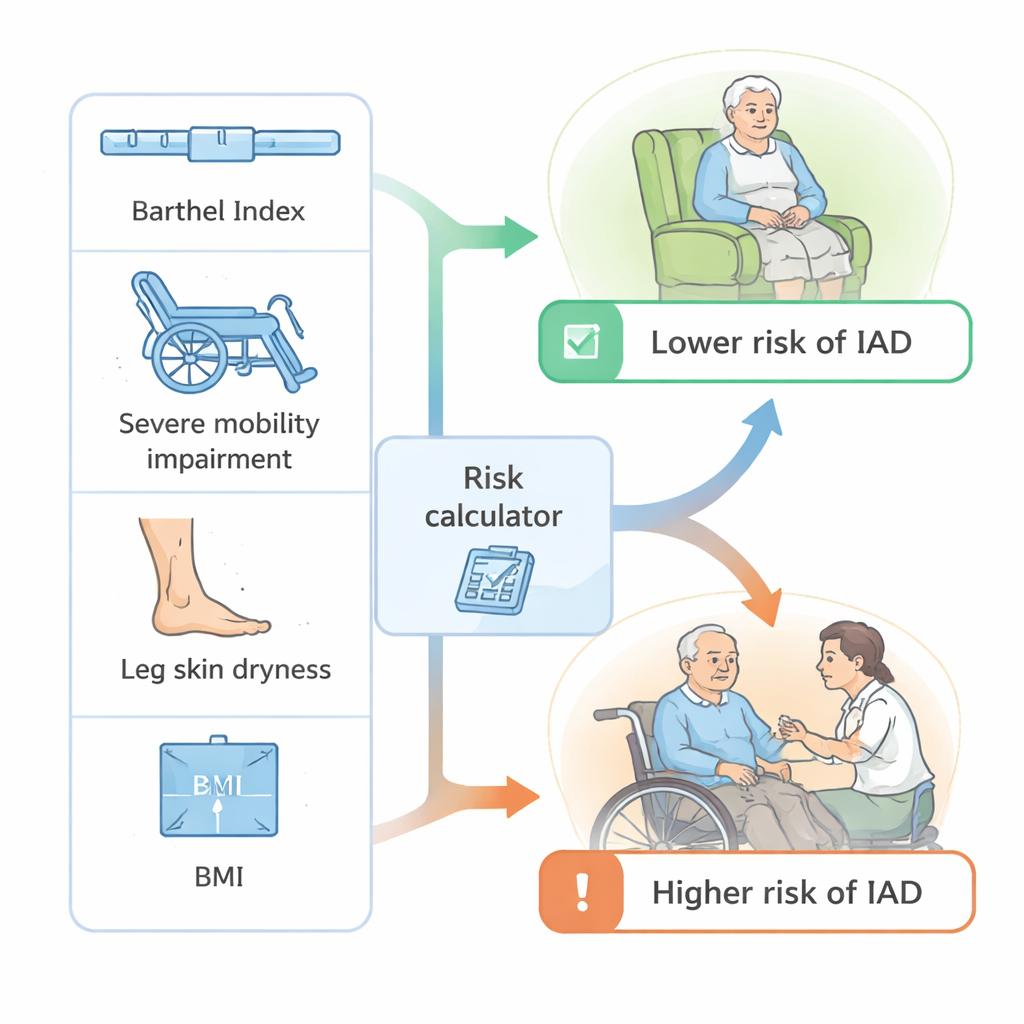
Surgieron varios patrones claros. Los residentes con menor capacidad para manejar las tareas cotidianas, como vestirse o pasar de la cama a la silla —medida con una puntuación estándar llamada Índice de Barthel— tenían más probabilidad de desarrollar DAI. Los que presentaban problemas de movilidad marcados (como parálisis o debilidad severa) también mostraron un riesgo sustancialmente mayor. Tener incontinencia tanto urinaria como fecal («incontinencia doble») aumentó además la probabilidad de daño cutáneo. Sorprendentemente, los residentes cuyas piernas inferiores mostraban sequedad evidente parecían menos propensos a desarrollar DAI, lo que sugiere que un tipo de piel generalmente más seca —o el cuidado hidratante adicional que atrae la piel seca— podría ofrecer cierta protección frente al daño por humedad en la zona de la compresa o pañal.
Construcción y validación de un modelo de predicción
Con estos hallazgos, los investigadores elaboraron un modelo estadístico que combinaba varias piezas de información para cada residente: independencia funcional global (puntuación del Índice de Barthel), presencia de deterioro de movilidad severo, índice de masa corporal y si se observaba piel seca en las piernas. También incluyeron una interacción que mostraba que ser más independiente era menos protector si la persona tenía incontinencia tanto urinaria como fecal. El modelo se puso a prueba usando métodos establecidos. Pudo distinguir con claridad entre los residentes que desarrollarían DAI y los que no, con un nivel de precisión (área bajo la curva de 0,82) considerado generalmente bueno en investigaciones de predicción médica. Con un umbral práctico de riesgo, el modelo identificó correctamente a la mayoría de los residentes de alto riesgo evitando muchas falsas alarmas, y sus predicciones coincidieron estrechamente con lo observado en las residencias.
Qué significa esto para el cuidado cotidiano
Para los no especialistas, la conclusión es que el riesgo de DAI no es aleatorio: se concentra en residentes físicamente dependientes, con límites de movilidad graves y expuestos tanto a orina como a heces, mientras que ciertos patrones de «piel seca» pueden señalar un riesgo algo menor. Todas estas características ya se registran en las valoraciones rutinarias de enfermería, lo que significa que el personal podría usarlas —posiblemente mediante una lista de verificación simple o una calculadora— para señalar a los residentes que necesitan revisiones cutáneas más frecuentes, limpiezas más suaves, cremas barrera y planes de continencia. Aunque este modelo debe probarse todavía en otras residencias y países, demuestra que la información ya disponible puede convertirse en un sistema práctico de alerta temprana para mantener la piel de las personas mayores más sana y cómoda.
Cita: El Genedy-Kalyoncu, M., Völzer, B. & Kottner, J. Identification of risk factors and development of a multivariable prognostic prediction model for incontinence-associated dermatitis in older nursing home residents. Sci Rep 16, 7163 (2026). https://doi.org/10.1038/s41598-026-40416-7
Palabras clave: dermatitis asociada a la incontinencia, cuidado en residencias, salud de la piel, personas mayores, predicción de riesgo