Clear Sky Science · es
Asociación entre la ratio de hiperglucemia por estrés y el delirium en la UCI entre adultos críticos en MIMIC‑IV
Por qué importan las subidas de azúcar en la UCI para la mente
Las personas ingresadas en una unidad de cuidados intensivos (UCI) están luchando por su vida, pero la batalla no solo se libra en los pulmones, el corazón o los riñones. Muchos desarrollan delirium: un estado brusco de confusión y desorientación que puede durar días y dejar problemas de memoria duraderos. Este estudio plantea una pregunta práctica: ¿puede una medida sanguínea sencilla de cuánto aumenta el azúcar en sangre por el estrés ayudar a los médicos a identificar quiénes tienen más probabilidades de desarrollar delirium y actuar antes para proteger el cerebro?
Una mirada más de cerca a la confusión en la unidad de cuidados intensivos
El delirium es frecuente en la UCI, afectando hasta a 8 de cada 10 pacientes críticos. Se manifiesta como dificultad para mantener la atención, confusión sobre el lugar y el tiempo, o ver y oír cosas que no existen. Estos episodios son más que una «niebla de la UCI»: se asocian con estancias hospitalarias más largas, mayor riesgo de muerte y problemas cognitivos a largo plazo. Sin embargo, los clínicos aún carecen de herramientas sencillas para identificar, desde el primer día, qué pacientes corren más riesgo para poder ajustar medicaciones, monitorizar más estrechamente e implicar a las familias y a los equipos de rehabilitación de forma temprana.
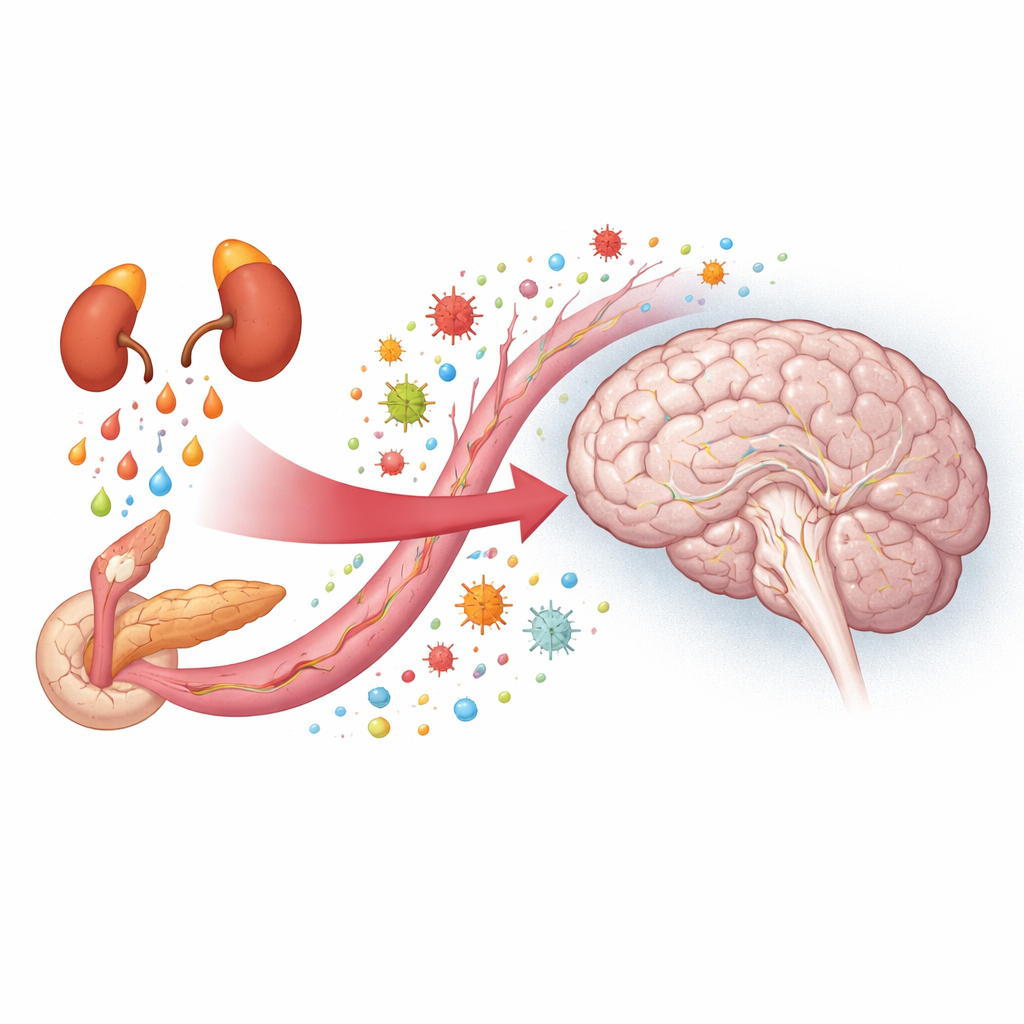
Convertir el estrés y el azúcar en una única señal de riesgo
La enfermedad grave con frecuencia eleva la glucemia, incluso en personas sin diabetes. No obstante, una cifra alta al ingreso puede reflejar diabetes de larga duración, una reacción aguda al estrés o ambas cosas. Para separar estos factores, los investigadores usan la ratio de hiperglucemia por estrés (SHR), que compara la glucemia al entrar en la UCI con el nivel habitual de la persona estimado a partir de un marcador de más largo plazo (HbA1c). Un SHR más alto significa que el pico actual es grande en relación con la línea de base de la persona, lo que sugiere una respuesta al estrés intensa. Trabajos anteriores vincularon esta ratio con complicaciones cardíacas y cerebrales; este estudio preguntó si también se relaciona con el riesgo de delirium en una amplia mezcla de pacientes de UCI.
Qué hizo el equipo de investigación con miles de casos de UCI
Usando la gran base de datos pública MIMIC‑IV de registros de UCI, los autores estudiaron a 2.946 adultos ingresados por primera vez en una UCI que tenían tanto glucemia como HbA1c medidas y que fueron evaluados regularmente para detectar delirium mediante una prueba estandarizada junto a la cama. Se excluyeron los pacientes que ya estaban delirantes el primer día o que tuvieron estancias muy cortas en UCI para poder capturar el delirium de nueva aparición. El equipo agrupó a las personas en cuatro niveles de SHR, de menor a mayor, y comparó la frecuencia de delirium después de las primeras 24 horas. También ajustaron por muchos otros factores —edad, constantes vitales, puntuaciones de gravedad de la enfermedad, comorbilidades, pruebas de laboratorio y uso de sedantes o esteroides— para ver si el SHR aportaba información más allá de lo que los médicos ya saben.
Cómo se relacionó el aumento del azúcar por estrés con el pensamiento confuso
En conjunto, el 21% de los pacientes desarrolló delirium. Los pacientes que lo presentaron eran, en general, de mayor edad, más enfermos y más propensos a tener falla orgánica e infecciones. También tenían mayor glucemia y, de forma importante, un SHR más alto. Al analizarse como una curva simple, el aumento del SHR se asoció con una mayor probabilidad de delirium, incluso tras múltiples ajustes, aunque el modelo más estricto hizo que el resultado quedara justo al borde de los límites estadísticos convencionales. Analizando por grupos, los pacientes en los niveles tercero y cuarto de SHR tuvieron aproximadamente una vez y media las probabilidades de delirium comparados con los del nivel más bajo, mostrando una clara tendencia ascendente. El ajuste detallado de curvas sugirió un patrón no lineal: el riesgo aumentó con fuerza a medida que el SHR subía hasta alrededor de 1,19, y luego tendió a estabilizarse en lugar de seguir subiendo bruscamente más allá de ese punto.
Qué podría significar esto para la atención junto a la cama
La relación entre SHR y delirium se observó tanto en hombres como en mujeres, en adultos más jóvenes y mayores, y en personas con y sin muchas enfermedades comunes, y se mantuvo en varias comprobaciones de sensibilidad. El estudio también encontró que el SHR superó ligeramente a una única medida de glucemia cuando se usó para predecir quién desarrollaría delirium. Dado que el SHR puede calcularse a partir de pruebas que a menudo se ordenan al ingreso en la UCI, puede ofrecer una forma de bajo coste de señalar a los pacientes cuyos cerebros están bajo un estrés metabólico particular. Aunque este tipo de estudio retrospectivo no puede probar que las subidas de glucemia causen directamente el delirium, sugiere que seguir el tamaño del pico relacionado con el estrés —en lugar de la glucemia aislada— podría ayudar a los clínicos a dirigir las estrategias de prevención del delirium, como el uso cuidadoso de sedantes, la movilización temprana y la monitorización estructurada, hacia quienes más las necesitan.
Mensaje principal para pacientes y familias
Para las familias que observan a un ser querido luchar en la UCI, la confusión súbita puede ser inquietante y difícil de entender. Esta investigación sugiere que la rapidez con la que aumenta el azúcar en sangre de una persona en respuesta a la enfermedad aporta pistas importantes sobre su riesgo de delirium. Una ratio de hiperglucemia por estrés más alta se asoció con mayores probabilidades de desarrollar confusión, especialmente hasta cierto umbral. En el futuro, este número sencillo podría ayudar a los equipos de UCI a reconocer el peligro temprano y tomar medidas adicionales para proteger el cerebro durante la enfermedad crítica.
Cita: Wang, C., Lv, L., Ma, R. et al. Association between stress hyperglycemia ratio and ICU delirium among critically ill adults in MIMIC-IV. Sci Rep 16, 9411 (2026). https://doi.org/10.1038/s41598-026-40380-2
Palabras clave: delirium en UCI, hiperglucemia por estrés, enfermedad crítica, nivel de azúcar en sangre, MIMIC‑IV