Clear Sky Science · es
Trasplante intravenoso de células multi-línage resistentes al estrés promueve la recuperación funcional tras lesión cerebral traumática en ratones
Por qué importa sanar el cerebro lesionado
La lesión cerebral traumática, o LCT, puede ocurrir en un instante—por un accidente de coche, una caída o una colisión deportiva—y dejar a las personas con problemas persistentes en el movimiento, el pensamiento y la vida diaria. Los tratamientos actuales se centran principalmente en limitar el daño inmediato, pero hacen poco por reparar el propio cerebro. Este estudio explora un nuevo tipo de célula reparadora, llamada célula Muse, que puede administrarse mediante una simple inyección intravenosa y que podría ayudar al cerebro lesionado a reconstruir sus propios circuitos, al menos en ratones.
Un tipo especial de célula reparadora
Las células Muse son un subconjunto raro de células similares a las madre presentes en la médula ósea, la sangre y los tejidos conjuntivos. A diferencia de muchos tipos celulares experimentales, no forman tumores y pueden sobrevivir en condiciones adversas como flujo sanguíneo deficiente e inflamación—exactamente el entorno que se encuentra en un cerebro recién lesionado. Se sienten atraídas por señales químicas de angustia liberadas por el tejido dañado, lo que les permite viajar por el torrente sanguíneo y localizar los sitios de lesión. Una vez allí, pueden engullir los restos de células moribundas y utilizar esa información para convertirse en los tipos celulares que el tejido necesita, incluidas neuronas y sus células de apoyo.
Ponerse a prueba en un modelo de lesión cerebral en ratones
Para determinar si las células Muse podían ayudar a un cerebro dañado a recuperarse, los investigadores utilizaron un modelo de LCT bien controlado en ratones. Crearon una lesión localizada en la capa externa del cerebro tocando brevemente el cráneo con una sonda de cobre enfriada en nitrógeno líquido, produciendo un parche reproducible de corteza dañada. Una semana más tarde—tras pasar el choque inmediato de la lesión—los ratones se asignaron aleatoriamente para recibir, a través de una vena en la cola, uno de cuatro tratamientos: una dosis modesta de células Muse humanas, una dosis baja de células estromales mesenquimales estándar (un tipo de célula terapéutica más familiar), una dosis mucho mayor de estas células estándar, o una solución salina como control.
Observando el regreso del movimiento
El equipo siguió cómo los ratones recuperaban la movilidad durante casi tres meses. Emplearon la prueba de barra giratoria, que mide cuánto tiempo un ratón puede mantener el equilibrio sobre un cilindro en rotación, y la prueba del cilindro, que registra cómo utiliza el animal sus extremidades anteriores izquierda y derecha de forma equilibrada. Todos los animales mostraron problemas motores pronunciados poco después de la lesión. Sin embargo, los que recibieron células Muse comenzaron a mejorar alrededor de un mes después del tratamiento y continuaron mejorando hasta el final del estudio. Su rendimiento en ambas pruebas de movimiento superó claramente al de los ratones que recibieron la dosis baja de células estándar o la solución salina, e incluso superó al grupo con dosis alta de células estándar, que mostró solo un beneficio leve y retrasado.
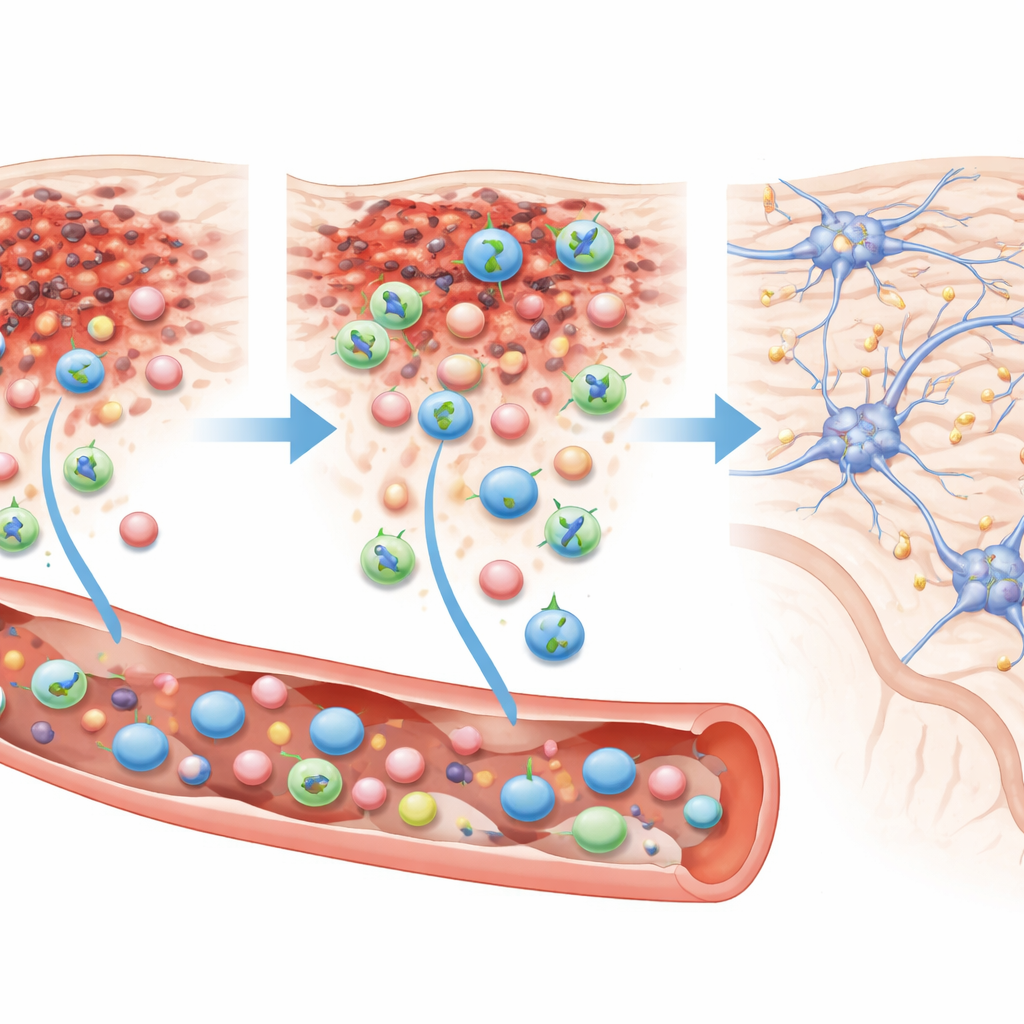
Cómo las células encuentran y reparan el daño
Cuando los investigadores examinaron los cerebros al microscopio 84 días después de la lesión, encontraron muchas células humanas agrupadas alrededor del área dañada en los ratones tratados con Muse, identificadas por marcadores específicos humanos. En contraste, los ratones que recibieron células estándar presentaron solo una dispersión de células humanas, incluso con la dosis más alta. En el grupo Muse, aproximadamente el 60 por ciento de estas células injertadas mostraron un marcador típico de neuronas maduras, y alrededor del 20 por ciento presentaron un marcador de oligodendrocitos, las células que envuelven las fibras nerviosas con capas aislantes necesarias para la transmisión rápida de señales. Ninguna mostró un marcador común de astroglía, lo que sugiere un cambio focalizado hacia la reconstrucción de las vías nerviosas y su estructura de soporte.
Qué podría significar esto para tratamientos futuros
Los hallazgos indican que las células Muse, cuando se administran por vía intravenosa tras una lesión cerebral, pueden localizarse en el área dañada, convertirse en tipos celulares clave del cerebro y apoyar una recuperación motora duradera en ratones. Dado que estas células resisten el estrés de forma natural y parecen evitar provocar fuertes reacciones inmunitarias, podrían algún día usarse entre donantes sin fármacos inmunosupresores intensivos. Sin embargo, quedan preguntas sobre la mejor dosis, el momento y la vía de administración, y el trabajo actual empleó un tipo específico de lesión focal en animales, no la complejidad completa de la LCT humana. Aun así, el estudio ofrece un atisbo esperanzador de un futuro en el que una simple infusión de células preparadas para reparar pudiera ayudar al cerebro lesionado a reconstruirse en lugar de limitarse a soportar el daño.
Cita: Shiraishi, K., Yamamoto, S., Kushida, Y. et al. Intravenous transplantation of multi-lineage differentiating stress enduring cell promotes functional recovery after traumatic brain injury in mice. Sci Rep 16, 9458 (2026). https://doi.org/10.1038/s41598-026-39760-5
Palabras clave: lesión cerebral traumática, terapia con células madre, células Muse, neuroregeneración, recuperación motora