Clear Sky Science · es
La ventilación guiada por presión de conducción con ecografía pulmonar reduce las complicaciones pulmonares tras cirugía epigástrica en gran altitud
Respirar con seguridad en el techo del mundo
Someterse a una intervención quirúrgica ya es lo suficientemente estresante, pero para las personas que viven en la montaña, simplemente obtener suficiente oxígeno puede ser un desafío añadido. A gran altitud el aire es más tenue, lo que vuelve a los pulmones más vulnerables cuando una máquina respiratoria se hace cargo durante una operación. Este estudio siguió a pacientes en la meseta tibetana para probar una forma más inteligente de ajustar estos aparatos, usando señales en tiempo real procedentes de los propios pulmones, y verificar si podía reducir los problemas respiratorios habituales tras cirugía abdominal alta.
Por qué la gran altitud hace la cirugía más riesgosa
Las personas que viven a miles de metros sobre el nivel del mar respiran de forma crónica un aire con menos oxígeno. Con los años, sus pulmones y vasos sanguíneos se adaptan, pero un efecto secundario es que los pulmones pueden volverse más rígidos y tener menos “reserva”. Durante una cirugía mayor en la parte superior del abdomen, la anestesia y la relajación muscular tienden a colapsar zonas del pulmón, limitando aún más el intercambio de oxígeno. Al nivel del mar, el organismo a menudo tolera estos cambios; en altitud, incluso pérdidas modestas de función pulmonar pueden marcar la diferencia entre una recuperación sin problemas y complicaciones respiratorias serias tras la operación, conocidas como complicaciones pulmonares postoperatorias (CPP).
Una forma a medida de usar el ventilador
Los investigadores compararon dos maneras de manejar el ventilador en 152 adultos sometidos a cirugía abierta epigástrica (abdomen superior) a más de 3.500 metros. Ambos grupos recibieron el mismo volumen respiratorio “protector” y moderado. En el grupo estándar, el equipo usó una presión baja única para mantener los pulmones ligeramente abiertos y aplicó una maniobra única de inspiración profunda y breve. En el grupo experimental ajustaron la presión al final de la espiración paso a paso en cada paciente, buscando el nivel que producía el empuje más pequeño necesario para administrar cada respiración. Ese empuje pequeño, llamado presión de conducción, es un indicador sencillo de cuán rígidos o relajados están los pulmones. El equipo también empleó ecografía pulmonar junto a la cama para detectar áreas de colapso ocultas y repitió las maniobras de respiración profunda solo cuando las imágenes mostraban que eran necesarias. 
Qué encontró el estudio en el quirófano
A pesar de edades, tiempos quirúrgicos y riesgos globales similares, los dos grupos presentaron comportamientos pulmonares muy distintos bajo el ventilador. Con el enfoque personalizado, los pacientes normalmente acabaron con una presión basal algo mayor manteniendo los pulmones abiertos pero con una presión de conducción mucho menor, lo que significa que los pulmones eran más fáciles de inflar. Las imágenes ecográficas de este grupo mostraron menos regiones colapsadas durante y después de la cirugía, y las mediciones de gases en sangre revelaron un mejor intercambio de oxígeno. Aunque la “energía” mecánica total suministrada por el ventilador fue algo mayor, esta se manifestó principalmente como un soporte constante para mantener los alvéolos abiertos, en lugar de estiramientos repetidos que pueden dañar el tejido delicado. La frecuencia cardíaca y la presión arterial se mantuvieron estables, lo que sugiere que esta estrategia era segura para la circulación.
Menos complicaciones respiratorias y estancias más cortas
La prueba real fue lo que sucedió después de que los pacientes salieran del quirófano. Usando un sistema de puntuación estandarizado, el equipo registró problemas pulmonares como niveles bajos de oxígeno, zonas de colapso y líquido alrededor de los pulmones durante la primera semana tras la cirugía. En el grupo estándar, más de la mitad de los pacientes desarrolló complicaciones de moderadas a graves. En el grupo personalizado, esa cifra bajó a aproximadamente una de cada cinco. La gravedad de las complicaciones también fue menor, y se redujo la tasa de colapso visible en las imágenes. Los pacientes cuya ventilación se guió por la presión de conducción y la ecografía abandonaron el hospital alrededor de día y medio antes en promedio, reflejando una recuperación más fluida. 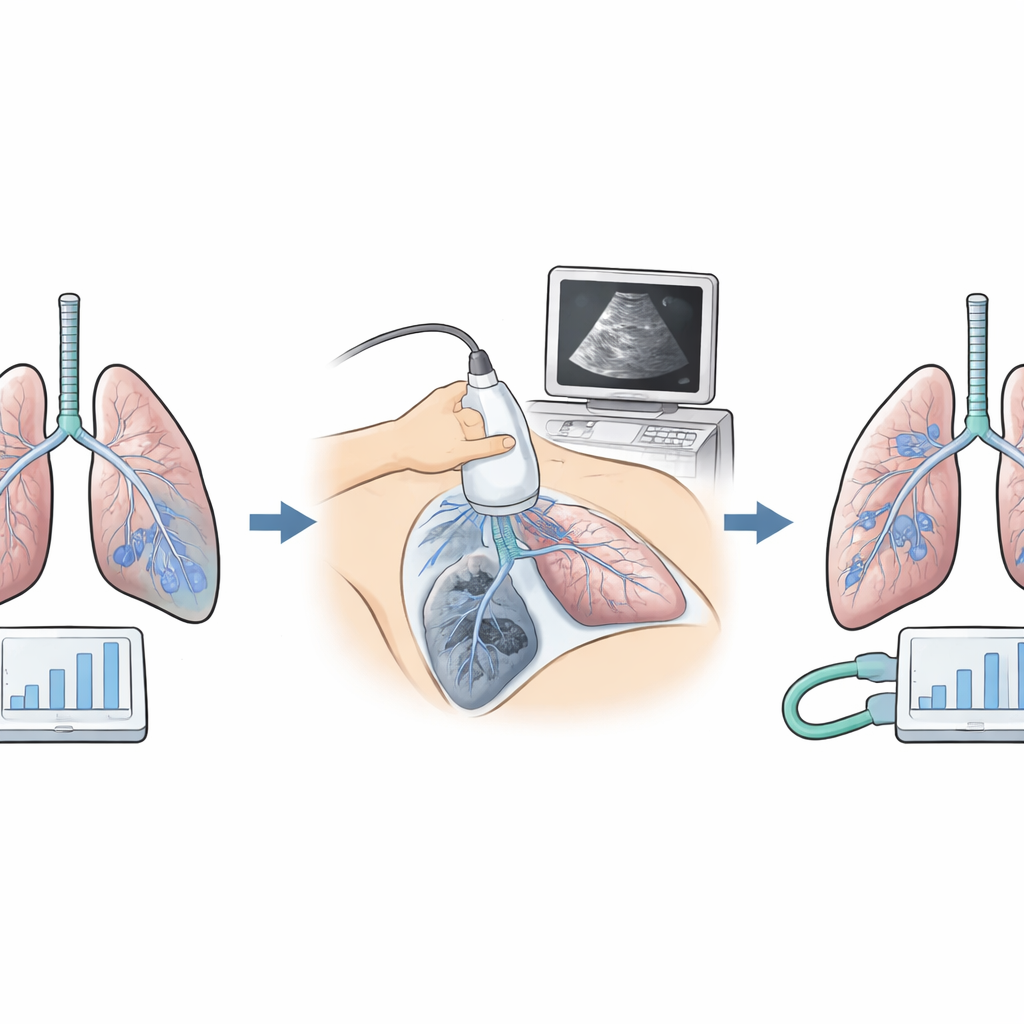
Qué significa esto para los pacientes en altitud
Para las personas que viven y se operan en grandes altitudes, este estudio sugiere que “escuchar” a los pulmones —observando cuánto presión necesitan y visualizándolos directamente con ecografía— puede hacer que la respiración mecánica sea más suave y segura. En lugar de usar los mismos ajustes para todos, el ventilador se sintoniza según el comportamiento pulmonar único de cada persona, ayudando a mantener abiertos los alvéolos frágiles sin sobreinflarlos. Si bien fue un ensayo realizado en un solo hospital y hacen falta estudios más amplios, los hallazgos apuntan a un futuro en el que los equipos de anestesia combinen de forma rutinaria medidas simples de presión y ecografía en cabecera para reducir las complicaciones pulmonares, especialmente en lugares donde el aire es tenue y cada respiración cuenta.
Cita: Xu, Z., Dou, C., Chen, R. et al. Driving pressure guided ventilation with lung ultrasound reduces pulmonary complications after epigastric surgery at high altitude. Sci Rep 16, 8581 (2026). https://doi.org/10.1038/s41598-026-39549-6
Palabras clave: cirugía en gran altitud, ecografía pulmonar, ventilación mecánica, complicaciones pulmonares postoperatorias, PEEP individualizado