Clear Sky Science · es
Análisis de los problemas de interceptación al ponerse y quitarse el equipo de protección personal en un gran hospital de cabina durante la pandemia de COVID-19: un estudio del mundo real
Por qué importa la forma en que usamos el equipo de protección
Cuando la COVID-19 arrasó las ciudades, muchas personas con infecciones leves fueron tratadas en enormes hospitales temporales de “cabina”. Dentro de estas instalaciones, médicos, enfermeras, personal de limpieza y seguridad dependían de capas de mascarillas, batas, guantes y protectores faciales para mantenerse a salvo. Este estudio examinó con detalle con qué frecuencia las personas cometían errores al ponerse y quitarse este equipo—y en qué momentos ocurrían esos fallos. Entender estos puntos débiles puede ayudar a proteger mejor al personal de primera línea en futuros brotes e indirectamente a los pacientes y a la comunidad en general.
Vida y trabajo dentro de un gran hospital temporal
En la primavera de 2022, Shanghái afrontó una ola masiva de infecciones por la variante Ómicron. Para gestionar el aumento, las autoridades habilitaron grandes hospitales móviles en cabinas, cada uno con miles de camas para personas con síntomas leves o asintomáticas. En uno de esos hospitales con 1.240 camas, toda persona que entraba o salía de las zonas donde estaban los pacientes tenía que colocarse (don) y retirarse (doff) el equipo de protección personal, o EPI. Esto incluía ropa protectora, respiradores, guantes, gorros, cubrecalzados y visores. Un equipo de supervisores de control de infecciones vigilaba estos pasos las 24 horas y registraba cada vez que intervenían para corregir un problema—lo que los investigadores denominaron “problemas de interceptación”. 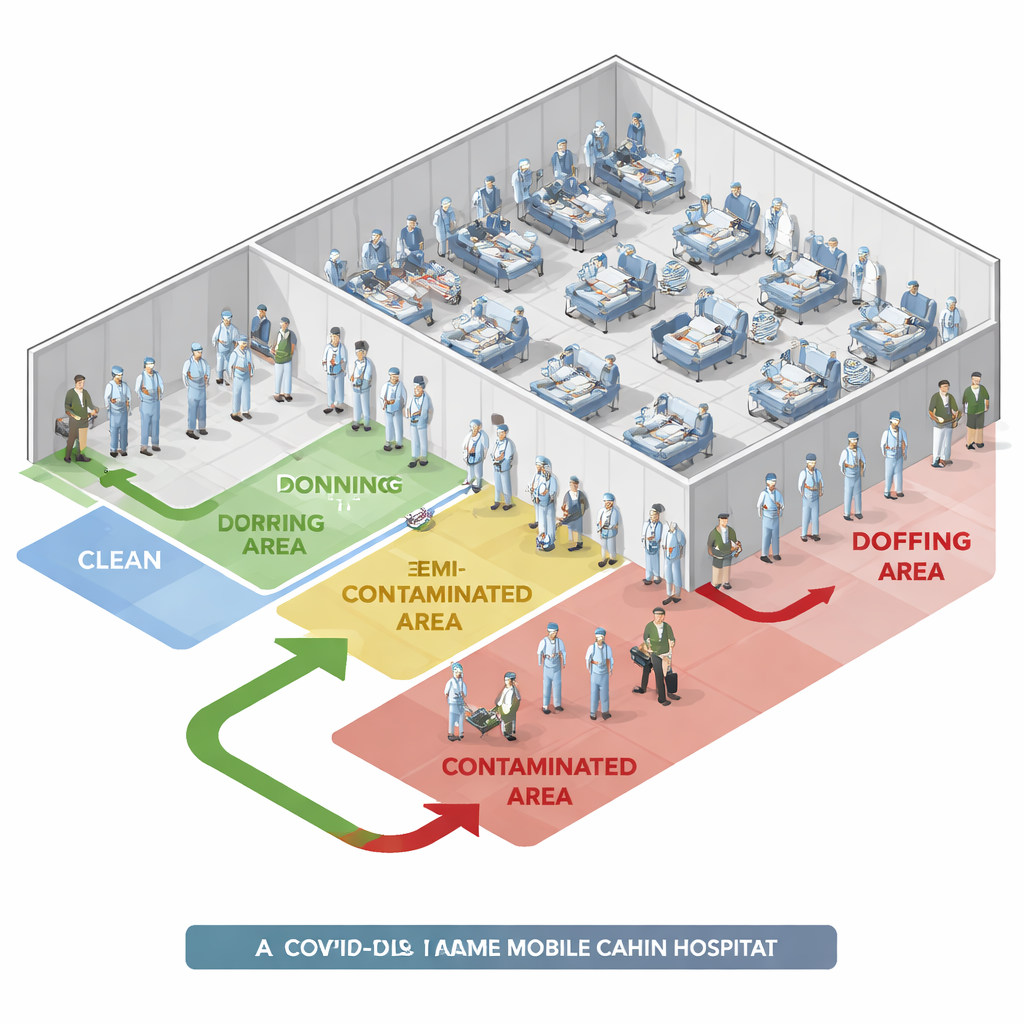
Dónde ocurren los errores con más frecuencia
Durante aproximadamente un mes, el personal realizó 9.177 procedimientos de EPI: 4.652 veces ponerse el equipo y 4.525 veces quitárselo. En general, los errores fueron más frecuentes al quitarse el EPI que al ponérselo. Alrededor de 5 de cada 100 procedimientos de colocación presentaron algún problema, frente a más de 8 de cada 100 en los procedimientos de retirada. El grupo de mayor riesgo no fueron médicos ni enfermeras, sino los trabajadores no sanitarios que mantienen el hospital en funcionamiento—personal de limpieza, seguridad y mantenimiento. Para ellos, aproximadamente una de cada cinco retiradas implicó algún tipo de error. Aunque todos habían recibido formación, el estrés de trabajar en un entorno de alto riesgo, las rutinas desconocidas y las diferentes trayectorias educativas probablemente contribuyeron a estas cifras.
Los puntos problemáticos del equipo de protección
La mayoría de los problemas se relacionaron con la ropa protectora y los respiradores. Al ponerse el equipo, la incidencia más frecuente fue la presencia de tejido suelto alrededor de la cabeza y el cuello, dejando zonas de piel expuestas a las que el virus podía acceder. También hubo casos de monos mal ajustados, cremalleras o costuras dañadas y ropa que se arrugaba y cubría la cara o la mascarilla. Con los respiradores, muchos trabajadores no superaron la prueba de sellado—una verificación sencilla para detectar fugas de aire en los bordes—o acabaron con mascarillas que se desplazaban o deformaban. Los guantes y los visores causaron menos problemas, pero aún se registraron guantes rotos, cinta aplicada en exceso y visores colocados incorrectamente o usados con su película protectora todavía adherida. 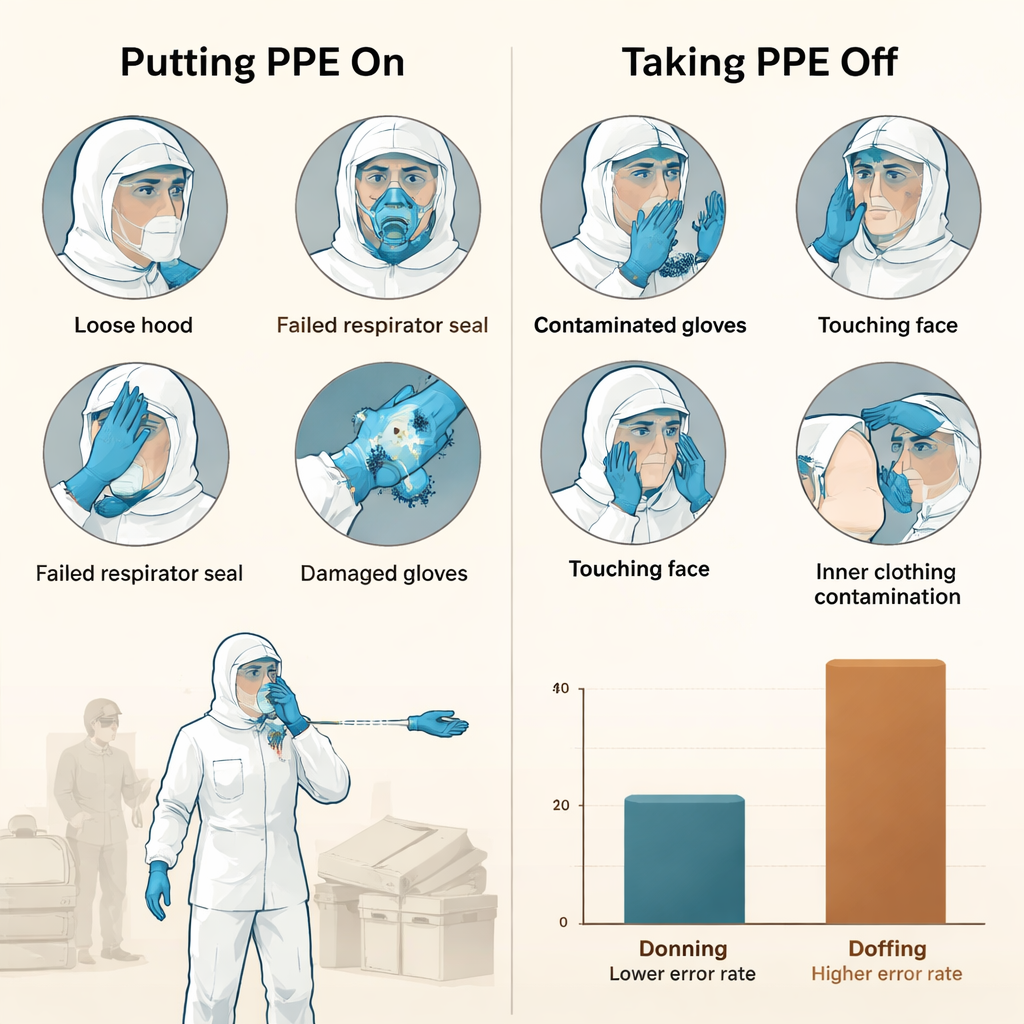
Quitarse el equipo: el momento más delicado
Las mayores vulnerabilidades aparecieron cuando el personal se retiraba el EPI, el momento en que las capas exteriores probablemente están contaminadas. Un error común fue contaminar el interior del traje protector al despegarlo, o ensuciar la ropa interior o los calcetines. En cuanto a los respiradores, las mascarillas a veces se deslizaban o tocaban la ropa limpia durante la retirada. Muchos trabajadores también realizaron la higiene de manos de forma deficiente o inconsistente, aumentando la probabilidad de que los gérmenes del exterior de los guantes o la ropa alcanzaran la piel. Artículos como gorros interiores, cubrecalzados y pertenencias personales a veces caían al suelo durante el proceso, lo que añadía confusión. Estos hallazgos dejan claro que el doffing es una secuencia compleja y estresante en la que incluso pequeños fallos pueden anular la protección del equipo.
Convertir los datos en una mejor protección
Al mapear exactamente dónde y cómo ocurrieron los errores con el EPI, este estudio ofrece a los responsables hospitalarios una guía práctica para mejorar la seguridad. En lugar de impartir la misma formación genérica a todos, pueden centrarse en los pasos de mayor riesgo—especialmente en la retirada del EPI—y en los grupos que necesitan más apoyo, como el personal de limpieza y seguridad. Los autores proponen ejercicios dirigidos, autoevaluaciones frente al espejo, práctica repetida de la prueba de sellado de las mascarillas y sistemas supervisados de “compañero” durante el doffing. Para el público en general, el mensaje clave es sencillo: el equipo de protección solo es tan eficaz como la forma en que se utiliza. Un diseño cuidadoso de la formación y la supervisión puede reducir considerablemente las probabilidades de que las personas de las que dependemos durante los brotes acaben infectadas.
Cita: Li, Z., Tang, C., Zang, F. et al. Analysis of interception problems in donning and doffing personal protective equipment in a large cabin hospital during the COVID-19 pandemic: a real world study. Sci Rep 16, 7764 (2026). https://doi.org/10.1038/s41598-026-39259-z
Palabras clave: equipo de protección personal, COVID-19, hospitales móviles en cabinas, seguridad del personal sanitario, formación en control de infecciones