Clear Sky Science · es
BUB1 promueve propiedades similares a las de las células madre y sirve como biomarcador diagnóstico para el cáncer de pulmón
Por qué algunos cánceres de pulmón reaparecen
El cáncer de pulmón a menudo reaparece o resiste el tratamiento incluso después de cirugía, quimioterapia o fármacos dirigidos. Una razón importante es un pequeño pero peligroso grupo de células con capacidades similares a las de las células madre que pueden regenerar los tumores y resistir la terapia. Este estudio se centra en una proteína llamada BUB1 y muestra que ayuda a que las células del cáncer de pulmón se comporten más como estas persistentes células “semilla”. El trabajo sugiere que BUB1 podría utilizarse para detectar mejor el cáncer de pulmón, predecir qué pacientes tendrán peor pronóstico y diseñar nuevos tratamientos que ataquen la raíz del tumor. 
Semillas ocultas dentro de los tumores pulmonares
No todas las células cancerosas son igual de peligrosas. Una fracción se comporta como células madre: pueden renovarse a sí mismas, sobrevivir en condiciones adversas y reiniciar el crecimiento tumoral tras el tratamiento. Los autores usaron grandes bases de datos genéticos de cientos de personas con dos formas comunes de cáncer de pulmón no microcítico—adenocarcinoma y carcinoma escamoso—para buscar genes vinculados a este comportamiento similar al de células madre. Aplicando análisis informáticos estilo red, identificaron grupos de genes cuya actividad aumentaba y disminuía en conjunto con una puntuación numérica de “stemness”. Entre varios candidatos, BUB1 destacó como un actor central repetidamente conectado con rasgos similares a células madre en los tumores pulmonares.
Un marcador que se ilumina en el cáncer de pulmón
El equipo examinó a continuación con qué intensidad BUB1 está activado en los cánceres en comparación con tejidos normales. En muchos tipos tumorales, y especialmente en ambos subtipos principales de cáncer de pulmón, los niveles de BUB1 fueron consistentemente más altos que en muestras no cancerosas. Este patrón se confirmó usando múltiples conjuntos de datos públicos independientes y muestras reales de pacientes de un hospital, donde tanto la actividad del gen como la cantidad de proteína BUB1 estaban elevadas en el tejido tumoral. Cuando los investigadores evaluaron qué tan bien los niveles de BUB1 podían separar cáncer de no cáncer mediante curvas diagnósticas estándar, BUB1 mostró alta precisión, sensibilidad y especificidad—lo que sugiere que podría convertirse en un marcador de laboratorio útil para ayudar a detectar el cáncer de pulmón.
Una pista sobre quién tiene peor pronóstico
BUB1 también ayudó a explicar diferencias en los resultados de los pacientes. Las personas con adenocarcinoma de pulmón cuyos tumores presentaban niveles más bajos de BUB1 tendieron a vivir más tiempo y a permanecer libres de recaída por más tiempo que aquellas con niveles más altos. Modelos estadísticos que consideraron edad, sexo y estadio tumoral aún encontraron que BUB1 era un predictor independiente de mal pronóstico en adenocarcinoma, aunque no en carcinoma escamoso. Esto significa que, al menos para un subtipo importante de cáncer de pulmón, medir BUB1 podría ayudar a los médicos a estimar el riesgo y a ajustar con mayor precisión la intensidad del tratamiento.
Reducir BUB1 debilita las raíces del tumor
Para probar si BUB1 es solo un marcador o si realmente impulsa el comportamiento similar a células madre, los investigadores redujeron sus niveles en líneas celulares de cáncer de pulmón cultivadas en el laboratorio. Cuando se silenció BUB1, las células formaron menos y más pequeñas esferas en suspensión, un sello de crecimiento con características de células madre. Las moléculas clave asociadas frecuentemente con células madre también disminuyeron. Al mismo tiempo, las señales relacionadas con una molécula llamada IL-17, parte de una vía inflamatoria, se hicieron más débiles. Bloquear IL-17 junto con la reducción de BUB1 redujo aún más los rasgos similares a células madre, lo que sugiere que estas dos rutas cooperan para mantener a las células cancerosas más resistentes. El estudio también examinó cómo los niveles de BUB1 se relacionaban con las células inmunes que infiltran los tumores, insinuando que esta proteína puede influir en cómo interactúan el sistema inmunitario y el cáncer. 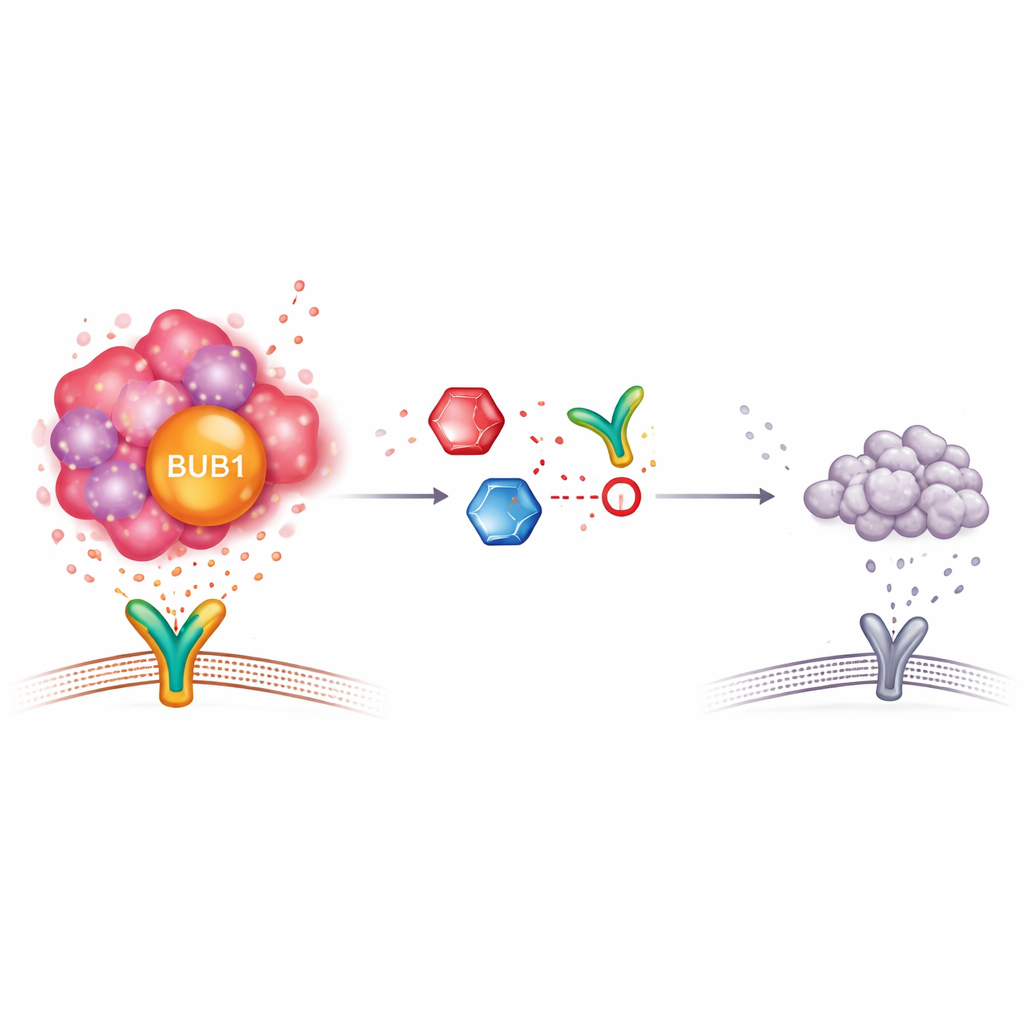
Nuevas ideas terapéuticas a partir de compuestos ya conocidos
Puesto que BUB1 parece tan central, los autores buscaron en bases de datos químicas existentes compuestos que pudieran unirse e inhibirla. Usando simulaciones por acoplamiento molecular, identificaron tres fármacos—quercetina, criptolepina y etopósido—que encajan de manera estable en la estructura de la proteína BUB1, siendo la quercetina la que mostró la mayor afinidad prevista. Los tres ya tienen actividades anticancerígenas descritas en otros contextos, lo que podría acelerar las pruebas futuras. La idea es que combinar agentes dirigidos a BUB1 con el bloqueo de IL-17 o con tratamientos estándar podría despojar a los tumores de su núcleo similar a células madre y hacer las terapias más duraderas.
Qué significa esto para los pacientes
En términos sencillos, este trabajo sostiene que BUB1 es tanto una luz de aviso como un interruptor de control en el cáncer de pulmón. Los niveles altos señalan tumores más similares a células madre, más difíciles de tratar y con mayor probabilidad de recurrencia, especialmente en el adenocarcinoma de pulmón. Experimentar con la reducción de BUB1 hace que las células cancerosas sean menos similares a células madre y menos capaces de formar nuevos agrupamientos tumorales, particularmente cuando se combina con el bloqueo de las señales de IL-17. En conjunto, estos hallazgos sitúan a BUB1 como una herramienta prometedora para un diagnóstico más temprano y preciso, para valorar qué pacientes necesitan cuidados más agresivos y como posible diana para nuevos fármacos que busquen prevenir la recaída atacando a las células tumorales más resistentes en su origen.
Cita: Liu, M., Zhu, S., Zheng, Q. et al. BUB1 promotes cell stem-like properties and serves as a diagnostic biomarker for lung cancer. Sci Rep 16, 8572 (2026). https://doi.org/10.1038/s41598-026-38997-4
Palabras clave: cáncer de pulmón, células madre cancerosas, BUB1, biomarcadores, terapia dirigida