Clear Sky Science · es
Tapones mucosos de las vías respiratorias en fenotipos clínicos de la EPOC y pronóstico en estados estables y de exacerbación
Por qué importa la mucosidad espesa en los pulmones
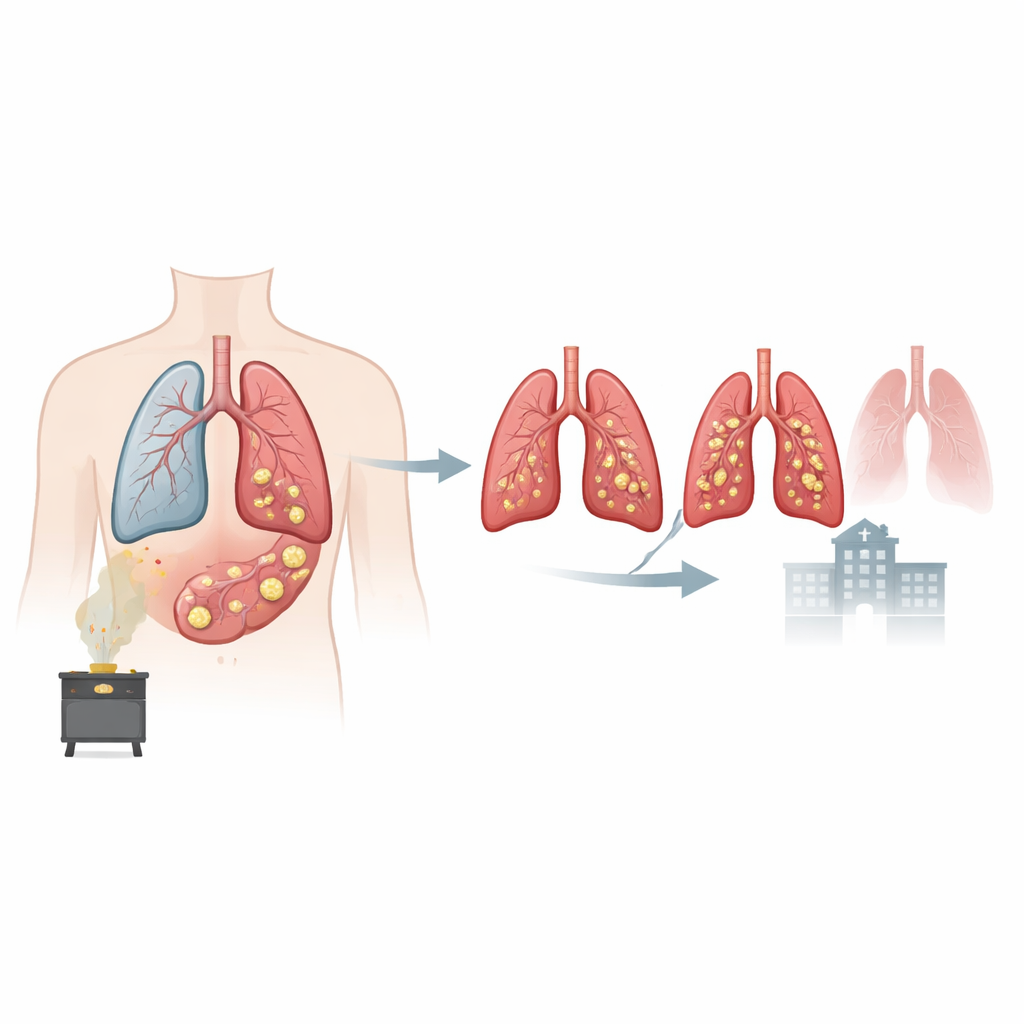
Para millones de personas con enfermedad pulmonar obstructiva crónica (EPOC), los episodios agudos que requieren urgencias y hospitalización pueden parecer impredecibles y aterradores. Este estudio plantea una cuestión sencilla pero importante: ¿podemos ver señales de alarma dentro de los pulmones que indiquen qué pacientes tienen mayor riesgo? Utilizando tomografías computarizadas de tórax de rutina para buscar tapones mucosos —acúmulos espesos de moco que obstruyen por completo las vías aéreas pequeñas—, los investigadores muestran que estos bloqueos ocultos se asocian estrechamente con peor respiración, más exacerbaciones, costes más altos y una mayor probabilidad de muerte.
Bloqueos ocultos en una enfermedad pulmonar común
La EPOC es una enfermedad pulmonar crónica que dificulta la respiración y que hoy es una de las principales causas de muerte en todo el mundo. Muchos pacientes producen más flema y tienen tos crónica, pero el moco profundo en los pulmones no puede verse ni sentirse directamente. En este amplio estudio procedente de China, más de 2700 personas con EPOC se sometieron a TC detalladas. Los radiólogos buscaron tapones mucosos, definidos como material de aspecto sólido que llenaba por completo una rama bronquial. Aproximadamente uno de cada tres pacientes presentaba estos tapones. Eran más comunes en personas de mayor edad, con síntomas más graves, con exposición previa a humos de biocombustibles como madera o residuos agrícolas, y en quienes ya tenían una función pulmonar peor.
Peores durante las exacerbaciones, no solo en los días tranquilos
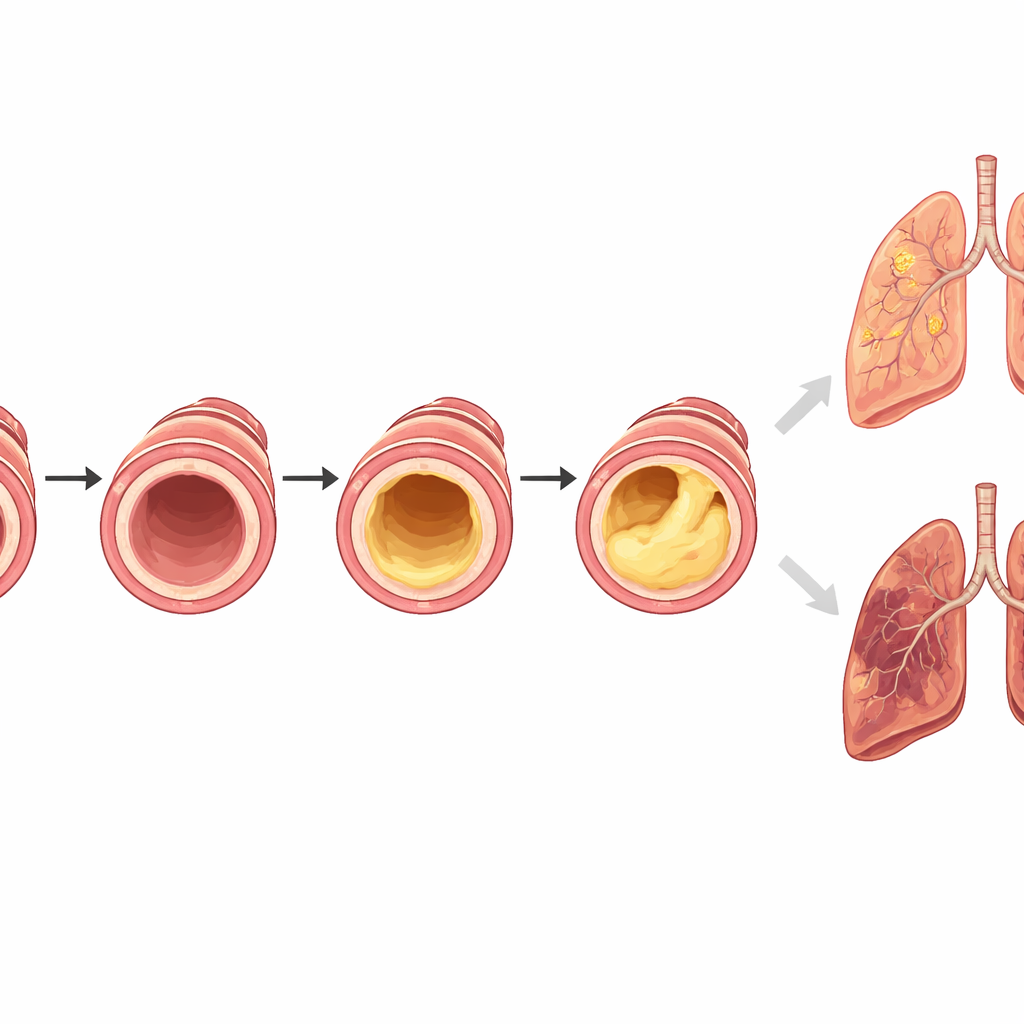
Los investigadores compararon a personas vistas durante una fase estable de la EPOC con aquellas hospitalizadas por un empeoramiento agudo, conocido como exacerbación. Los tapones mucosos aparecieron con mucha más frecuencia durante estas agudizaciones: casi la mitad de los pacientes hospitalizados los presentaban, frente a menos de un tercio de los pacientes en fase estable. Cuando había tapones, tendían a localizarse en más segmentos pulmonares y en ambos pulmones. Las mediciones por TC también revelaron que estos pacientes tenían paredes de las vías respiratorias más gruesas pero, algo sorprendente, menos enfisema (el daño de los sacos de aire clásicamente vinculado a la EPOC). Este patrón sugiere una forma de EPOC en la que las vías aéreas estrechas e inflamadas, obstruidas por moco —en lugar de los sacos aéreos destruidos—, desempeñan un papel principal en la limitación del flujo de aire.
Recuperación más lenta y deterioro más rápido
Para evaluar qué significaban estos bloqueos en la vida diaria, el equipo siguió a los pacientes durante meses y años. Entre quienes estaban en fase estable de EPOC, las personas con tapones mucosos mejoraron menos tras el tratamiento: sus puntuaciones de síntomas disminuyeron solo ligeramente en comparación con las de quienes no tenían tapones, y su función pulmonar se deterioró más rápido con el tiempo. Las medidas de cuánto aire se puede expulsar en un segundo empeoraron con mayor intensidad en el grupo con tapones, incluso tras ajustar por edad, tabaquismo, fuerza pulmonar basal y otros factores. Cuantos más segmentos pulmonares contenían tapones, mayor fue el deterioro, lo que sugiere una relación dosis–respuesta entre la carga de obstrucción y la pérdida de capacidad respiratoria.
Más días de hospital, facturas más altas y mayor riesgo
En los pacientes hospitalizados por exacerbaciones de EPOC, los tapones mucosos se asociaron con resultados claramente peores. Aquellos con tapones permanecieron más tiempo ingresados y generaron costes médicos totales más altos, aunque el uso de cuidados intensivos fue similar. Tras el alta, eran más propensos a regresar al hospital, a experimentar nuevas exacerbaciones moderadas o graves en los siguientes uno o dos años, y a fallecer durante el seguimiento. En ambos grupos, estable y de exacerbación, la presencia de tapones más que duplicó el riesgo de futuras agudizaciones graves, y los pacientes con tapones en más de dos segmentos pulmonares tuvieron un riesgo de muerte notablemente mayor que quienes no presentaban tapones.
Qué significa esto para pacientes y médicos
En conjunto, los hallazgos muestran que los tapones mucosos son algo más que un efecto secundario de la EPOC: parecen ser un indicador poderoso y, probablemente, un impulsor de una enfermedad más grave. Dado que estos tapones pueden verse en las TC estándar que ya se usan en muchas consultas, podrían servir como una señal visual sencilla para identificar a pacientes de alto riesgo que necesitan un seguimiento más estrecho y una atención más agresiva. Los resultados también sugieren que los tratamientos dirigidos a diluir, aflojar o eliminar el moco podrían no solo aliviar la tos, sino potencialmente ralentizar el declive pulmonar, acortar las estancias hospitalarias y reducir la mortalidad en las personas cuyas imágenes muestran estos bloqueos ocultos.
Cita: Lin, L., Li, T., Zhang, P. et al. Airway mucus plugs in COPD clinical phenotypes and prognosis across stable and exacerbation states. Sci Rep 16, 8178 (2026). https://doi.org/10.1038/s41598-026-38985-8
Palabras clave: EPOC, tapones mucosos de las vías respiratorias, declive de la función pulmonar, exacerbaciones, TC de tórax