Clear Sky Science · es
Riesgo de síndrome del intestino irritable en pacientes con hidradenitis supurativa: un estudio de cohortes multicéntrico y federado a nivel global
Cuando los problemas de la piel se conectan con los del intestino
Mucha gente tiende a ver las erupciones cutáneas y el dolor abdominal como problemas completamente independientes. Este estudio sugiere que en ocasiones pueden estar relacionados. Analiza una afección cutánea dolorosa y de larga duración llamada hidradenitis supurativa (HS) y pregunta si las personas que la padecen tienen más probabilidad de desarrollar posteriormente el síndrome del intestino irritable (SII), una causa común de dolor abdominal persistente y cambios en las deposiciones. Comprender este vínculo podría ayudar a pacientes y médicos a detectar antes los problemas intestinales y a tratar a la persona en su conjunto, no solo un órgano a la vez.
Una enfermedad cutánea dolorosa con alcance oculto
La HS provoca bultos recurrentes, abscesos y túneles drenantes en zonas como las axilas y la ingle. Estos brotes no solo son dolorosos físicamente; también afectan el estado de ánimo, el trabajo y las relaciones. En la última década, los investigadores han entendido que la HS es algo más que un problema localizado de la piel. El mismo sistema inmunitario sobreactivado que inflama los folículos pilosos y las glándulas sudoríparas en la piel puede alterar otros órganos, contribuyendo a enfermedades articulares, problemas metabólicos y, posiblemente, trastornos intestinales.
¿Qué es el síndrome del intestino irritable?
El SII es una de las quejas digestivas más comunes en todo el mundo. Las personas con SII padecen episodios repetidos de dolor abdominal, hinchazón y diarrea, estreñimiento, o ambos, aunque las pruebas habituales a menudo no muestran daño evidente en los intestinos. Los científicos creen que el SII surge de una combinación de factores: inflamación de bajo grado, cambios en la comunidad de microbios que habitan el intestino, una mucosa intestinal más permeable que permite que irritantes atraviesen al organismo, y un sistema de comunicación “cerebro–intestino” sensible que amplifica las señales del dolor.
Rastreando millones de historiales médicos
Para explorar si la HS aumenta la probabilidad de desarrollar SII, los investigadores usaron una enorme red de registros electrónicos de salud en Estados Unidos que incluye cerca de 100 millones de pacientes. Identificaron a más de 119.000 adultos con HS atendidos entre 2005 y 2023 y emparejaron a cada uno con una persona similar sin HS. El emparejamiento tuvo en cuenta la edad, el sexo, la raza, el peso corporal, diagnósticos de salud mental y otras condiciones médicas, haciendo que ambos grupos fueran lo más parecidos posible salvo por la presencia de HS. Se excluyó a cualquiera que ya tuviera SII o cáncer, y el equipo siguió a las personas durante hasta 15 años para ver quiénes recibían después un diagnóstico de SII.
Mayor riesgo intestinal en personas con HS
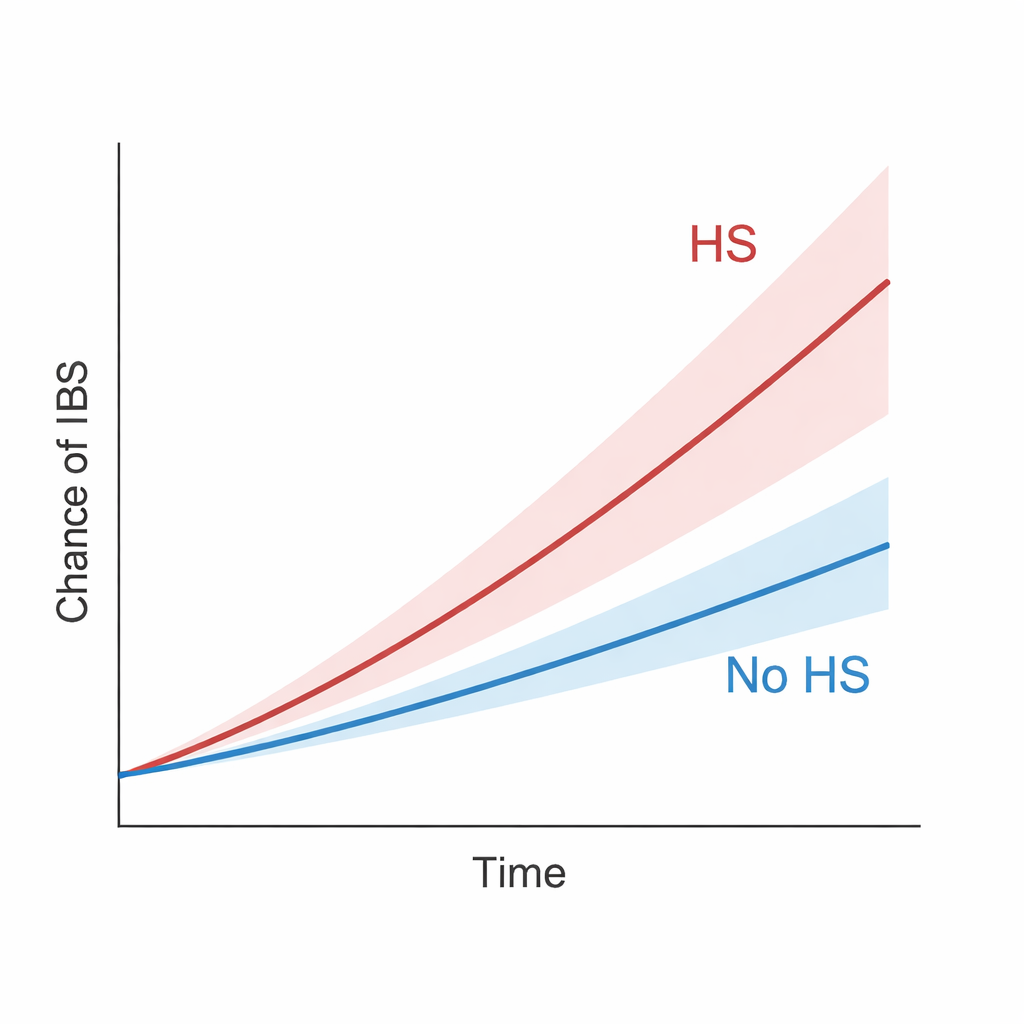
A lo largo de este prolongado seguimiento, las personas con HS tuvieron más probabilidades de desarrollar SII que sus contrapartes emparejadas sin HS. En términos generales, la HS se asoció con aproximadamente un 42 por ciento más de riesgo de SII. La diferencia entre los grupos aumentó de forma sostenida con el tiempo, lo que sugiere que no se trató solo de un repunte a corto plazo. El patrón se mantuvo incluso cuando los investigadores aplicaron criterios más estrictos, como ignorar los casos de SII que aparecieran en los primeros uno a tres años tras el diagnóstico de HS, o redefinir la HS para captar solo los casos mejor documentados o más graves. De hecho, las personas con HS lo bastante grave como para requerir ingresos hospitalarios o procedimientos quirúrgicos presentaron un riesgo de SII especialmente alto. Cuando a los pacientes con HS se les comparó con personas con psoriasis —otra enfermedad inflamatoria crónica de la piel ya vinculada al SII—, el grupo con HS seguía teniendo mayor probabilidad de SII, lo que implica un riesgo añadido específico.
¿Quién parece más afectado?
El aumento del riesgo de SII se observó tanto en hombres como en mujeres con HS, y en adultos jóvenes y mayores. Sin embargo, fue especialmente marcado en personas de 65 años o más, que presentaron más del doble de riesgo de SII en comparación con adultos mayores sin HS. Los autores sostienen que vías biológicas compartidas podrían ayudar a explicar esta conexión: alteraciones en los microbios de la piel y el intestino, un sistema inmunitario crónicamente activado y una barrera debilitada tanto en la piel como en el intestino que permite el paso de irritantes. El estrés emocional, el dolor y el uso repetido de antibióticos —comunes en el manejo de la HS— también pueden contribuir al influir sobre la microbiota intestinal y el eje cerebro–intestino–piel.
Qué significa esto para los pacientes
Para quien vive con HS, el mensaje del estudio no es que el SII sea inevitable, sino que es más probable y merece vigilancia. Los médicos que atienden a pacientes con HS podrían plantearse preguntar por dolor abdominal persistente, distensión o cambios repentinos en las deposiciones y derivar a los pacientes para una evaluación antes que después. El reconocimiento temprano del SII puede conducir a un mejor control de los síntomas mediante dieta, fármacos y manejo del estrés. Más ampliamente, estos resultados suman evidencia a la visión creciente de la HS como una condición de todo el organismo, y animan a futuras investigaciones sobre cómo interactúan la piel, el intestino, el sistema inmunitario y la mente —y cómo tratar una parte de esa red podría mejorar las demás.
Cita: Chang, HC., Hsu, YH., Chen, SJ. et al. Risk of irritable bowel syndrome in patients with hidradenitis suppurativa: a global-federated, multicenter cohort study. Sci Rep 16, 7157 (2026). https://doi.org/10.1038/s41598-026-38442-6
Palabras clave: hidradenitis supurativa, síndrome del intestino irritable, eje intestino-piel, inflamación crónica, comorbilidades