Clear Sky Science · es
El ácido ursodesoxicólico alivia la alergia a la proteína de la leche de vaca inducida por α‑caseína a través de la vía de señalización TGR5/NF-κB
Por qué importan las alergias a la leche en bebés
Para muchas familias, las primeras señales de que algo no va bien en la salud de un bebé son episodios alarmantes de vómitos, diarrea o heces con rastro de sangre tras la alimentación. Uno de los culpables más comunes es la alergia a la proteína de la leche de vaca, en la que el sistema inmunitario del lactante reacciona de forma exagerada a las proteínas de la leche. Este estudio explora cómo una sustancia natural derivada de la bilis, llamada ácido ursodesoxicólico (UDCA), podría ayudar a calmar este tipo de alergia reparando el revestimiento intestinal y reduciendo la inflamación.
Leche, microbios y un intestino sobreactivado
La alergia a la proteína de la leche de vaca suele manifestarse más como problemas digestivos que como hinchazón dramática o urticaria. La parte distal del colon se inflama, se daña el revestimiento protector del intestino y los bebés pueden no ganar peso con normalidad. En los últimos años, los científicos han observado que los trillones de bacterias del intestino y los subproductos químicos que generan están estrechamente ligados a estos problemas. En trabajos anteriores, los autores hallaron que los lactantes con esta alergia tenían bajos niveles de varios «ácidos biliares secundarios» producidos por la microbiota intestinal, especialmente UDCA, lo que sugiere que esta molécula ausente podría ser importante para controlar la inflamación intestinal.
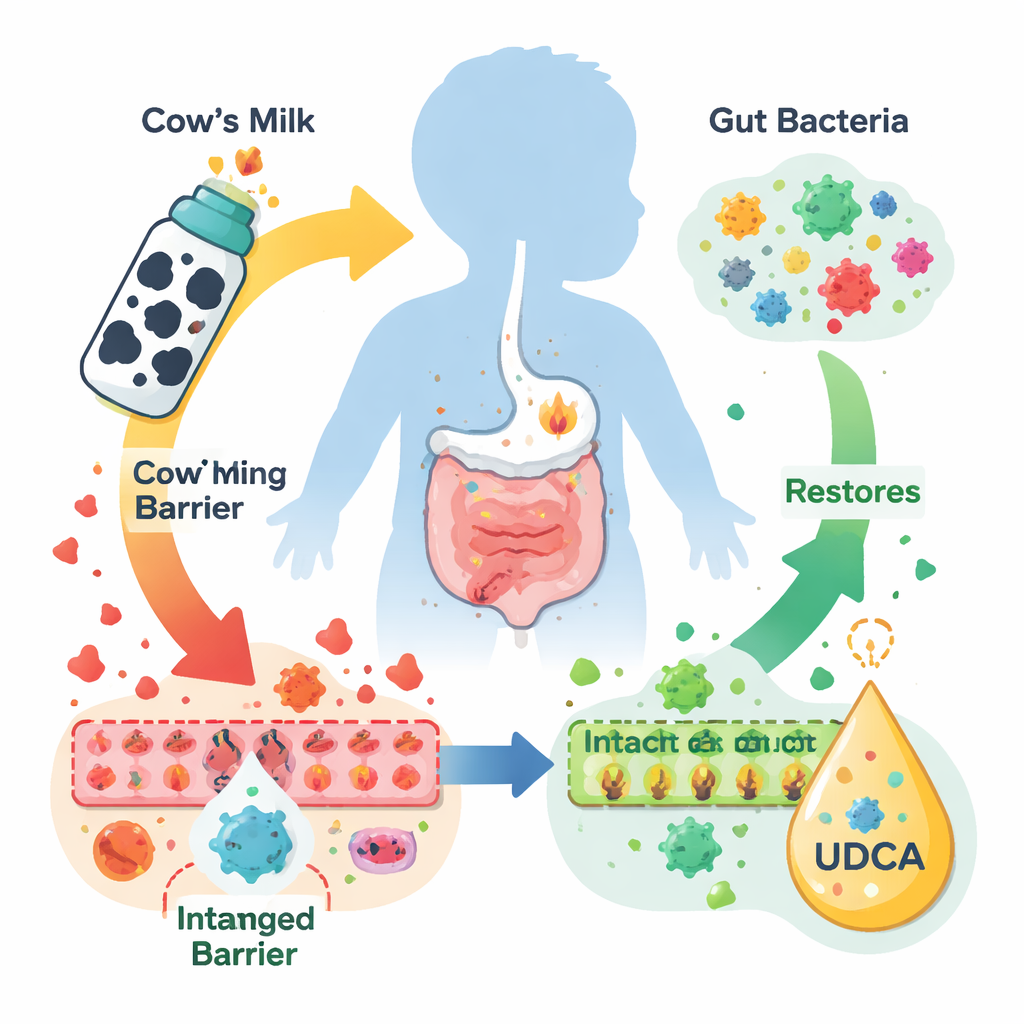
Un modelo de ratón para reemplazar a los bebés alérgicos
Para probar el papel del UDCA, los investigadores crearon un modelo murino de alergia a la proteína de la leche de vaca usando α‑caseína, una de las principales proteínas de la leche que con frecuencia desencadena reacciones intensas en niños. Los ratones expuestos repetidamente a α‑caseína desarrollaron signos alérgicos clásicos como sibilancias, rascado intenso y pobre ganancia de peso. Al examinar los animales al microscopio, sus hígados mostraron daño e invasión de células inmunitarias, y sus colones presentaron úlceras, glándulas distorsionadas y pérdida de células caliciformes productoras de moco que normalmente protegen la pared intestinal. Administrar UDCA por vía oral a los ratones, especialmente a dosis moderada, alivió sus síntomas clínicos, les ayudó a recuperar peso y restauró en gran medida la estructura normal del hígado y del colon, incluyendo el número de células caliciformes y la integridad de las uniones estrechas que sellan las células intestinales adyacentes.
Apagar el «fuego» inmunitario
El equipo preguntó entonces cómo cambiaba UDCA la respuesta inmune. En los colones de los ratones alérgicos, los genes que codifican mediadores inflamatorios potentes como IL‑1β y TNF‑α, así como varias quimioquinas que reclutan más células inmunitarias al tejido, estaban fuertemente activados. El tratamiento con UDCA redujo drásticamente la actividad de estos genes y aumentó la expresión del gen de la ocludina, una proteína clave para mantener una barrera intestinal sin fugas. Centrándose en los macrófagos —células inmunitarias que limpian el daño y orquestan la inflamación—, los investigadores demostraron que UDCA mejoró su capacidad de migrar y «sanar» en cultivo mientras reducía simultáneamente la producción de moléculas inflamatorias, óxido nítrico y especies reactivas de oxígeno que pueden dañar el tejido circundante.
Un freno molecular dentro de las células inmunitarias
A nivel molecular, UDCA actuó a través de un receptor llamado TGR5, presente en la superficie de los macrófagos y otras células. En los ratones alérgicos, los niveles de TGR5 en el colon bajaron, mientras que la actividad de NF‑κB, un interruptor maestro que impulsa la expresión de genes inflamatorios, aumentó. UDCA revirtió este patrón: incrementó TGR5, elevó los niveles de la molécula mensajera cAMP dentro de las células y bloqueó el movimiento del componente p65 de NF‑κB hacia el núcleo, donde activa genes inflamatorios. Cuando los científicos añadieron un fármaco que bloquea específicamente TGR5, UDCA dejó de poder inhibir eficazmente NF‑κB o reducir la producción de citocinas, lo que demuestra que este receptor es una parte clave de su acción. Efectos similares se observaron en líneas celulares de macrófagos expuestas a α‑caseína, lo que refuerza la idea de que la misma vía opera en las células inmunitarias del intestino.
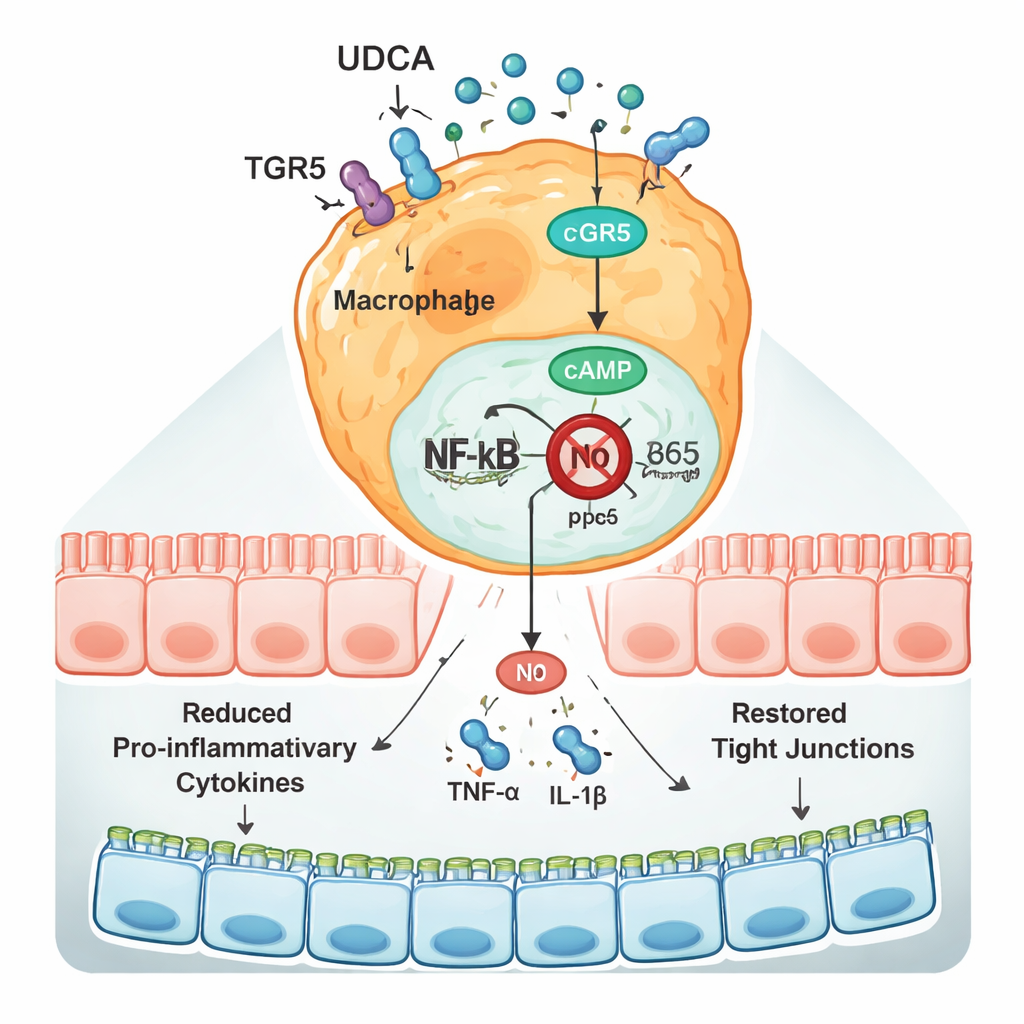
Lo que esto podría significar para los niños
En términos simples, este trabajo sugiere que UDCA, una molécula que nuestros cuerpos y la microbiota intestinal pueden producir, ayuda a «enfriar» las alergias intestinales inducidas por la leche reforzando la barrera intestinal y reprogramando a los macrófagos hacia un estado menos agresivo y más orientado a la reparación. Lo hace principalmente activando TGR5 y, a su vez, frenando el sistema NF‑κB que alimenta la inflamación. Si bien estos hallazgos provienen de ratones y células en cultivo, apuntan a UDCA —o a terapias que aumenten sus niveles o imiten sus efectos— como una estrategia potencial futura para aliviar la alergia a la proteína de la leche de vaca y quizás otras enfermedades alérgicas intestinales. Serán imprescindibles más estudios en humanos y un trabajo cuidadoso sobre cómo UDCA interactúa con la microbiota intestinal en desarrollo antes de que tales tratamientos lleguen a la clínica.
Cita: Yu, Z., Wang, Z., Yue, L. et al. Ursodeoxycholic acid alleviates α-Casein-induced cow’s milk protein allergy via the TGR5/NF-κB signaling pathway. Sci Rep 16, 7808 (2026). https://doi.org/10.1038/s41598-026-38293-1
Palabras clave: alergia a la proteína de la leche de vaca, ácido ursodesoxicólico, microbiota intestinal, inflamación intestinal, macrófagos