Clear Sky Science · es
Desarrollo de un nomograma para predecir la mortalidad hospitalaria de pacientes traumatizados en UCI: un análisis de la base de datos MIMIC-IV
Por qué importa predecir los resultados en traumatismos
Las lesiones graves por choques, caídas o violencia con frecuencia llevan a los pacientes a las unidades de cuidados intensivos, donde los médicos deben tomar decisiones rápidas con información limitada. Las familias quieren saber: ¿sobrevivirá su ser querido? Este estudio utilizó una gran base de datos hospitalaria de Estados Unidos para construir una herramienta sencilla de cabecera que ayuda a los médicos a estimar el riesgo de muerte durante la hospitalización en pacientes adultos traumatizados en UCI, usando solo unas pocas variables que se miden de forma rutinaria.
Buscando patrones en miles de casos de UCI
Para descubrir qué factores son realmente importantes, los investigadores recurrieron a MIMIC-IV, una base de datos pública que contiene registros detallados de más de 50.000 estancias en UCI. De este conjunto identificaron 2.205 adultos ingresados por lesiones traumáticas como traumatismo craneoencefálico, daño medular, lesiones torácicas y abdominales o fracturas mayores. Aplicaron criterios estrictos para incluir solo la primera estancia en UCI, excluir ingresos extremadamente cortos o inusualmente largos y eliminar registros con información clave ausente. Los pacientes se dividieron en dos grupos: alrededor del 70% para construir el modelo y el 30% para probar si funcionaba con casos nuevos. 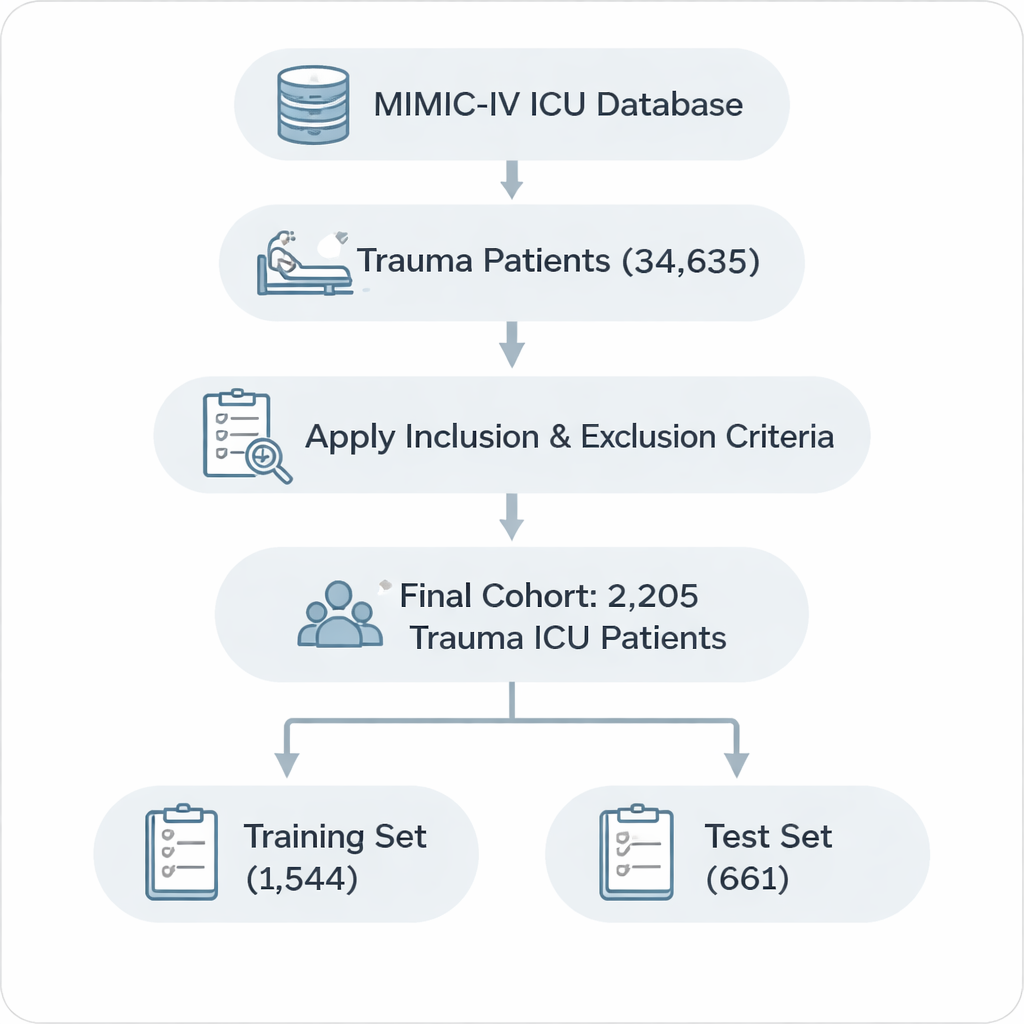
De docenas de mediciones a unas pocas determinantes
Las UCI modernas registran un volumen enorme de datos: pruebas de laboratorio, signos vitales, enfermedades previas y puntuaciones que resumen la gravedad del paciente. El equipo empezó con 49 indicadores medidos en las primeras 24 horas tras el ingreso en UCI, que iban desde recuentos sanguíneos y electrolitos hasta afecciones crónicas como insuficiencia cardíaca o enfermedad hepática. Para evitar un modelo confuso y sobreajustado, usaron una técnica estadística llamada LASSO para reducir y filtrar esta larga lista hasta los predictores más informativos. Un análisis secundario, más tradicional, verificó cuáles de estos candidatos estaban independientemente asociados con la supervivencia durante la hospitalización.
Seis medidas cotidianas que cuentan una historia potente
Tras este proceso de selección, sólo seis factores destacaron como predictores centrales de la muerte hospitalaria. Dos procedían de la historia clínica del paciente: enfermedad hepática, que aumentó fuertemente el riesgo, y obesidad, que—sorprendentemente—se asoció con un menor riesgo, reflejando un “paradigma de obesidad” observado en otros estudios de trauma. Tres fueron medidas sencillas de laboratorio o de cabecera: el nivel de cloruro en sangre, la temperatura corporal y el recuento de glóbulos blancos, que refleja inflamación y posible infección. El factor final fue la Acute Physiology Score III (APS III), una puntuación compuesta que captura la gravedad global del paciente; en este estudio, fue la que influyó con mayor magnitud en el riesgo predicho.
Transformar la estadística en una herramienta práctica de cabecera
Para hacer estos hallazgos utilizables, el equipo construyó un nomograma, una regla visual que los médicos pueden usar para sumar puntos por cada uno de los seis factores y leer la probabilidad estimada de morir durante la hospitalización. Luego comprobaron qué tan bien concordaba esta herramienta con la realidad. Tanto en los grupos de desarrollo como en los de prueba, las predicciones del modelo se alinearon de cerca con los resultados reales, y su precisión superó puntos de referencia comunes en medicina. Análisis adicionales mostraron que usar esta herramienta de seis factores ofrecería más beneficio clínico que apoyarse en cualquier indicador aislado, especialmente cuando los médicos intentan identificar pacientes con un riesgo moderado de muerte que podrían beneficiarse de cuidados más agresivos. 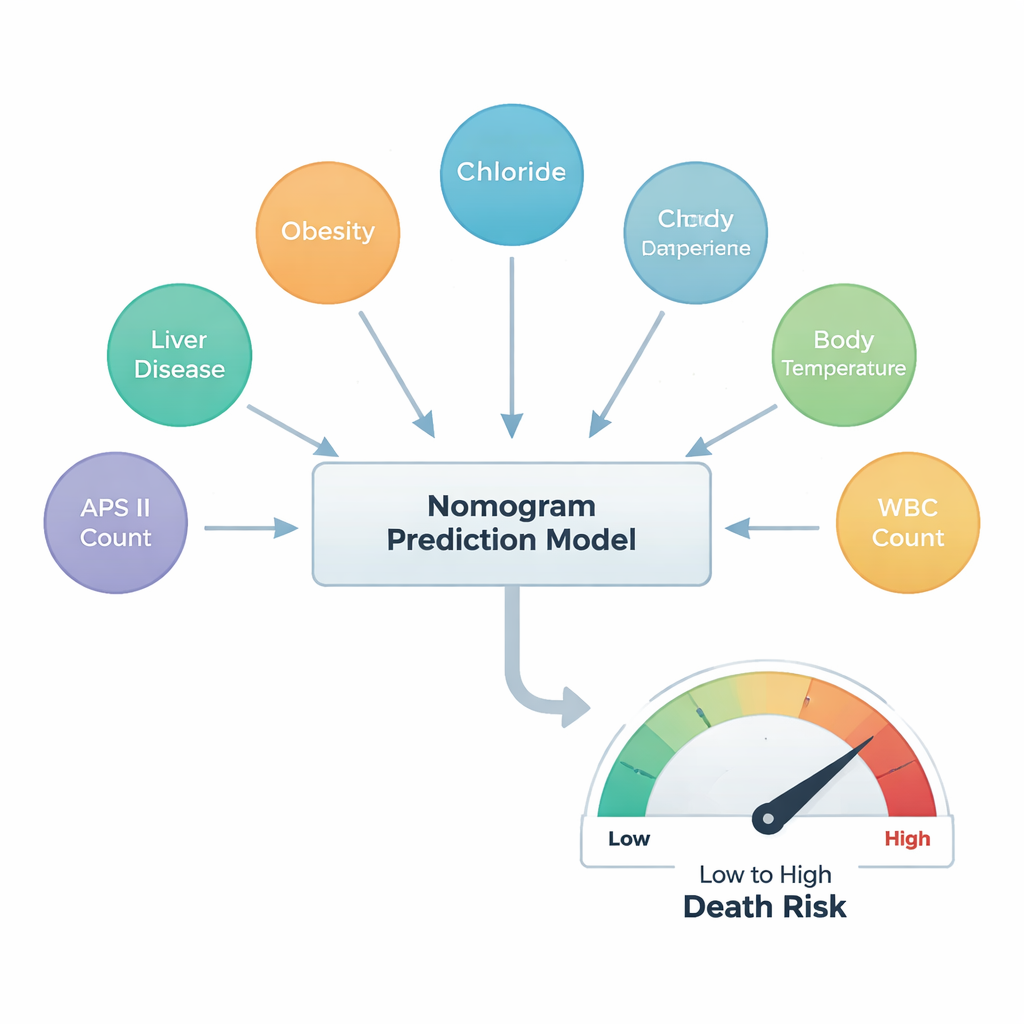
Qué significa esto para los pacientes y sus familias
Para las personas que enfrentan un trauma grave, ningún modelo puede garantizar un resultado individual, y los autores subrayan que su trabajo procede de un único sistema hospitalario y aún necesita ser confirmado en otros contextos. Pero este estudio muestra que una lista corta de mediciones familiares de la UCI—enfermedad hepática, obesidad, niveles de cloruro, temperatura corporal, glóbulos blancos y una puntuación global de gravedad—puede, en conjunto, ofrecer una imagen sorprendentemente clara de las posibilidades de supervivencia. Usada con criterio, esta tabla simple podría ayudar a los equipos de UCI a priorizar la atención, comunicarse con más claridad con las familias y diseñar estudios futuros para mejorar el tratamiento del trauma.
Cita: Zeng, Y., Tan, N., He, X. et al. Development of a nomogram to predict in-hospital mortality of trauma patients in the ICU: an analysis of the MIMIC-IV database. Sci Rep 16, 6802 (2026). https://doi.org/10.1038/s41598-026-38251-x
Palabras clave: UCI por trauma, predicción de mortalidad, puntuación de riesgo, cuidados críticos, MIMIC-IV