Clear Sky Science · es
Valor pronóstico de nueve biomarcadores inflamatorios para la mortalidad a 30 días en pacientes ancianos críticamente enfermos con fractura de cadera por osteoporosis
Por qué una fractura de cadera puede volverse potencialmente mortal
Para muchas familias, la fractura de cadera de un abuelo es el inicio de un trayecto inquietante que incluye cirugía, complicaciones y, en ocasiones, la unidad de cuidados intensivos (UCI). Los médicos saben que algunos pacientes ancianos se recuperan, mientras que otros, pese a lesiones similares, no sobreviven el primer mes. Este estudio plantea una pregunta aparentemente simple: ¿puede un análisis de sangre rutinario realizado el primer día en la UCI identificar a los pacientes con fractura de cadera que están en mayor peligro, para que los equipos de atención puedan intervenir antes y con mayor intensidad?
Una mirada más cercana a las caderas frágiles en la vejez
Las fracturas de cadera causadas por osteoporosis están entre las lesiones más graves que afrontan los adultos mayores. Una caída leve puede fracturar hueso debilitado, provocando pérdida de autonomía y un aumento drástico del riesgo de muerte. A medida que las poblaciones envejecen en todo el mundo, se espera que las fracturas de cadera superen los seis millones de casos anuales para 2050, la mayoría en personas mayores de 65 años. Quienes están lo bastante enfermos como para necesitar cuidados en la UCI a menudo llegan con inflamación severa, infecciones como sepsis o fallo de órganos. En este grupo vulnerable incluso pequeñas complicaciones pueden resultar letales, por lo que los médicos necesitan con urgencia métodos rápidos y fiables para separar a los pacientes de bajo y alto riesgo desde su llegada.
Convertir hemogramas rutinarios en señales de alarma
Los investigadores analizaron datos de la amplia base hospitalaria MIMIC-IV, centrados en 205 pacientes de 65 años o más que presentaban fractura de cadera por osteoporosis y una estancia en UCI superior a 24 horas. Para cada persona extrajeron recuentos sanguíneos rutinarios —niveles de neutrófilos, linfocitos, monocitos y plaquetas— obtenidos en torno al ingreso en UCI. A partir de estos cuatro componentes construyeron nueve ratios o productos simples, como la relación plaquetas-linfocitos (PLR) y la relación neutrófilos-linfocitos (NLR), que se considera que reflejan la intensidad de la inflamación y la capacidad de respuesta del sistema inmunitario. Luego registraron quiénes fallecieron por cualquier causa en los 30 días posteriores al ingreso en la UCI.
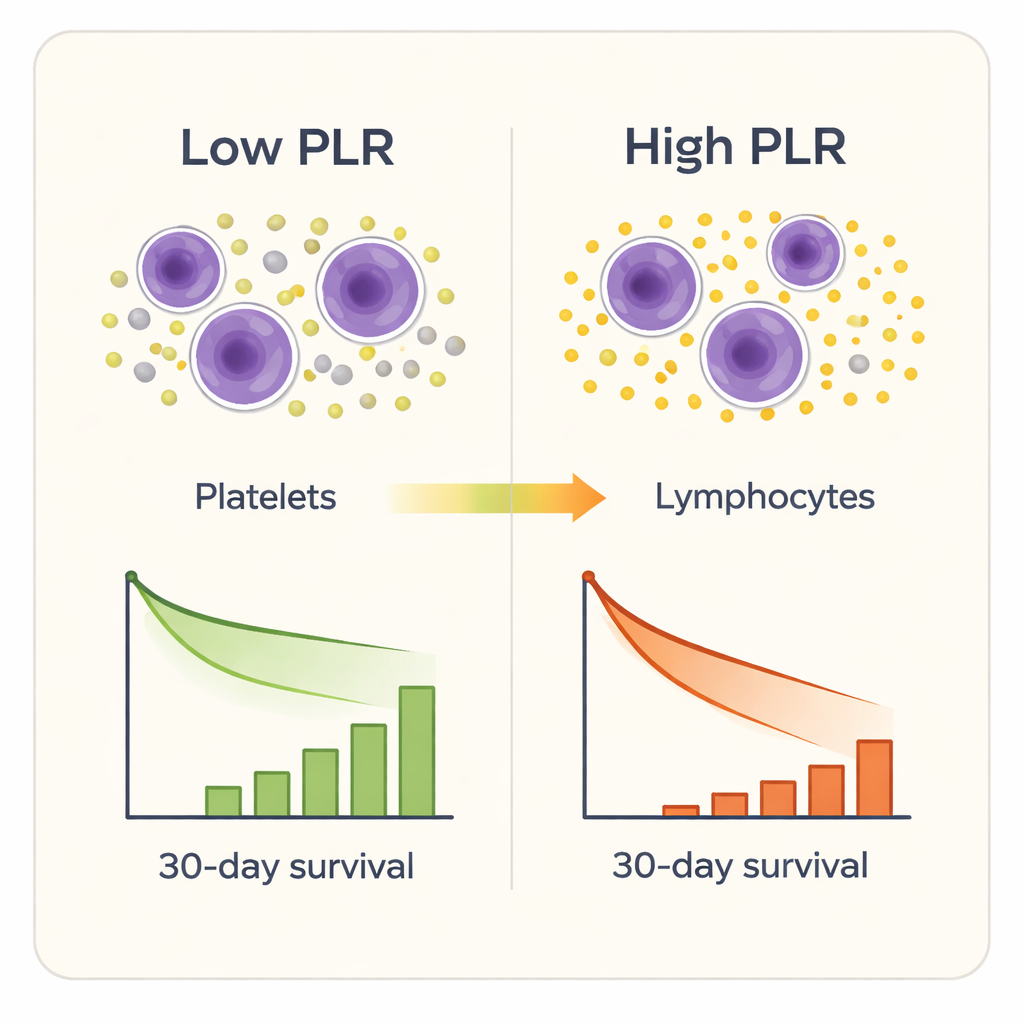
Plaquetas y células inmunitarias como indicador de riesgo
Siete de los nueve marcadores inflamatorios pudieron distinguir hasta cierto punto a los supervivientes de los no supervivientes, pero uno destacó: la relación plaquetas-linfocitos. Los pacientes con valores de PLR más altos al ingreso tenían más probabilidad de morir en 30 días, incluso tras ajustar por edad, sexo, comorbilidades y puntuaciones de gravedad de la UCI ya establecidas. Las pruebas estadísticas mostraron que la PLR predijo la muerte a corto plazo con más precisión que otros marcadores compuestos y mejor que los recuentos simples de plaquetas o linfocitos por separado. Cuando los investigadores dividieron a los pacientes en cuatro grupos según el nivel de PLR, las tasas de mortalidad aumentaron bruscamente, desde alrededor del 2% en el grupo más bajo hasta más de un tercio en el grupo más alto. Un análisis más detallado mostró que el riesgo de muerte comenzaba a aumentar de forma notable una vez que la PLR superaba aproximadamente 189, y se elevaba con fuerza más allá de aproximadamente 302.
Qué podría significar esto en la cabecera del paciente
Como la PLR se obtiene directamente de un hemograma completo estándar, es barata, rápida y ya está disponible en la mayoría de los hospitales. En la práctica, un equipo de UCI podría calcular la PLR en cuanto llega un paciente anciano con fractura de cadera. Aquellos con valores muy altos podrían recibir monitorización más estrecha, controles de infección más exhaustivos, tratamiento más temprano para prevenir trombosis o respuestas más rápidas ante signos sutiles de deterioro. La PLR también puede aportar información adicional a los sistemas de puntuación tradicionales al captar el equilibrio entre plaquetas procoagulantes y células inmunitarias debilitadas, un balance que puede inclinar a los pacientes frágiles hacia la insuficiencia orgánica y una mala recuperación.
¿Qué solidez tienen estos hallazgos y qué sigue?
Este trabajo tiene matices importantes. Se basó en el análisis retrospectivo de registros existentes de una única base de datos de cuidados críticos, por lo que no puede probar que una PLR alta cause directamente la muerte, solo que se asocia a un mayor riesgo. La PLR se midió una sola vez, en el ingreso, y el estudio incluyó un número relativamente reducido de pacientes en UCI en comparación con los muchos adultos mayores que se fracturan la cadera pero no requieren cuidados intensivos. Aun así, los resultados fueron coherentes en numerosos subgrupos, incluidos hombres y mujeres y distintos tramos de edad. Los autores concluyen que la PLR es una señal prometedora y de bajo coste de peligro en pacientes ancianos críticamente enfermos con fractura de cadera por osteoporosis, y que las personas con una PLR por encima de aproximadamente 302 podrían pertenecer a un grupo de riesgo especialmente alto. Confirmar estos hallazgos en estudios prospectivos y de mayor tamaño podría allanar el camino para decisiones clínicas guiadas por la PLR que salven más vidas tras una fractura de cadera.
Cita: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
Palabras clave: fractura de cadera por osteoporosis, pacientes ancianos en UCI, biomarcador de inflamación, cociente plaquetas-linfocitos, mortalidad a 30 días