Clear Sky Science · es
Generación de células T TCRγδ + a partir de células madre embrionarias humanas
Nuevas formas de armar al sistema inmunitario
Los tratamientos contra el cáncer recurren cada vez más al propio sistema inmunitario del organismo para localizar y destruir tumores. Un tipo de célula inmunitaria especialmente prometedor, llamado célula T gamma-delta, puede eliminar células cancerosas sin necesitar reconocer el tipo exacto de tejido del paciente, lo que la convierte en una candidata potente para terapias “listas para usar”. Pero estas células son raras en la sangre de adultos y resulta difícil expandirlas en gran número. Este estudio describe un método para cultivar células gamma-delta en el laboratorio partiendo de células madre embrionarias humanas, lo que podría abrir la puerta a inmunoterapias contra el cáncer más accesibles.
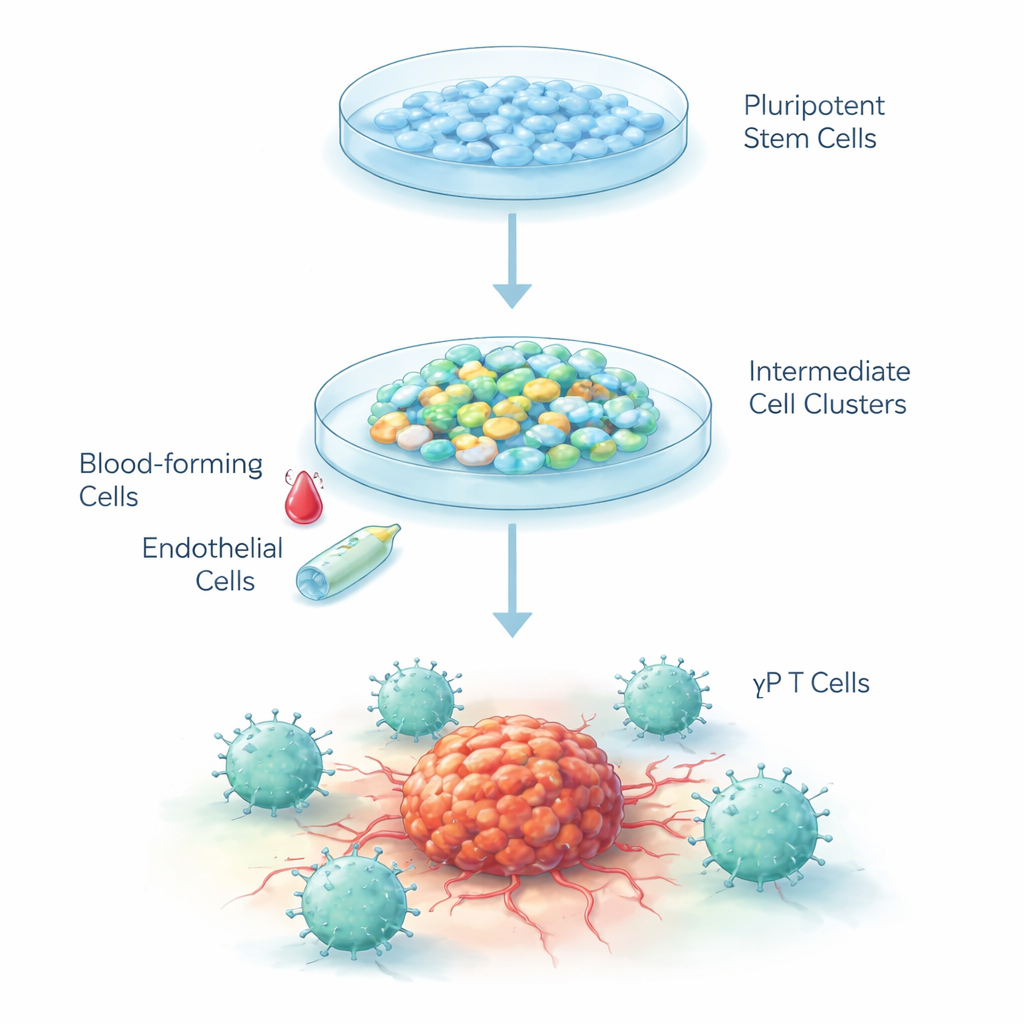
Convertir células en blanco en combatientes contra el cáncer
Las células madre embrionarias humanas son células “en blanco” que, en principio, pueden convertirse en casi cualquier tejido del cuerpo. Los investigadores diseñaron una receta paso a paso para inducir a estas células a desarrollarse por la misma vía que siguen en el embrión cuando se forman por primera vez la sangre y el sistema inmunitario. Usaron un proceso de tres etapas: guiar primero las células madre hacia células tempranas parecidas a vasos sanguíneos, después hacia células inmaduras formadoras de sangre y, finalmente, hacia células T del tipo gamma-delta. Las células se cultivaron como agregados tridimensionales en un medio especial bajo condiciones de baja oxigenación que imitan el embrión en desarrollo, y luego se regresaron a niveles normales de oxígeno a medida que maduraban.
Construyendo la línea de montaje de células inmunitarias
En la primera etapa, señales químicas empujaron a las células madre a convertirse en mesodermo, la capa temprana que da lugar a la sangre y a los vasos. En seis días, casi el 40 % de las células en cada agregado mostraron marcadores de “células endoteliales hematopoyéticas”, un tipo de célula transicional que puede originar sangre. En la segunda etapa, el cambio de factores de crecimiento provocó que estas células con aspecto endotelial sufrieran un cambio hacia progenitores sanguíneos libres en suspensión. Más del 99 % de estas células en suspensión portaban un marcador temprano clave de sangre y alrededor del 90 % expresaban otro marcador de células sanguíneas, lo que indica una población notablemente pura con fuerte potencial para continuar por la vía de las células inmunitarias.
Llegando a las células T gamma-delta
Para la etapa final, el equipo proporcionó señales conocidas por favorecer el desarrollo de células T, incluida una proteína activadora de Notch que imita las señales que normalmente se encuentran en el timo. Tras 25 días, más del 40 % de las células habían madurado hasta convertirse en células T gamma-delta, identificadas por sus receptores de superficie característicos y un perfil “doble negativo” (carentes de las etiquetas habituales CD4 y CD8 presentes en la mayoría de las otras células T). De forma importante, se produjo muy pocas células T convencionales alfa‑beta, lo que muestra que el protocolo favorece fuertemente la rama gamma-delta. El análisis genético a lo largo del tiempo reveló que los grupos de genes se activaron y desactivaron en una secuencia ordenada que refleja de cerca cómo se forman la sangre y las células T dentro del organismo.
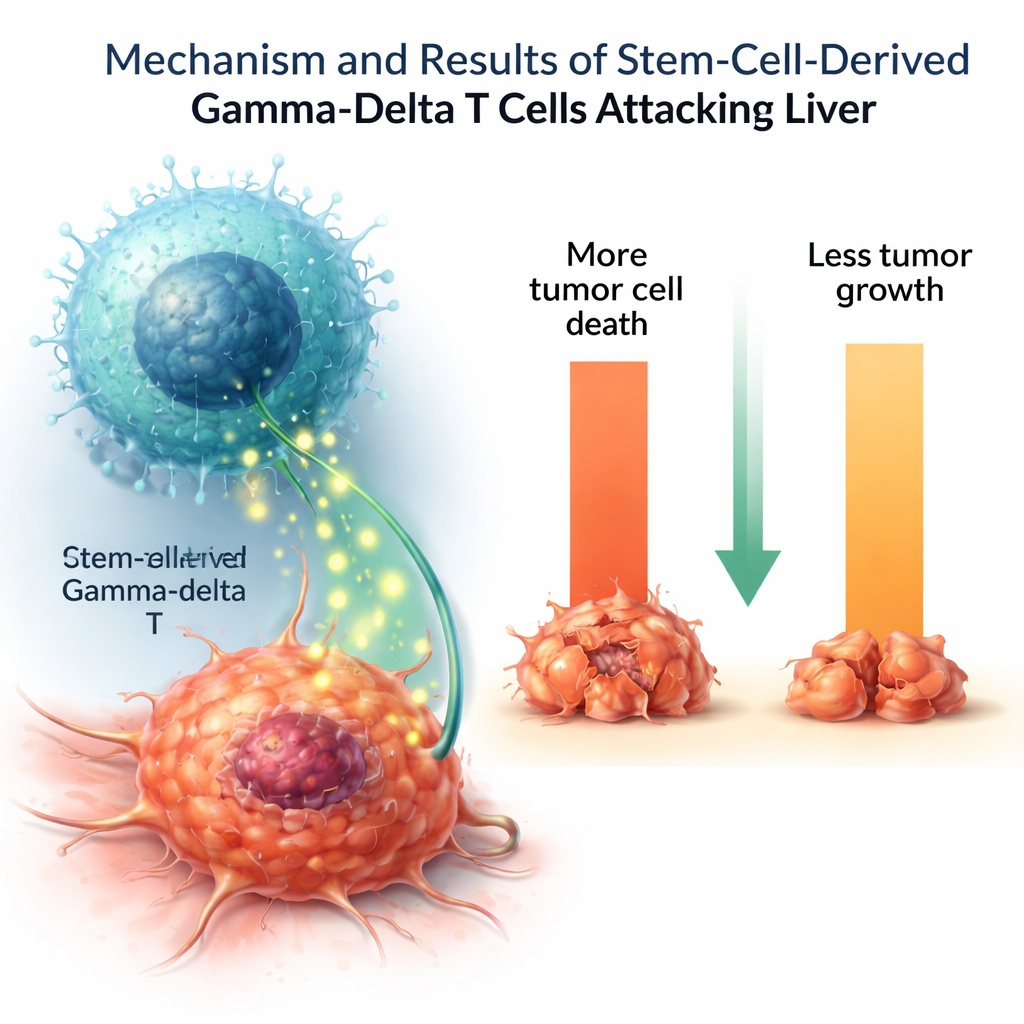
Poner a prueba las células cultivadas en el laboratorio
Para ver si estas células de laboratorio actuaban como verdaderos combatientes del cáncer, los investigadores las expusieron a varias líneas celulares tumorales humanas. Las células T gamma-delta eliminaron una fracción sustancial de células de cáncer de hígado y ralentizaron su crecimiento, mientras que tuvieron poco efecto sobre células sanas de control. Cuando se estimularon, secretaron moléculas mensajeras inmunitarias importantes como el factor de necrosis tumoral e interleucina‑2, que ayudan a coordinar y amplificar los ataques inmunitarios. Algunos otros agentes citotóxicos estaban presentes a niveles más bajos que en las células gamma-delta naturales, lo que sugiere que las células cultivadas en el laboratorio pueden no estar completamente maduras o pueden representar un subtipo funcional específico.
Qué podría significar esto para la atención del cáncer en el futuro
Al recrear una versión simplificada del desarrollo sanguíneo temprano en una placa—sin usar células alimentadoras animales—los científicos produjeron grandes cantidades de células T gamma-delta en menos de un mes, más rápido y de forma más sencilla que métodos previos. Aunque se necesita más trabajo para purificar la mezcla final de células, ampliar la producción y adaptar la receta a condiciones aprobadas clínicamente y libres de suero, este enfoque apunta a una fuente renovable de células T gamma-delta estandarizadas. Si estas células demuestran ser seguras y eficaces en pruebas posteriores, podrían convertirse en un bloque de construcción ampliamente disponible para inmunoterapias de nueva generación “listas para usar” contra cánceres como los tumores hepáticos.
Cita: Zhang, X., Chen, C., Fu, Y. et al. Generation of TCRγδ + T cells from human embryonic stem cells. Sci Rep 16, 6762 (2026). https://doi.org/10.1038/s41598-026-37941-w
Palabras clave: células T gamma-delta, inmunoterapia contra el cáncer, células madre embrionarias humanas, diferenciación celular, cáncer de hígado