Clear Sky Science · es
La interleucina-7 induce EMT para promover el crecimiento tumoral y la metástasis en NSCLC a través de la vía Notch1/TGF-β
Por qué importa una proteína de señalización en el cáncer de pulmón
El cáncer de pulmón sigue siendo uno de los más mortales en todo el mundo, en gran parte porque con frecuencia se detecta cuando ya se ha diseminado. Este estudio se centra en un mensajero inmune de origen natural, la interleucina‑7 (IL‑7), y plantea una pregunta urgente: en el carcinoma de pulmón no microcítico (NSCLC), ¿la IL‑7 ayuda al organismo a combatir el tumor o, por el contrario, favorece su crecimiento y diseminación? Al rastrear cómo la IL‑7 afecta a las células de cáncer de pulmón en pacientes, cultivos celulares y ratones, los investigadores descubren una vía que parece impulsar a los tumores hacia un mayor crecimiento, propagación y resistencia al tratamiento.
Un vistazo más cercano a los tumores pulmonares y los resultados en pacientes
El equipo comenzó examinando muestras tumorales de 119 pacientes con NSCLC. Mediante técnicas de tinción en tejido preservado, midieron los niveles de IL‑7, su receptor (IL‑7R) y dos marcadores clave que describen hasta qué punto las células cancerosas están “ancladas” o son “móviles”. La E‑cadherina se asocia con células fuertemente conectadas y menos móviles, mientras que la vimentina se vincula con células más flexibles e invasivas. La mayoría de los tumores mostraron altos niveles de IL‑7 e IL‑7R. Cuando IL‑7 e IL‑7R eran abundantes, la E‑cadherina tendía a ser baja y la vimentina alta—un patrón desfavorable. Los pacientes cuyos tumores conservaban más E‑cadherina sobrevivieron más tiempo, mientras que aquellos con IL‑7R elevado tuvieron peor supervivencia, lo que convierte a IL‑7R en un fuerte predictor del pronóstico.
Cómo las células cancerosas cambian de quedarse a desprenderse
Para ir más allá de la correlación, los investigadores probaron cómo la IL‑7 afecta directamente a células de NSCLC cultivadas en el laboratorio. Cuando dos líneas celulares de NSCLC se expusieron a IL‑7, las células pasaron de una apariencia compacta y tipo adoquín a una forma más alargada y de mayor movilidad. Dentro de las células, los niveles de proteína cambiaron en paralelo: la E‑cadherina descendió, mientras que marcadores de “células móviles” como N‑cadherina, vimentina y Snail1 aumentaron. El citoesqueleto de actina, que ayuda a las células a desplazarse, también se hizo más prominente y formó protrusiones. Bloquear el receptor de IL‑7 revirtió estos efectos, lo que indica que la IL‑7 impulsa este cambio de forma—conocido como transición epitelio‑mesénquima (EMT)—a través de su propio receptor en las células del cáncer de pulmón.
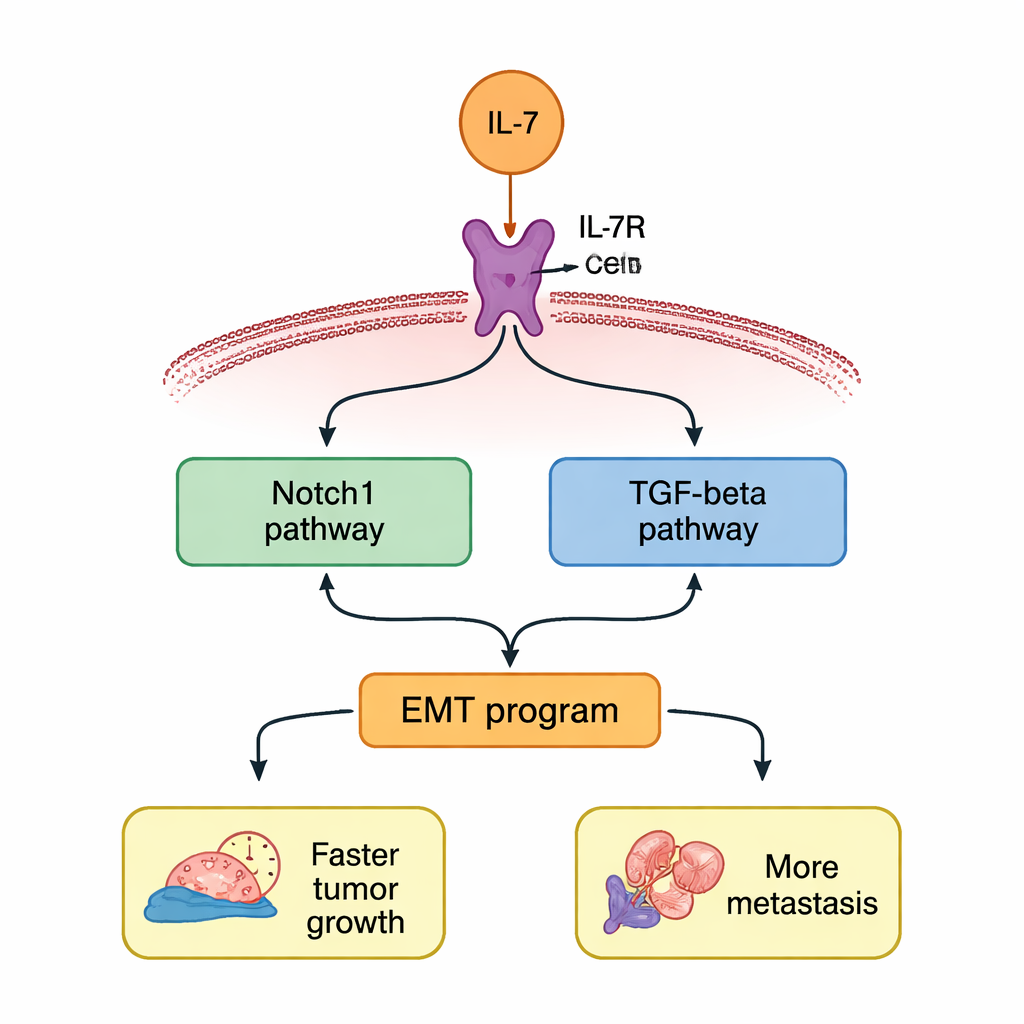
Dos vías conectadas que amplifican el peligro
El estudio preguntó luego cómo la IL‑7 transmite estas instrucciones dentro de la célula. Los autores se centraron en dos rutas de señalización bien conocidas, a menudo activas en cánceres agresivos: Notch1 y TGF‑β. Tras el tratamiento con IL‑7, tanto Notch1 como TGF‑β aumentaron a nivel génico y proteico en las células de NSCLC. Si los investigadores bloquearon IL‑7R, estos aumentos desaparecían. Cuando usaron fármacos específicos para inhibir Notch1 o TGF‑β, ambas vías se silenciaron de forma simultánea, lo que sugiere una especie de circuito de retroalimentación positiva en el que cada ruta ayuda a sostener a la otra. Cortar cualquiera de las dos vías detuvo en parte el programa de EMT y redujo el impulso de crecimiento, migración e invasión celular inducido por IL‑7.
Del plato de cultivo a los pulmones vivos
Para ver si estos hallazgos de laboratorio se mantienen en organismos vivos, el equipo recurrió a modelos murinos. En un conjunto de experimentos, las células de cáncer de pulmón se implantaron bajo la piel. Los ratones tratados con IL‑7 desarrollaron tumores más grandes y pesados que los controles. El tejido tumoral de estos animales mostró menor E‑cadherina, mayor vimentina y Snail1, y mayor actividad de Notch1 y TGF‑β. Cuando los ratones también recibieron inhibidores de Notch1 o TGF‑β, el crecimiento tumoral y estos marcadores agresivos se redujeron notablemente. En un segundo modelo, las células cancerosas se inyectaron en el torrente sanguíneo a través de la vena caudal. Aquí, los ratones tratados con IL‑7 terminaron con más metástasis pulmonares y pulmones más pesados, mientras que los fármacos que bloqueaban las vías volvieron a frenar esta diseminación.
Qué significa esto para el cuidado futuro del cáncer de pulmón
En conjunto, el trabajo representa a la IL‑7 no como un simple ayudante inmune, sino como una espada de doble filo en NSCLC. En este contexto, la IL‑7 parece empujar a las células tumorales a aflojar sus vínculos, adoptar una identidad más móvil y viajar a nuevos sitios, todo a través de una red de refuerzo centrada en las vías Notch1 y TGF‑β. Para los pacientes, estos hallazgos sugieren que un alto nivel de IL‑7R en los tumores puede señalar un peor pronóstico y que terapias diseñadas con cuidado que apunten a IL‑7/IL‑7R o a sus rutas downstream podrían ayudar a frenar el crecimiento y la metástasis tumoral. Aunque se necesita más investigación para trazar los enlaces moleculares exactos y evaluar la seguridad en humanos, este estudio destaca un prometedor conjunto de palancas para inclinar la balanza contra el cáncer de pulmón.
Cita: Shao, Y., Cheng, H., Ni, W. et al. Interleukin-7 induces EMT to promote tumor growth and metastasis in NSCLC via Notch1/TGF-β pathway. Sci Rep 16, 7326 (2026). https://doi.org/10.1038/s41598-026-37876-2
Palabras clave: cáncer de pulmón no microcítico, interleucina-7, transición epitelio-mesénquima, vía Notch1, señalización TGF-beta