Clear Sky Science · es
Infusión por arteria bronquial de inhibidores de PD-1 más quimioterapia mejora la supervivencia libre de progresión en CPNM avanzado: un estudio de cohorte prospectivo
Por qué importa este nuevo enfoque para el cáncer de pulmón
Para muchas personas con cáncer de pulmón avanzado, los fármacos inmunoterapéuticos modernos han traído nueva esperanza, pero no funcionan en todos los casos y pueden causar efectos adversos graves. Este estudio explora una forma distinta de administrar un tipo de inmunoterapia muy utilizado, los inhibidores de PD-1, enviando el fármaco directamente a las arterias que nutren el tumor pulmonar en lugar de hacerlo por la vena del brazo. Los investigadores plantearon una pregunta simple pero importante: ¿puede una administración más precisa mejorar la eficacia del tratamiento sin hacerlo más peligroso?
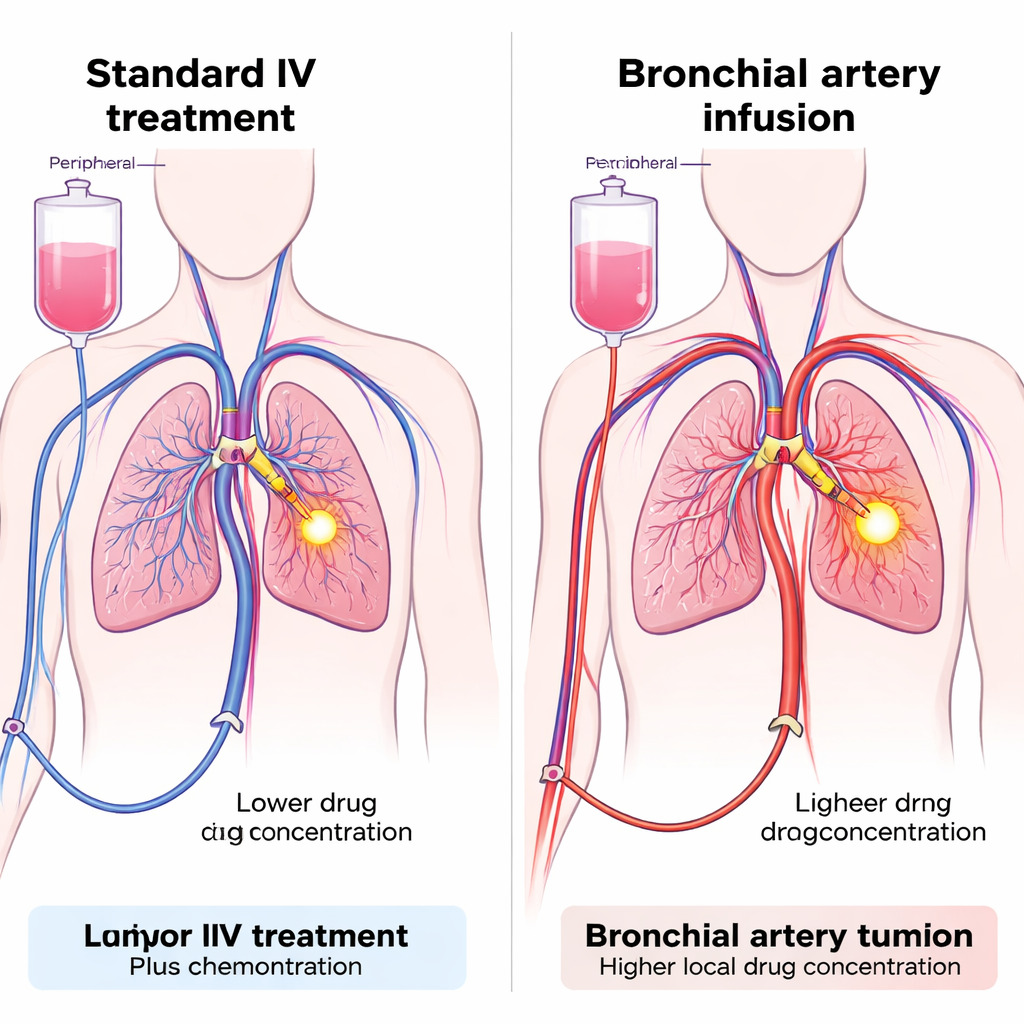
Una mirada más cercana a un cáncer común
El cáncer de pulmón no microcítico (CPNM) es la forma más frecuente de cáncer de pulmón y una causa principal de muerte por cáncer en todo el mundo. Los fármacos que bloquean PD-1, una señal de frenado en las células inmunitarias, pueden ayudar a las defensas del organismo a reconocer y atacar las células tumorales. Estos medicamentos, a menudo combinados con quimioterapia, son ahora el tratamiento estándar para el CPNM avanzado. Sin embargo, muchos pacientes todavía ven progresar su enfermedad pese al tratamiento, y algunos desarrollan complicaciones relacionadas con la inmunidad, como inflamación pulmonar, problemas hepáticos o reacciones cutáneas. Una razón puede ser que, cuando se administran por vía venosa, los fármacos se distribuyen por todo el cuerpo, de modo que la cantidad que llega realmente al tumor puede ser inferior a la deseable mientras que el resto del organismo queda expuesto a la dosis completa.
Administrar fármacos directamente al suministro sanguíneo del tumor
El equipo probó una técnica llamada infusión por arteria bronquial (IAB), que utiliza pequeños catéteres introducidos por una arteria en la pierna para alcanzar las arterias que irrigan el tumor pulmonar. Una vez en posición, tanto la quimioterapia como el inhibidor de PD-1 pueden inyectarse directamente en esos vasos, bañando la zona tumoral con una dosis local elevada mientras se limita la cantidad que se vierte al resto de la circulación. La IAB ya se emplea en algunos hospitales para administrar quimioterapia en tumores pulmonares difíciles, pero usarla para dar inmunoterapia es novedoso. Los investigadores diseñaron un estudio de cohorte prospectivo con 47 pacientes con CPNM avanzado que no habían respondido bien al tratamiento de primera línea estándar. Todos los pacientes recibieron quimioterapia por IAB; la diferencia clave fue la vía de administración del inhibidor de PD-1: o bien por las arterias que alimentan el tumor (grupo IAB) o por la vía intravenosa habitual (grupo venoso).
Mejor control tumoral con administración dirigida
Al revisar a los pacientes a los seis meses, quienes recibieron el inhibidor de PD-1 por IAB presentaron un control de la enfermedad notablemente mejor. Casi la mitad del grupo IAB (47,8%) vio disminuir sus tumores lo suficiente como para cumplir criterios formales de respuesta, frente al 16,7% del grupo con administración intravenosa estándar. Al incluir la enfermedad estable, el 73,9% de los pacientes IAB presentaron control del cáncer, frente al 41,6% en el grupo venoso. El tiempo hasta que el cáncer volvió a crecer—conocido como supervivencia libre de progresión—fue también mayor con IAB: una mediana de 11,1 meses frente a 6,6 meses con el tratamiento intravenoso. La supervivencia global mostró una tendencia a favor de IAB (17,9 frente a 15,2 meses), aunque el estudio fue demasiado pequeño para demostrar claramente esta diferencia.
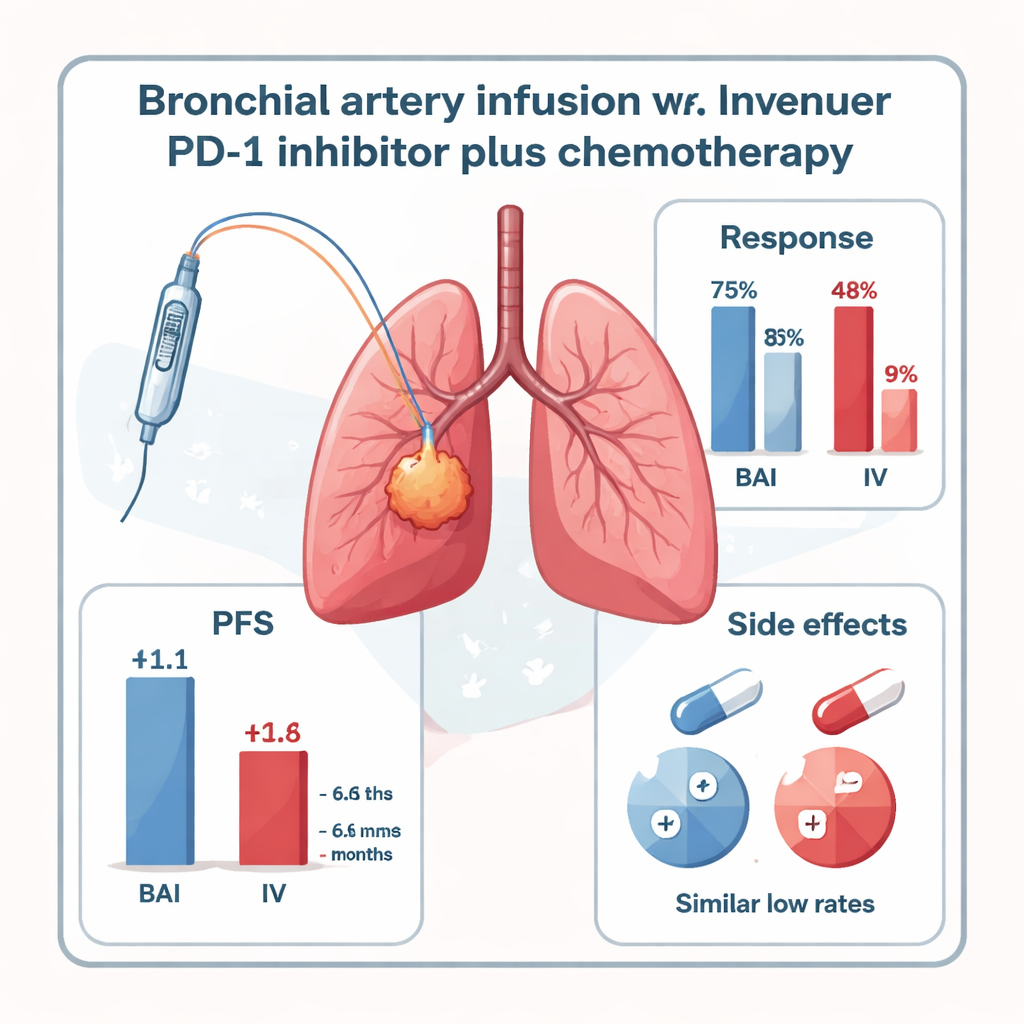
Seguridad y limitaciones del estudio
Lo importante para pacientes y médicos es que administrar el inhibidor de PD-1 directamente en las arterias bronquiales no pareció aumentar la peligrosidad del tratamiento. No se observaron efectos adversos graves (grado 3–4) relacionados con el tratamiento en ninguno de los dos grupos. La neumonitis inmunomediada leve a moderada ocurrió a tasas bajas y similares en ambos grupos, y otros efectos secundarios como náuseas, cambios breves del ritmo cardíaco o problemas tiroideos fueron poco frecuentes y manejables con cuidados de soporte. Sin embargo, el estudio tiene limitaciones: incluyó solo a 47 pacientes en un único centro, no fue aleatorizado y mayoritariamente abarcó un tipo específico de cáncer escamoso central con arterias nutricias claramente visibles. Se necesitan ensayos más grandes y diversificados para confirmar si estos resultados se mantienen.
Qué podría significar esto para el futuro del tratamiento del cáncer de pulmón
Para el público general, el mensaje es que la forma de administrar un fármaco puede ser casi tan importante como la elección del propio fármaco. Al dirigir la inmunoterapia directamente a los vasos sanguíneos que nutren un tumor pulmonar, los médicos de este estudio consiguieron mantener el cáncer controlado por más tiempo sin añadir riesgos serios. Aunque este enfoque sigue siendo experimental y requiere equipamiento y experiencia especializados, apunta hacia un futuro en el que el tratamiento del cáncer esté dirigido no solo a nivel molecular, sino también mediante la distribución del flujo sanguíneo y la anatomía. Si se confirma en ensayos aleatorizados más amplios, la infusión por arteria bronquial de inmunoterapia podría convertirse en una opción valiosa para pacientes cuyo CPNM avanzado ha dejado de responder al tratamiento estándar.
Cita: Liu, B., Zhou, J., He, W. et al. Bronchial artery infusion of PD-1 inhibitors plus chemotherapy improves progression-free survival in advanced NSCLC: a prospective cohort study. Sci Rep 16, 7067 (2026). https://doi.org/10.1038/s41598-026-37607-7
Palabras clave: cáncer de pulmón no microcítico, inmunoterapia, inhibidor de PD-1, infusión por arteria bronquial, administración dirigida de fármacos