Clear Sky Science · es
Prevalencia y genotipado de Pseudomonas aeruginosa en alimentos y fuentes humanas
Por qué un germen común importa en la vida cotidiana
Pseudomonas aeruginosa es un nombre largo, pero es un germen que puede trasladarse silenciosamente desde el agua y los alimentos crudos hasta los hospitales y las personas, a veces causando infecciones graves y difíciles de tratar. Este estudio, realizado en una ciudad egipcia, rastreó dónde aparece esta bacteria en artículos de uso diario como agua del grifo, pescado, carne y leche, así como en infecciones de heridas de pacientes. También examinó su dureza frente a los antibióticos y si porta “herramientas” genéticas que la hacen más peligrosa. Los hallazgos ayudan a explicar por qué la higiene alimentaria, el agua limpia y el uso cuidadoso de antibióticos están interconectados para proteger la salud pública.
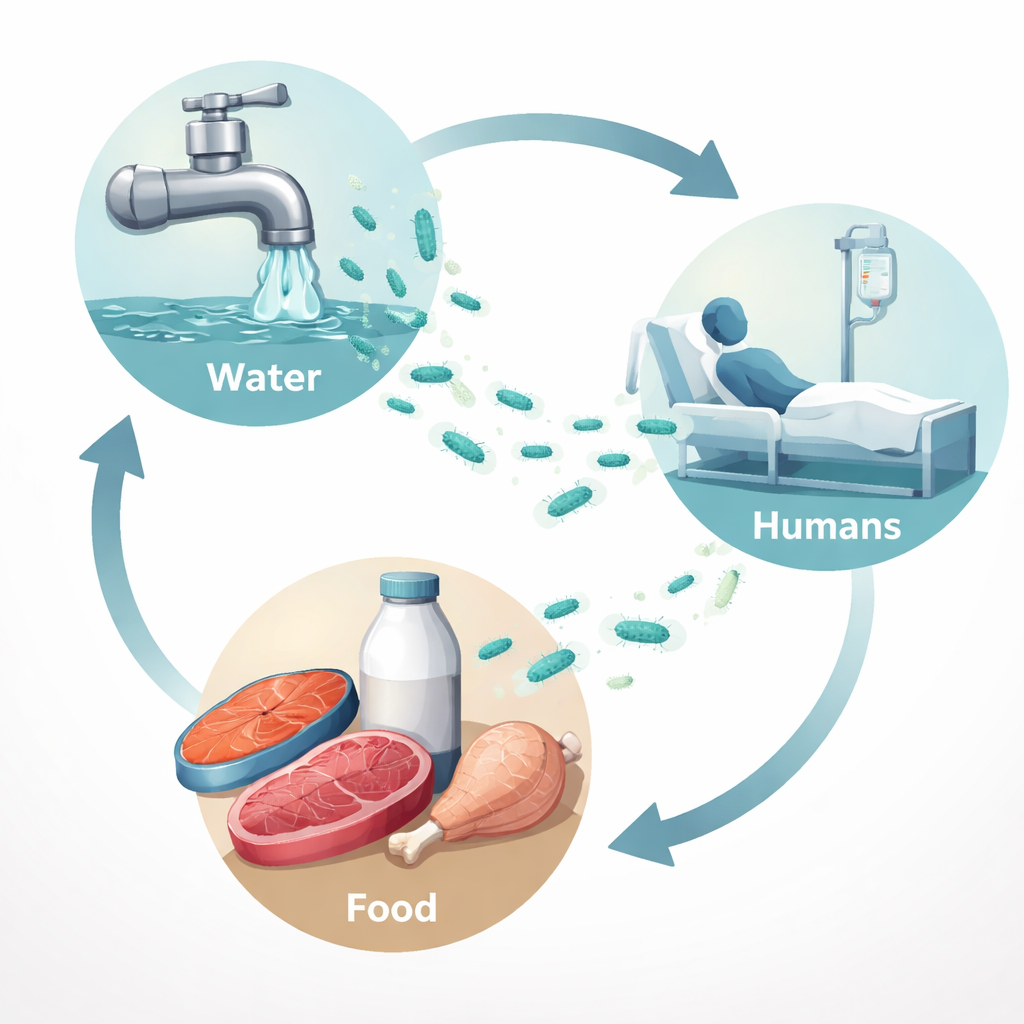
Siguiendo al germen del mercado al hospital
Los investigadores recogieron 350 muestras en los alrededores de la ciudad de Sadat, en la Gobernación de Menoufia, Egipto. Estas incluyeron pus humano de heridas infectadas, agua del grifo, hisopos de pescado, carne de pollo, carne picada, leche cruda y superficies hospitalarias. Buscaban específicamente P. aeruginosa. En conjunto, encontraron la bacteria en aproximadamente una de cada siete muestras. Apareció con mayor frecuencia en muestras de heridas humanas (aproximadamente una de cada cuatro), pero también estuvo presente en agua del grifo, pescado y leche cruda, y en menor medida en pollo y carne picada. Curiosamente, ninguna de las pruebas de superficies hospitalarias resultó positiva, lo que sugiere que, en este contexto, la amenaza mayor puede provenir de alimentos y agua que entran al hospital, más que de mostradores y equipos contaminados.
¿Qué tan peligrosas son estas bacterias?
Encontrar el germen es solo parte de la historia; cómo se comporta es igual de importante. El equipo probó cada aislado bacteriano usando métodos de laboratorio estándar para ver si podía formar una capa protectora viscosa llamada biopelícula. Alrededor de un tercio de los aislados lo hizo, y algunos formaron capas fuertes y espesas. Las biopelículas hacen que las bacterias sean mucho más difíciles de eliminar porque protegen a las células de los agentes de limpieza y de los antibióticos. Pruebas genéticas en las cepas formadoras de biopelícula mostraron que portaban múltiples genes de virulencia, que codifican proteínas que dañan los tejidos del huésped o ayudan a las bacterias a adherirse a superficies y evadir el sistema inmunitario. En términos sencillos, muchas de las cepas que encontraron no solo estaban presentes: estaban bien equipadas para causar enfermedad.
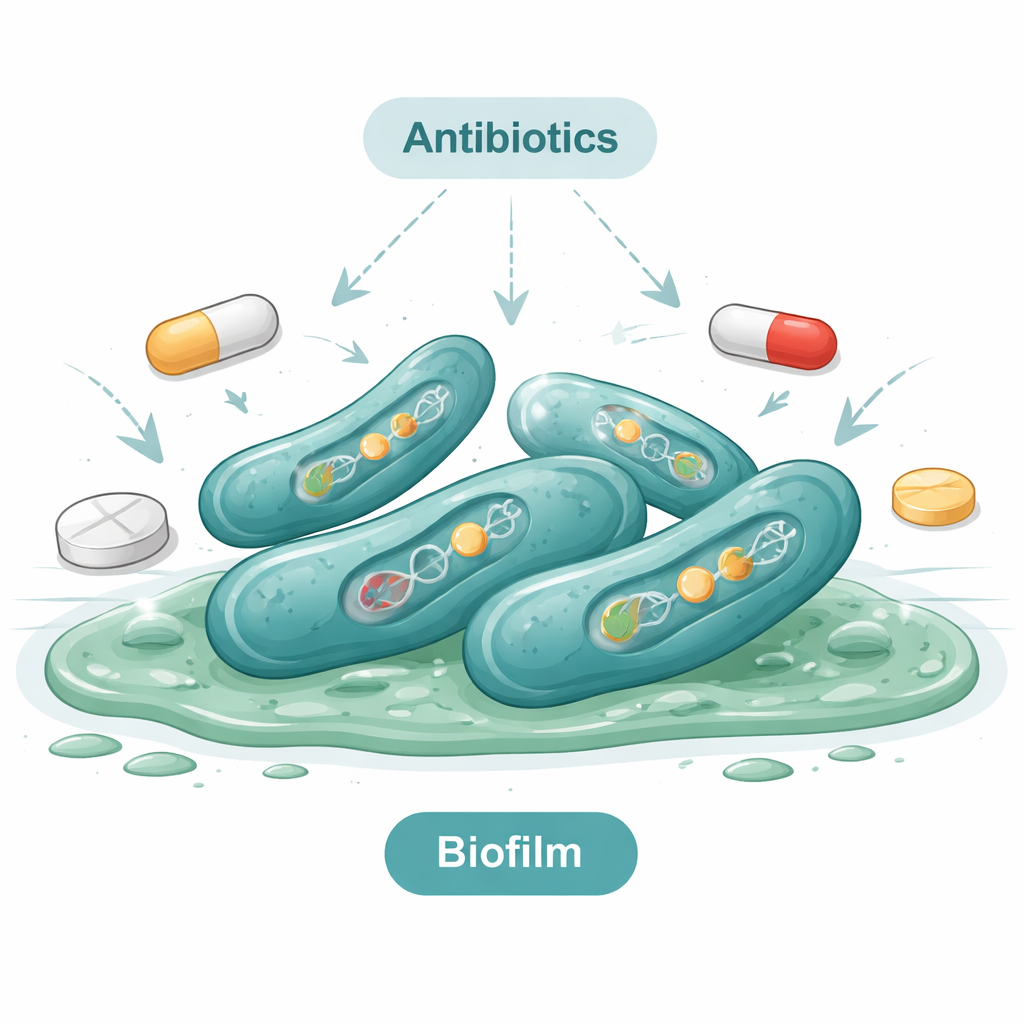
Antibióticos que fallan — y algunos que aún funcionan
El estudio planteó luego una pregunta urgente: ¿qué antibióticos siguen siendo eficaces frente a estas cepas? Cuando los investigadores expusieron 50 aislados a 16 fármacos diferentes, descubrieron que muchos antibióticos comunes eran casi inútiles. Todos los aislados fueron resistentes a la amoxicilina, y casi todos resistieron la eritromicina y varios otros fármacos más antiguos. La mayoría también no se inmutó frente a la colistina, un fármaco que suele reservarse como última opción. En el lado más esperanzador, un puñado de antibióticos —incluido el imipenem y algunos fármacos relacionados— aún fueron efectivos contra muchos aislados. Aun así, más de cuatro de cada cinco cepas eran resistentes a varios tipos de fármacos a la vez, una situación conocida como multirresistencia. Las pruebas genéticas apoyaron esto: las bacterias portaban genes de resistencia que les ayudan a inactivar antibióticos o expulsarlos de sus células.
Vinculando alimentos, agua e infecciones humanas
Para explorar cuán relacionadas estaban las cepas entre las distintas fuentes, el equipo utilizó un método de “huella genética” de ADN llamado ERIC‑PCR en un subconjunto de aislados clínicos. Esta técnica agrupa bacterias según patrones repetidos en sus genomas. El análisis dividió las cepas en clústeres que contenían muestras tanto de personas como de alimentos como pescado, leche, pollo y carne picada. Este patrón sugiere que los alimentos y el agua pueden actuar como peldaños, permitiendo que cepas similares de P. aeruginosa se muevan entre el entorno y los pacientes humanos. En términos prácticos, la bacteria detectada en un trozo de pescado crudo en el mercado puede estar estrechamente relacionada con la que causa una infección de herida en un hospital cercano.
Qué significa esto para la salud cotidiana
Para una persona no experta, el mensaje es claro: un germen ambiental común está encontrando su camino desde el agua y los alimentos de origen animal hacia las personas, y muchas de sus cepas están armadas con genes que las hacen duras, persistentes y dañinas. Debido a que tantos aislados son resistentes a varios antibióticos, tratar las infecciones se vuelve más complicado, costoso y arriesgado. Los autores sostienen que una mejor higiene en la producción y manipulación de alimentos, sistemas de agua más seguros y un uso más prudente de antibióticos en humanos y animales son esenciales para frenar la propagación de estas cepas resistentes. También piden vigilancia continua y estudios genéticos más detallados para mapear cómo P. aeruginosa viaja a través de la cadena alimentaria y entra en los hospitales, de modo que futuros brotes puedan predecirse y prevenirse mejor.
Cita: Mousa, W.S., Abdeen, E.E., El-Gendy, H.F. et al. Prevalence and genotyping of Pseudomonas aeruginosa from food and human sources. Sci Rep 16, 7179 (2026). https://doi.org/10.1038/s41598-026-37559-y
Palabras clave: Pseudomonas aeruginosa, bacterias transmitidas por alimentos, resistencia a antibióticos, biopelícula, contaminación del agua