Clear Sky Science · es
Alteraciones en los subconjuntos de células B en sangre periférica y su significado clínico en el lupus sistémico
Por qué el cuerpo se vuelve contra sí mismo
El lupus eritematoso sistémico, o lupus a secas, es una enfermedad autoinmune en la que el sistema de defensa del organismo ataca por error sus propios tejidos, desde la piel y las articulaciones hasta los riñones y el cerebro. Los médicos saben que participan anticuerpos, pero todavía necesitan mejores formas de detectar el lupus temprano, seguir su actividad y personalizar el tratamiento. Este estudio examina de cerca un grupo clave de células inmunitarias, las células B, en la sangre de personas con lupus para ver cómo cambia su equilibrio y si esos cambios podrían mejorar el diagnóstico y orientar la atención.
Las células inmunitarias en el centro del lupus
Las células B son glóbulos blancos que normalmente ayudan a protegernos contra infecciones. Cuando encuentran un germen por primera vez, muchas células B todavía son “naïve” (vírgenes), sin un objetivo específico entrenado. Algunas maduran a células B de memoria que proporcionan protección duradera, mientras que otras se convierten en plasmoblastos y células plasmáticas que producen anticuerpos. En el lupus, las células B empiezan a fabricar anticuerpos contra el propio ADN y otros componentes, alimentando una inflamación generalizada. Los investigadores se propusieron medir cómo se distribuyen estos tres tipos principales de células B en la sangre de distintos grupos: pacientes recién diagnosticados de lupus, pacientes con enfermedad estable, pacientes con afectación renal grave llamada nefritis lúpica y voluntarios sanos.
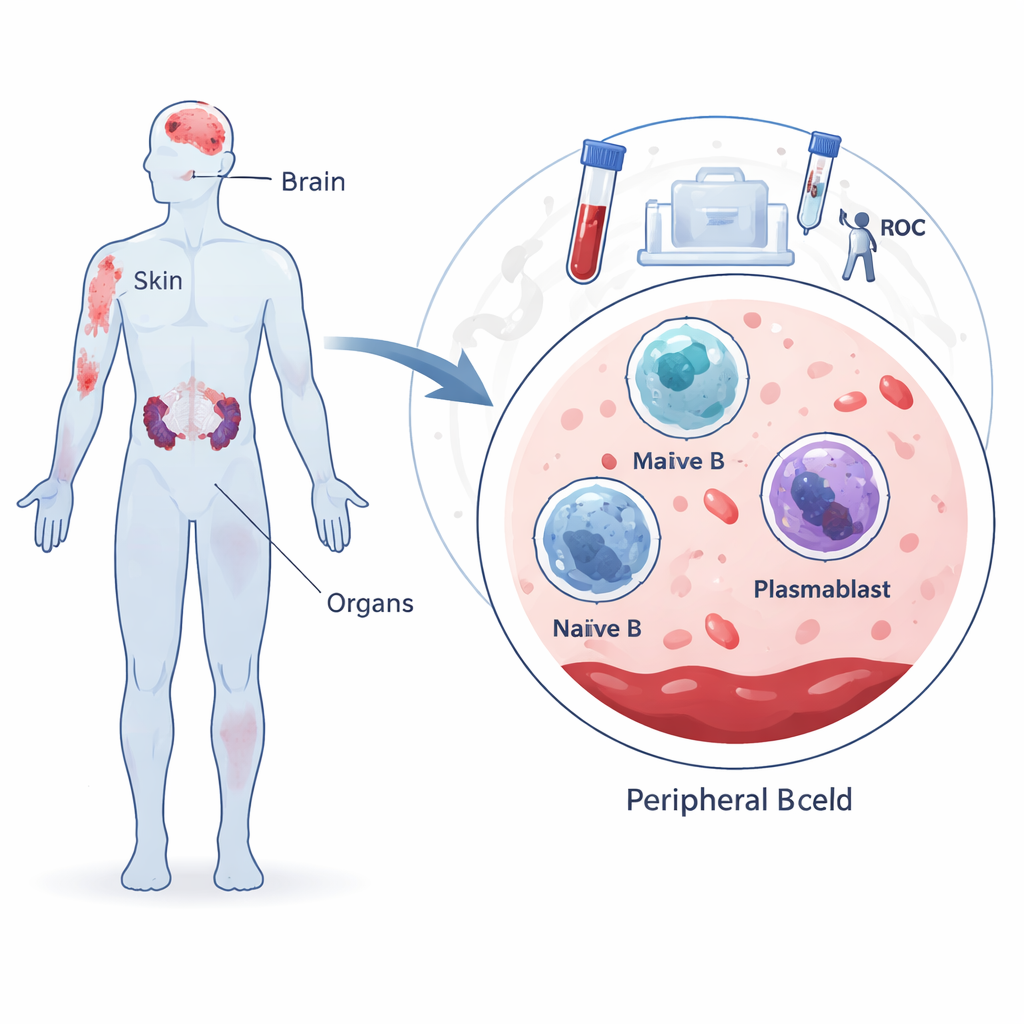
Comparación entre pacientes y voluntarios sanos
El estudio incluyó a 64 personas con lupus y 20 controles sanos. Mediante un método de laboratorio llamado citometría de flujo, el equipo identificó células B naïve, células B de memoria y plasmoblastos en las muestras de sangre y comparó sus proporciones entre los grupos. Encontraron un patrón llamativo y consistente: las células B de memoria estaban claramente reducidas en todos los pacientes con lupus respecto a las personas sanas, independientemente de si su enfermedad era recién diagnosticada, estable o con afectación renal. Las células B naïve también estaban disminuidas en muchos pacientes, especialmente en aquellos con enfermedad más prolongada o grave. En contraste, los pacientes recién diagnosticados mostraron una expansión de plasmoblastos, lo que refleja un sistema inmunitario hiperactivo en el momento en que se reconoce la enfermedad por primera vez.
Convertir recuentos celulares en pistas diagnósticas
Para probar si estos cambios podrían ayudar a los médicos a identificar el lupus, los autores emplearon un enfoque estadístico común denominado análisis ROC, que pondera con qué frecuencia una prueba acierta o falla. El mejor indicador individual fue la proporción de células B de memoria entre todos los glóbulos blancos. Con un determinado punto de corte, esta medida detectó correctamente al 80 por ciento de los pacientes con lupus y descartó correctamente al 80 por ciento de las personas sanas, un resultado inusualmente sólido para un marcador sanguíneo simple. Las razones que implicaban plasmoblastos y células B naïve también proporcionaron información útil, en particular para descartar a personas que no tienen lupus, aunque fueron algo menos potentes que las células B de memoria.
Relaciones con autoanticuerpos y daño orgánico
El lupus es conocido por sus autoanticuerpos, especialmente los anticuerpos antinucleares y los anti‑ADN de doble hebra (anti‑dsDNA), que se usan en el diagnóstico y se asocian con daño orgánico. El estudio mostró que niveles más altos de anticuerpos iban de la mano con patrones más alterados de células B. Los pacientes con señales fuertes de anticuerpos antinucleares tenían menos células B naïve y de memoria y una mayor fracción de plasmoblastos, lo que sugiere una activación inmunitaria en curso más intensa. Los que presentaban anticuerpos anti‑dsDNA mostraron un perfil similar, nuevamente con un aumento particular de plasmoblastos. Los pacientes cuyo suero contenía anticuerpos anti‑Sm, otro sello del lupus, también presentaron una proporción notablemente mayor de plasmoblastos. Estos hallazgos sugieren que distintos patrones de anticuerpos pueden reflejar “sabores” diferentes de alteración de las células B dentro del lupus.
Qué significa esto para las personas con lupus
En términos sencillos, este trabajo muestra que el equilibrio de las células B en la sangre está clara y consistentemente alterado en las personas con lupus: las células de memoria a largo plazo se agotan, mientras que los plasmoblastos productores de anticuerpos se expanden en la enfermedad activa y en pacientes con autoanticuerpos clave. Medir estos tipos celulares podría ayudar a los médicos a reconocer el lupus antes, evaluar su actividad y quizás elegir tratamientos que se ajusten mejor al perfil inmunitario de cada paciente. Aunque el estudio fue relativamente pequeño y se realizó en un solo centro, refuerza la idea de que el seguimiento de los subconjuntos de células B puede convertirse en parte de un enfoque más preciso y personalizado para el tratamiento del lupus en el futuro.
Cita: Huang, J., Xu, Z., Zhang, X. et al. Alterations in peripheral blood B cell subsets and their clinical significance in systemic lupus erythematosus. Sci Rep 16, 6293 (2026). https://doi.org/10.1038/s41598-026-37415-z
Palabras clave: lupus sistémico, células B, autoanticuerpos, biomarcadores inmunitarios, nefritis lúpica