Clear Sky Science · es
Desarrollo y validación de un nuevo nomograma que predice la metástasis en los ganglios linfáticos axilares en pacientes con cáncer de mama en Egipto
Por qué esto importa a las pacientes
Para muchas mujeres con cáncer de mama, el mayor temor tras el diagnóstico no es solo la enfermedad en sí, sino también los efectos secundarios a largo plazo del tratamiento. Uno de los procedimientos más gravosos es la cirugía para extirpar los ganglios linfáticos de la axila, que puede prevenir la diseminación del cáncer pero con frecuencia causa hinchazón del brazo, dolor y limitación del movimiento. Este estudio explora si una herramienta de predicción sencilla podría ayudar a los médicos en Egipto a valorar mejor quién realmente necesita esta cirugía agresiva y quién podría evitarla con seguridad.
El problema de la cirugía “talla única”
Tradicionalmente, los cirujanos han extirpado muchos ganglios linfáticos de la axila (un procedimiento llamado disección ganglionar axilar) para comprobar si el cáncer de mama se ha diseminado. Aunque eficaz para controlar la enfermedad, esta operación es muy invasiva y puede dejar a las pacientes con infecciones, linfedema crónico del brazo y problemas de hombro que duran toda la vida. Un procedimiento más reciente, la biopsia del ganglio centinela, extrae menos ganglios pero sigue siendo una cirugía y no siempre está disponible en entornos con recursos limitados. Al mismo tiempo, el cribado moderno hace que muchas mujeres se diagnostiquen en fases más tempranas, y en más de tres cuartas partes de los casos los ganglios extirpados resultan no contener cáncer, lo que indica que muchas mujeres podrían recibir un tratamiento excesivo.
Un gran estudio egipcio en busca de una solución más inteligente
Para abordar este problema, investigadores de un importante centro oncológico en Alejandría, Egipto, revisaron los historiales de 1.246 mujeres tratadas por cáncer de mama invasivo entre 2018 y 2024. Todas presentaban enfermedad temprana a localmente avanzada (estadios I–III) y se sometieron a disección axilar completa o a biopsia del ganglio centinela, por lo que el estado ganglionar quedó conocido con certeza. El equipo recopiló información detallada que normalmente está disponible en el momento de la cirugía: edad de la paciente, tamaño y ubicación del tumor en la mama, características microscópicas, estado hormonal y HER2, y resultados de imagen por mamografía y ecografía. Luego usaron métodos estadísticos para buscar combinaciones de factores que mejor predijeran si el cáncer se había diseminado a los ganglios de la axila.
Construyendo una "tarjeta de puntuación" de riesgo para la diseminación ganglionar
Del análisis surgieron cinco características como las pistas independientes más potentes de afectación ganglionar: la localización del tumor en la mama (especialmente en la cola axilar o regiones externas), su tamaño, el subtipo biológico del tumor, la presencia de células tumorales en pequeños vasos sanguíneos o linfáticos, y si la ecografía axilar muestra ganglios con aspecto sospechoso. Los investigadores transformaron estos factores en una tarjeta de puntuación visual, llamada nomograma. Cada factor suma un número de puntos; al sumarlos se obtiene la probabilidad estimada de que los ganglios axilares contengan cáncer en una mujer concreta. Al compararlo con los resultados reales de las pacientes, el modelo principal demostró una alta precisión, separando correctamente a las mujeres con y sin afectación ganglionar en más de 9 de cada 10 casos —un rendimiento superior al de la ecografía sola y a muchas herramientas publicadas previamente.
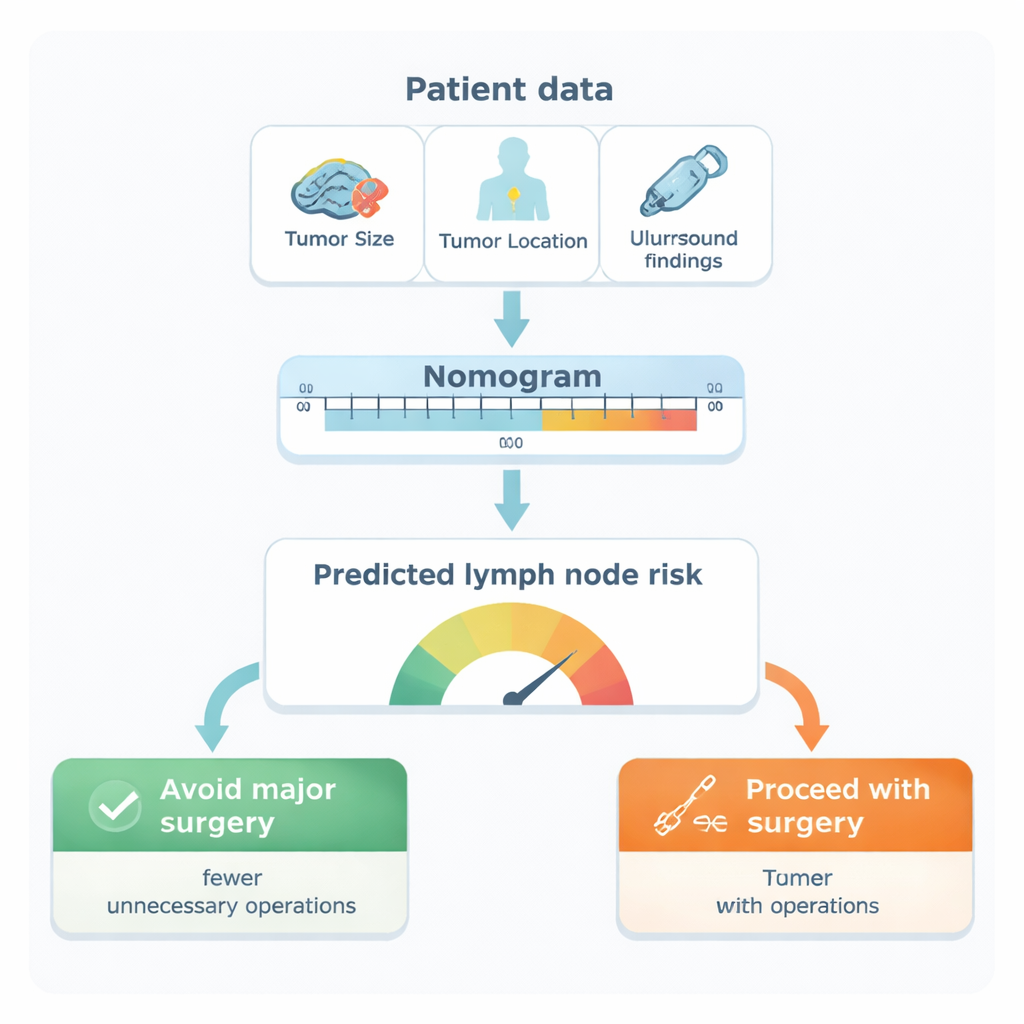
De los números a las decisiones en el quirófano
El equipo se planteó entonces cómo podría esta tarjeta de puntuación cambiar la atención real. Usando un método llamado análisis de curva de decisión, exploraron distintos "umbrales de riesgo" para elegir la cirugía. Con un umbral del 20% de riesgo, el modelo identificaría a la mayoría de las mujeres que realmente tenían metástasis en los ganglios (unos 94% de sensibilidad) mientras libraría a muchas mujeres sin diseminación de disecciones innecesarias. En términos prácticos, las mujeres con un riesgo predicho por debajo del 20% tendrían solo aproximadamente 1 posibilidad entre 8 de que existiera enfermedad ganglionar oculta. Según el análisis, usar el nomograma con este umbral podría evitar aproximadamente 11 disecciones axilares evitables por cada 100 mujeres evaluadas, sin aumentar de forma significativa el riesgo de pasar por alto una enfermedad grave.
Qué significa esto para las pacientes y los sistemas de salud
Para las pacientes, el mensaje del estudio es esperanzador: en el futuro, un breve conjunto de hallazgos clínicos y de imagen podría combinarse en una puntuación de riesgo sencilla para guiar una cirugía más personalizada. Las mujeres con riesgo predicho muy bajo de diseminación a ganglios podrían evitar operaciones axilares mayores —y sus complicaciones a largo plazo—, especialmente en hospitales donde las técnicas más avanzadas son escasas. Aquellas con mayor riesgo podrían seguir recibiendo estadificación y tratamiento completos. Aunque la herramienta aún necesita validación en otros hospitales y países antes de su adopción generalizada, ofrece un paso práctico hacia una atención del cáncer de mama más personalizada y menos dañina en Egipto y en entornos con recursos limitados similares.
Cita: Ismail, H.M., Arafa, M.A., Elsaid, A.A.A. et al. Development and validation of a novel nomogram predicting axillary lymph node metastasis among breast cancer patients in Egypt. Sci Rep 16, 7187 (2026). https://doi.org/10.1038/s41598-026-37354-9
Palabras clave: cirugía del cáncer de mama, metástasis en ganglios linfáticos, nomograma de predicción, manejo axilar, oncología en Egipto