Clear Sky Science · es
Interferón‑λ3 sérico como biomarcador a corto plazo del control de la enfermedad en la enfermedad pulmonar intersticial asociada a dermatomiositis con anticuerpos anti‑MDA5
Por qué esto importa para pacientes y familias
Algunas personas con una rara enfermedad de músculos y piel llamada dermatomiositis desarrollan una inflamación y cicatrización graves en los pulmones. Este problema pulmonar puede empeorar rápidamente y convertirse en una amenaza para la vida, por lo que los médicos necesitan una forma rápida y fiable de saber si el tratamiento inicial está funcionando. Este estudio exploró si una sustancia en la sangre, llamada interferón‑λ3, puede actuar como una luz de advertencia temprana en el salpicadero, ayudando a los médicos a distinguir—en solo un mes—quién mejora y quién sigue en riesgo.
Una enfermedad rara con afectación pulmonar peligrosa
La dermatomiositis es una enfermedad autoinmune: las defensas del cuerpo atacan por error músculos, piel y, a veces, los pulmones. Un subconjunto de pacientes presenta anticuerpos contra una proteína conocida como MDA5 y son especialmente propensos a desarrollar enfermedad pulmonar intersticial, en la que el tejido pulmonar se inflama y se vuelve rígido. Para estos pacientes, las primeras semanas tras el diagnóstico son críticas. Se comienzan rápidamente fármacos inmunosupresores potentes, pero puede ser difícil saber pronto si estos tratamientos están calmando realmente la inflamación pulmonar o si la enfermedad progresa de forma silenciosa.
En busca de una señal sanguínea a corto plazo
Los investigadores se centraron en una molécula llamada interferón‑lambda 3 (IFN‑λ3), parte del sistema de defensa antiviral del organismo que también modula la inflamación en tejidos de barrera como los pulmones. Trabajos previos mostraron que los niveles de IFN‑λ3 son inusualmente elevados en personas con dermatomiositis MDA5‑positiva y que niveles altos al diagnóstico se asocian con peores resultados. En este estudio, el equipo planteó una pregunta nueva: ¿los cambios en IFN‑λ3 durante el primer mes de tratamiento se correlacionan con el control de la enfermedad pulmonar? Para averiguarlo, revisaron retrospectivamente 24 pacientes tratados en varios hospitales a lo largo de más de dos décadas, todos con muestras de sangre conservadas desde el momento del diagnóstico y otra toma aproximadamente un mes tras iniciar la terapia.
Dos caminos: buen control y mal control
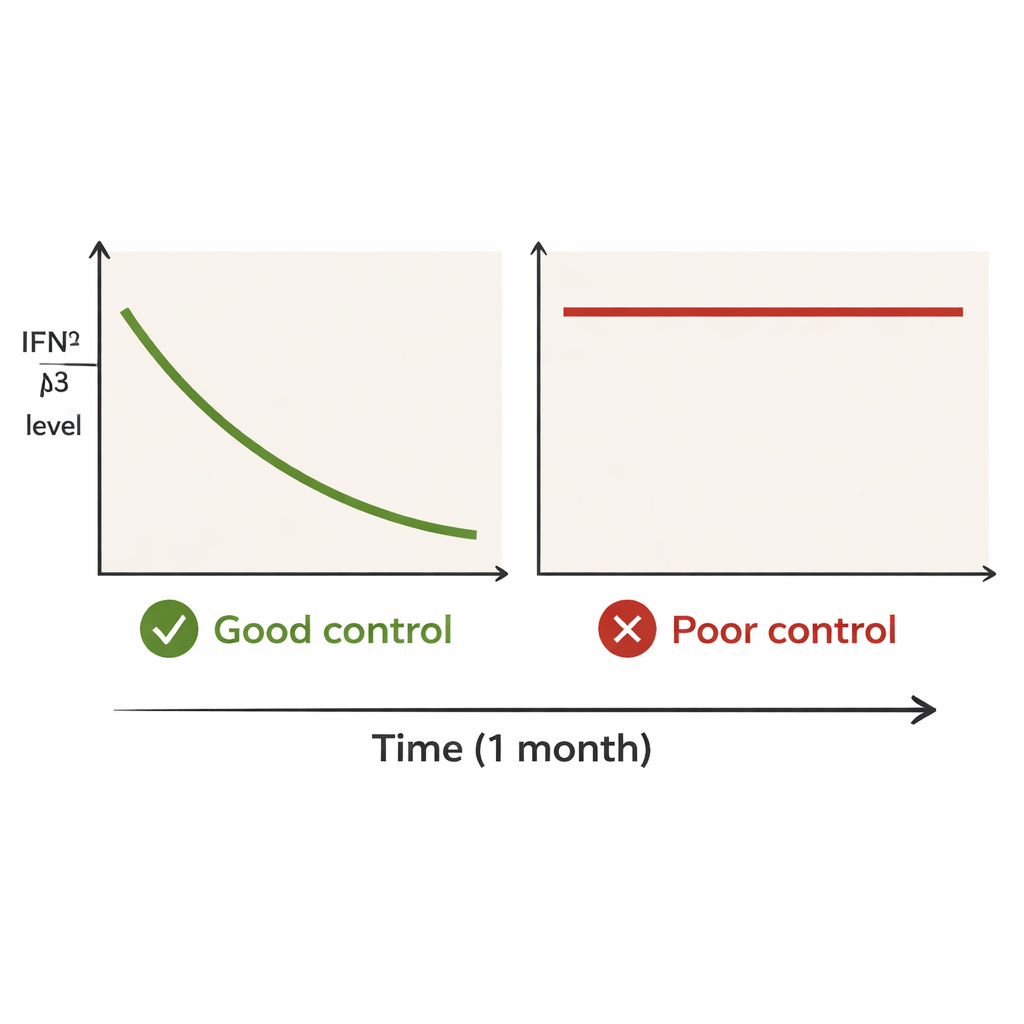
Los pacientes se dividieron en dos grupos según la evolución de su enfermedad pulmonar durante el año siguiente. El grupo de “buen control” incluyó a personas que sobrevivieron y no tuvieron rebrotes pulmonares durante al menos doce meses. El grupo de “mal control” incluyó a quienes o bien fallecieron por empeoramiento pulmonar o tuvieron una clara recaída en el plazo de un año. Al diagnóstico, los niveles de IFN‑λ3 eran por lo general altos en ambos grupos. Pero al mes emergió una separación marcada. En el grupo de buen control, los niveles medianos de IFN‑λ3 cayeron de aproximadamente 95 a 13 unidades, una caída rápida y pronunciada. En el grupo de mal control, los niveles apenas cambiaron, permaneciendo altos—alrededor de 130 a 119. Incluso los pacientes de este grupo que mostraron alguna disminución seguían con niveles claramente elevados después de un mes.
Cómo se compara este marcador con otros
Los médicos ya emplean otras pruebas sanguíneas, como ferritina y KL‑6, para ayudar a estimar la gravedad de este tipo de enfermedad pulmonar. Sin embargo, en este estudio esos marcadores cambiaron muy poco durante el primer mes y no separaron con claridad los dos grupos de resultados. IFN‑λ3 se comportó de forma distinta: descendió rápidamente en los pacientes cuya enfermedad se controló y se mantuvo alta en quienes posteriormente fallecieron o recayeron. Esto sugiere que el nivel absoluto de IFN‑λ3 al mes—qué tan alto o bajo está en ese momento—puede ser más informativo que el mero hecho de que haya subido o bajado ligeramente respecto a la línea de base. Es importante destacar que este patrón se mantuvo pese a que muchos de los pacientes más graves recibieron combinaciones farmacológicas más agresivas.
Qué podría significar esto para la atención
El estudio fue relativamente pequeño y retrospectivo, por lo que sus hallazgos deben confirmarse en estudios prospectivos y de mayor tamaño. Aun así, los resultados apuntan a un uso práctico: medir IFN‑λ3 al diagnóstico y de nuevo alrededor de un mes después podría proporcionar a los médicos una lectura temprana de si el tratamiento actual es suficiente. Si los niveles permanecen altos, eso podría llevar a un seguimiento más estrecho, ajustes en la medicación o la consideración de terapias adicionales antes de que se produzca un daño pulmonar irreversible. Para los pacientes y sus familias, una simple prueba de sangre que refleje el control de la enfermedad a corto plazo podría ofrecer una guía más clara y una mejor oportunidad de prevenir una complicación pulmonar peligrosa.
Cita: Kitahara, Y., Fujisawa, T., Fukada, A. et al. Serum interferon-λ3 as a short-term biomarker of disease control in anti-MDA5-positive dermatomyositis-associated ILD. Sci Rep 16, 6134 (2026). https://doi.org/10.1038/s41598-026-37104-x
Palabras clave: dermatomiositis, enfermedad pulmonar intersticial, biomarcadores, interferón lambda 3, enfermedad pulmonar autoinmune