Clear Sky Science · es
Coste de la enfermedad por Mycoplasma genitalium en Australia: un enfoque basado en la incidencia que incorpora terapia guiada por resistencia
Por qué importa esta infección silenciosa
La mayoría de la gente nunca ha oído hablar de Mycoplasma genitalium, una bacteria minúscula que se transmite por vía sexual y que a menudo no provoca síntomas. Aun así, puede inflamar de forma silenciosa las vías reproductivas, contribuir a la enfermedad inflamatoria pélvica en mujeres y está siendo cada vez más difícil de tratar debido al aumento de la resistencia a los antibióticos. Este estudio plantea una pregunta simple pero importante para Australia: cuando a alguien se le diagnostica esta infección, ¿qué enfoque terapéutico no solo funciona mejor sino que también cuesta menos al sistema de salud?
Un germen silencioso con un impacto creciente
Mycoplasma genitalium es una infección de transmisión sexual que puede infectar la uretra, el cuello uterino y, a veces, el recto. Como con frecuencia las personas no se sienten enfermas, muchas infecciones pasan desapercibidas. A diferencia de otras infecciones de transmisión sexual, no se notifica de forma rutinaria a los sistemas nacionales de vigilancia, por lo que el número real de infecciones en Australia es incierto. Lo que sí se sabe es que la bacteria se relaciona con afecciones dolorosas como la uretritis en hombres y la cervicitis, la enfermedad inflamatoria pélvica y posiblemente el dolor pélvico crónico en mujeres. Estas complicaciones pueden requerir visitas a la clínica, antibióticos y, en ocasiones, hospitalizaciones, lo que conlleva tanto un coste económico como un coste personal.
La resistencia a antibióticos cambia las reglas
Durante años, los médicos solían administrar una dosis única del antibiótico azitromicina para tratar Mycoplasma genitalium. Sin embargo, con el tiempo el germen se ha adaptado. En Australia y gran parte de la región del Pacífico Occidental, más de la mitad de las infecciones ahora presentan cambios genéticos que las hacen resistentes a la azitromicina y a fármacos relacionados. Como resultado, es más probable que las personas sigan infectadas tras el tratamiento estándar, necesiten visitas adicionales y antibióticos más potentes, y puedan continuar transmitiendo la infección a otras personas. Esta tendencia obliga a los clínicos y planificadores sanitarios a sopesar los beneficios de estrategias de tratamiento más nuevas y personalizadas frente a sus costes iniciales añadidos.
Dos caminos de atención: conjeturas frente a tratamiento guiado
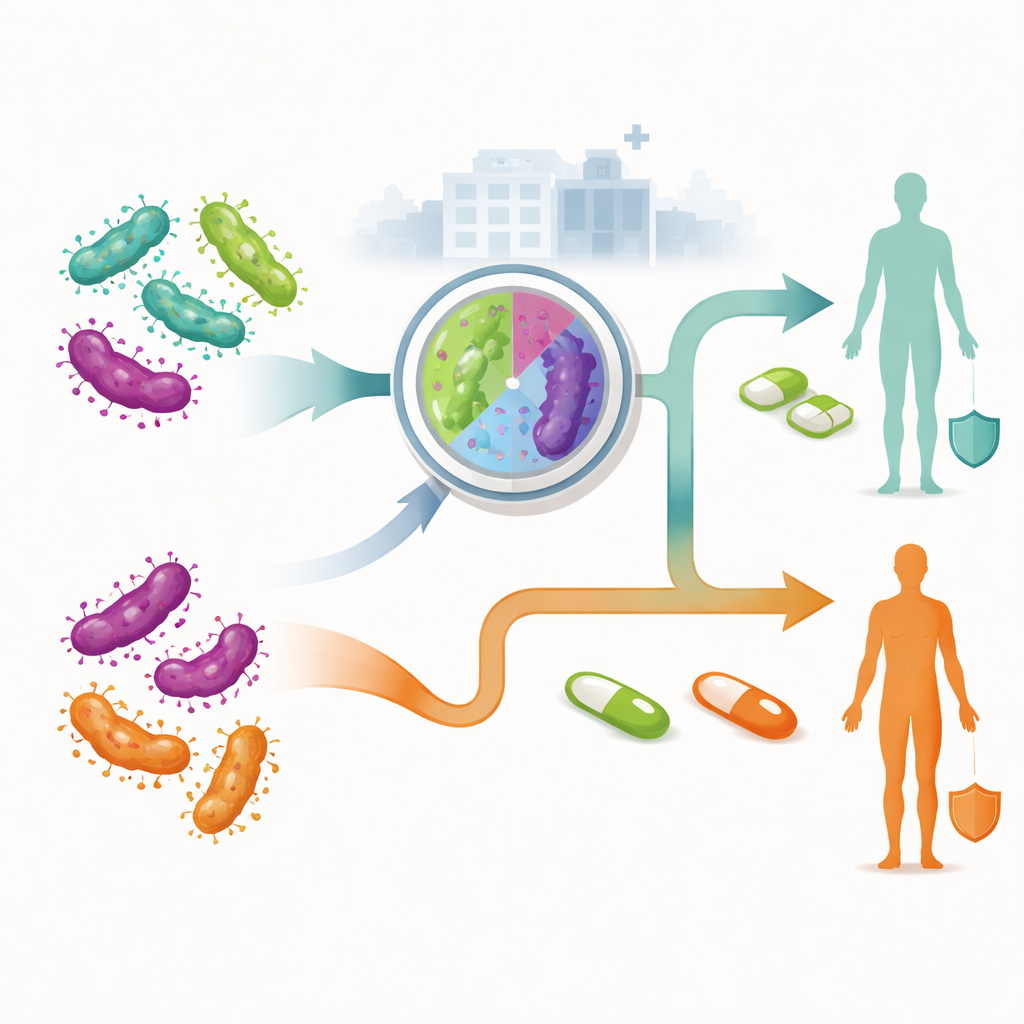
Los investigadores compararon dos estrategias generales para el manejo de infecciones recién diagnosticadas en adultos que acuden a servicios australianos. En el enfoque tradicional, no guiado, todo el mundo recibe el mismo primer curso de antibiótico sin saber si su cepa es resistente. Solo si el tratamiento falla pasan a medicamentos de segunda o tercera línea. En el enfoque guiado por resistencia, una prueba de laboratorio al diagnóstico comprueba si el germen probablemente resistirá los antibióticos macrólidos. Las personas con infecciones susceptibles comienzan con una combinación de fármacos, mientras que quienes tienen infecciones resistentes inician un régimen diferente que evita medicamentos ineficaces. El equipo utilizó un modelo de árbol de decisiones para trazar cada posible trayectoria que podría seguir un paciente, incluyendo si acepta el tratamiento, vuelve para comprobar la cura, necesita terapias adicionales o—entre las mujeres—desarrolla enfermedad inflamatoria pélvica y dolor pélvico crónico.
Contar los dólares detrás de cada decisión
Para estimar el coste de una sola infección desde el diagnóstico hasta la recuperación, el estudio sumó los gastos médicos directos: visitas a la clínica, pruebas de laboratorio, coste de los medicamentos y atención hospitalaria por complicaciones. Los precios se basaron en los aranceles del gobierno australiano, datos de costes hospitalarios y precios de mercado a fecha de 2025. El modelo se ejecutó por separado para tres grupos: mujeres no gestantes, hombres que tienen sexo con hombres y hombres que tienen sexo con mujeres, porque sus tasas de resistencia y de éxito del tratamiento difieren. Los investigadores también analizaron la sensibilidad de sus resultados ante incertidumbres, como la prevalencia de la resistencia, la probabilidad de que las personas regresen para el seguimiento y la frecuencia de las complicaciones.
Menos complicaciones y facturas más bajas
En los tres grupos, la atención guiada por resistencia resultó ser más barata en conjunto, aunque algunos de sus fármacos costaran más por prescripción. Para las mujeres, el coste total esperado por infección fue aproximadamente 34 dólares australianos menor con la terapia guiada que con el enfoque tradicional. Los hombres que tienen sexo con hombres vieron un ahorro de aproximadamente 39 dólares por persona, y los hombres que tienen sexo con mujeres alrededor de 23 dólares. El tratamiento guiado produjo tasas de curación más altas en el primer intento, lo que se tradujo en menos visitas repetidas, menos cursos de antibióticos y—entre las mujeres—menos casos de enfermedad inflamatoria pélvica y dolor pélvico crónico. Las pruebas de sensibilidad mostraron que, si bien ciertos factores, como el precio de los fármacos de primera línea y la prevalencia de la resistencia, influían en la magnitud del ahorro, no invalidaron el resultado principal: la terapia guiada siguió siendo la opción menos costosa.
Qué significa esto para pacientes y servicios sanitarios
En pocas palabras, testar Mycoplasma genitalium para detectar resistencia antes de elegir antibióticos ayuda a los médicos a ajustar el fármaco adecuado al paciente adecuado, erradicando las infecciones con más fiabilidad y, a largo plazo, ahorrando dinero al sistema de salud. En un mundo donde la resistencia a los antibióticos aumenta de forma sostenida, este enfoque también contribuye a frenar la propagación de cepas difíciles de tratar al evitar medicamentos que ya no son eficaces. Para los pacientes, eso se traduce en menos visitas a la clínica, episodios de enfermedad más cortos y una menor probabilidad de complicaciones graves, beneficios que van más allá del balance económico.
Cita: Cheng, Q., Watts, C., Al Adawiyah, R. et al. Cost of illness of Mycoplasma genitalium in Australia: an incidence-based approach incorporating resistance-guided therapy. Sci Rep 16, 8034 (2026). https://doi.org/10.1038/s41598-026-36992-3
Palabras clave: Mycoplasma genitalium, resistencia a antibióticos, infección de transmisión sexual, costes sanitarios, terapia guiada por resistencia