Clear Sky Science · es
Cambios en el volumen y la función del páncreas remanente tras distintos tipos de pancreatectomía: Explorando el potencial regenerativo
Por qué cirujanos y pacientes se preocupan por un páncreas “remanente”
Cuando se extirpa quirúrgicamente una parte del páncreas —para tratar cáncer, quistes o inflamación severa— los pacientes suelen preguntarse qué ocurre con la porción que queda. ¿Vuelve a crecer, se encoge o se adapta de alguna manera? Y, lo más importante, ¿cómo influye esto en el riesgo de desarrollar diabetes más adelante? Este estudio siguió a personas durante dos años tras dos operaciones pancreáticas comunes para ver cómo cambiaba el tamaño del páncreas remanente y hasta qué punto continuaba produciendo insulina, la hormona que mantiene el azúcar en sangre bajo control.
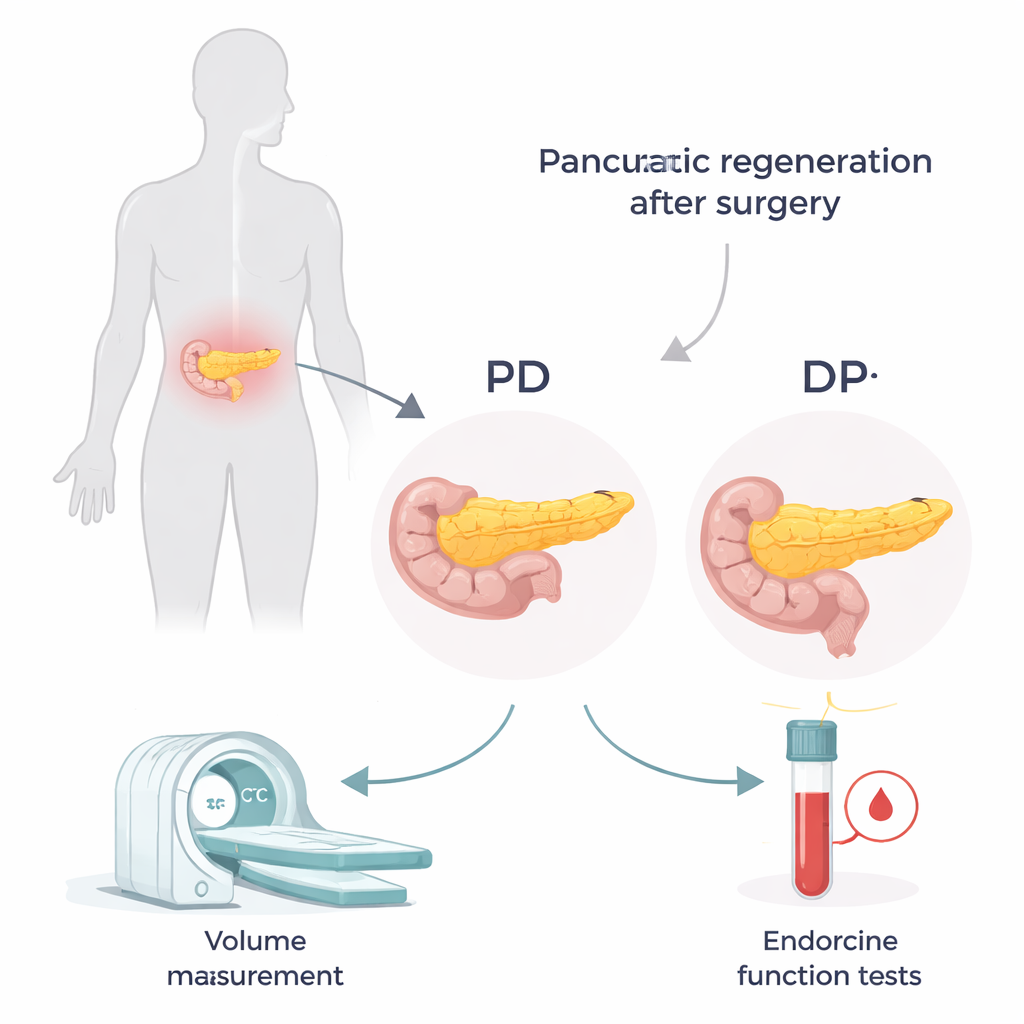
Dos operaciones diferentes, dos remanentes distintos
El páncreas está situado en lo profundo del abdomen y se extiende de derecha a izquierda. Los cirujanos eligen entre dos operaciones principales según la localización de la enfermedad. En una pancreatoduodenectomía (PD, a menudo llamada procedimiento de Whipple) se extirpa la porción derecha, la “cabeza”, dejando el “cuerpo y cola” centrales e izquierdos. En una pancreatectomía distal (DP) se quita la porción izquierda, la “cola”, dejando principalmente la cabeza. La cabeza y la cola no son idénticas: la cola contiene más islotes, esos pequeños racimos de células que producen insulina. Eso significa que perder la cola puede tener un mayor impacto en el control glucémico, incluso si la cantidad total de páncreas extirpada parece similar.
Midiendo tamaño y potencia hormonal a lo largo del tiempo
Para seguir cómo se adaptó el páncreas tras la cirugía, los investigadores revisaron los registros de 135 pacientes tratados en un único hospital entre 2009 y 2017. Utilizaron TC con contraste para medir el volumen de todo el páncreas antes de la cirugía y de la porción remanente a los 3 meses, 1 año y 2 años después. En las mismas visitas controlaron análisis de sangre relacionados con el metabolismo de la glucosa, incluido el péptido C, un marcador de cuánto insulina produce el organismo. Combinando el péptido C con los niveles de glucosa en un índice sencillo, pudieron estimar cuán eficientemente funcionaba el tejido pancreático restante.
Cuando más grande no equivale a mejor
Las dos cirugías produjeron patrones muy distintos de crecimiento y atrofia. Tras la pancreatectomía distal, la región remanente de la cabeza a menudo aumentó de tamaño con el tiempo: en promedio, su volumen subió hasta alrededor del 110% de su tamaño inmediato posoperatorio a los dos años, y casi tres cuartas partes de estos pacientes mostraron hipertrofia clara, o agrandamiento. Tras la pancreatoduodenectomía ocurrió lo contrario: el cuerpo y la cola remanentes se fueron atrofiando gradualmente hasta aproximadamente dos tercios de su tamaño inicial, y el verdadero agrandamiento fue raro. La dilatación del conducto pancreático principal —un signo de que la conexión de drenaje podría estar estrechada— se asoció con mayor atrofia en pacientes sometidos a PD. Sin embargo, a pesar de conservar más tejido en conjunto, los pacientes con DP tuvieron peores resultados metabólicos: alrededor de un tercio de los pacientes previamente no diabéticos desarrollaron diabetes nueva, y ninguno de los diabéticos previos entró en remisión.
La fuerza oculta de las células productoras de insulina remanentes
Al analizar más de cerca la producción hormonal se vio por qué el tamaño por sí solo no contaba toda la historia. En ambos grupos, la producción de insulina descendió a los tres meses pero luego se recuperó parcialmente. Cuando los investigadores ajustaron la producción de insulina por la cantidad de páncreas que quedaba, descubrieron que el páncreas tras la PD se volvió sorprendentemente eficiente: cada unidad de tejido produjo más insulina con el tiempo. En contraste, los pacientes que perdieron la cola rica en islotes en la DP tendieron a tener una recuperación endocrina más débil, aun cuando su páncreas remanente era más voluminoso e incluso a veces aumentó de tamaño. Esto respalda estudios anatómicos que muestran que la cola contiene aproximadamente el doble de células productoras de insulina que la cabeza, y sugiere que las células supervivientes pueden “trabajar más” para compensar cuando es necesario.
Implicaciones para la cirugía y la salud a largo plazo
Para pacientes y cirujanos, estos hallazgos subrayan que lo que importa no es solo cuánto páncreas se preserva, sino qué parte se conserva. Extirpar la cola distal, rica en islotes, conlleva un mayor riesgo de diabetes que extirpar la cabeza, incluso cuando se salva más tejido total. El estrechamiento del conducto pancreático tras un procedimiento de Whipple puede dañar aún más el remanente al causar cicatrización y atrofia. Los autores concluyen que las intervenciones para tumores benignos o de bajo riesgo deberían planificarse para preservar la mayor cantidad posible de células productoras de insulina —a veces favoreciendo procedimientos que preserven la cola— para que los pacientes tengan la mejor oportunidad de mantener una glucemia saludable en los años posteriores a la cirugía.
Cita: Lu, WH., Tsai, HM., Liao, TK. et al. Volume and functional changes of remnant pancreas after different types of pancreatectomy: Exploring the regenerative potential. Sci Rep 16, 6947 (2026). https://doi.org/10.1038/s41598-026-36886-4
Palabras clave: pancreatectomía, regeneración pancreática, diabetes pancreatogénica, función endocrina, pancreatoduodenectomía vs pancreatectomía distal