Clear Sky Science · es
El isómero de glicosilación de la proteína Mac-2 en suero para predecir la aparición de carcinoma hepatocelular entre pacientes con curación de VHC inducida por antivirales de acción directa
Por qué esta investigación te importa
Los medicamentos modernos pueden ahora curar la infección por el virus de la hepatitis C (VHC) en la mayoría de las personas, pero algunos ex pacientes siguen desarrollando cáncer de hígado años después. Los médicos necesitan mejores formas de identificar quiénes permanecen en alto riesgo para poder vigilar a esas personas con mayor atención. Este estudio probó si un marcador en sangre llamado isómero de glicosilación de la proteína Mac‑2 (M2BPGi) puede ayudar a predecir la probabilidad de desarrollar carcinoma hepatocelular, la forma más común de cáncer de hígado, tras una curación exitosa de la hepatitis C.
Un riesgo de cáncer persistente después de la curación
La hepatitis C afecta a decenas de millones de personas en todo el mundo y puede cicatrizar el hígado de forma silenciosa durante muchos años. Los nuevos fármacos antivirales de acción directa (AAD) curan la infección en más del 95% de los pacientes tratados, reduciendo en gran medida el daño hepático. Sin embargo, incluso después de que el virus desaparece, las personas con cicatrización avanzada previa pueden desarrollar cáncer de hígado. Las herramientas de cribado actuales, como las ecografías y las pruebas de alfafetoproteína en sangre, no detectan una fracción sustancial de los cánceres tempranos. Esto crea una necesidad urgente de pruebas sanguíneas sencillas que permitan clasificar a los pacientes en grupos de bajo y alto riesgo y guiar la intensidad con la que debe vigilarse a cada persona.
Una señal sanguínea de daño hepático
M2BPGi es una forma modificada de una proteína de origen natural que aumenta cuando el hígado está inflamado y cicatrizado. A diferencia de una biopsia, puede medirse a partir de una muestra de sangre de rutina. Estudios previos en Japón sugirieron que niveles más altos de M2BPGi se asocian con cáncer de hígado en personas con hepatitis C, pero no estaba claro si los mismos puntos de corte funcionarían en otras poblaciones y en pacientes tratados con los modernos AAD. Para responder a esto, los investigadores en Taiwán siguieron a 704 adultos con hepatitis C crónica tratados con AAD que lograron eliminar el virus. A todos se les midió M2BPGi justo antes del tratamiento y de nuevo 12 semanas después de finalizar la terapia, el punto temporal estándar para confirmar la curación.
Seguimiento de los pacientes a largo plazo
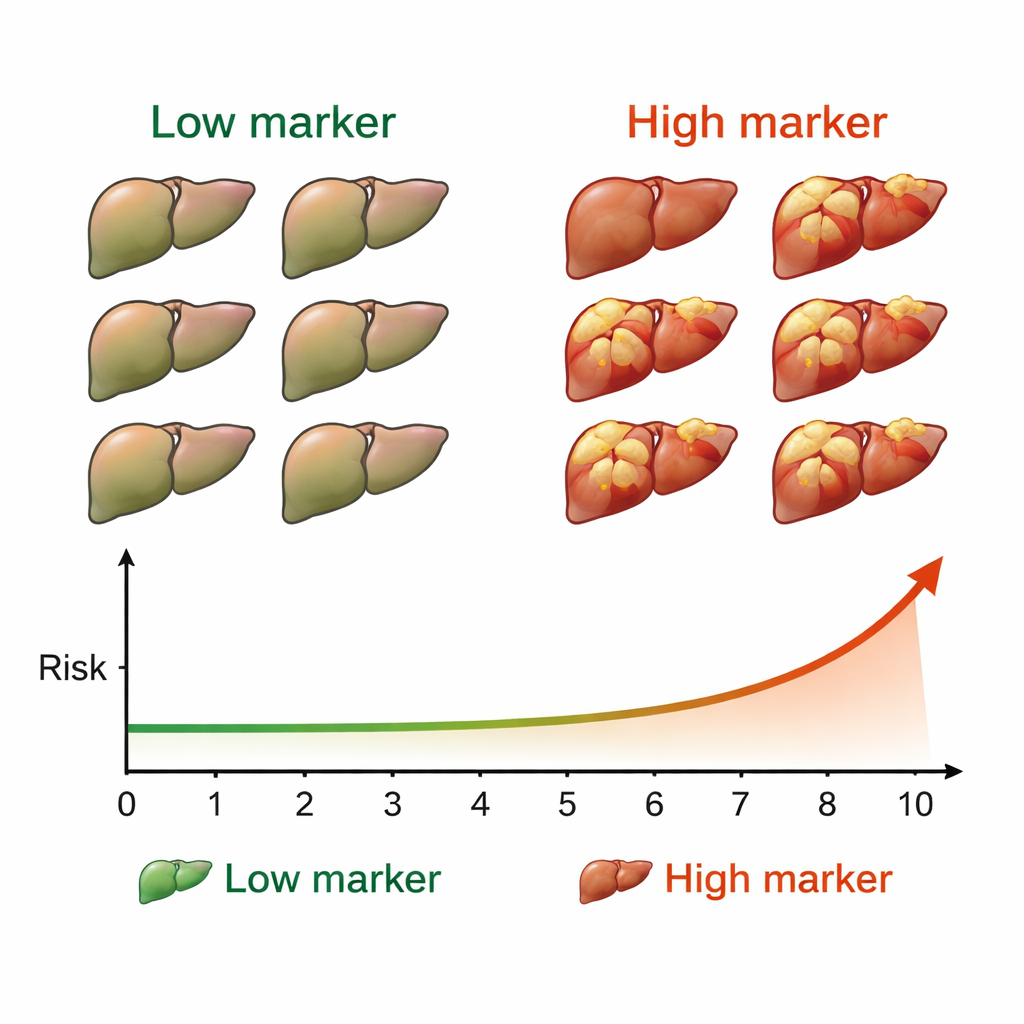
Tras la curación, los pacientes fueron revisados cada seis meses con ecografía y pruebas sanguíneas estándar para buscar nuevos tumores hepáticos. Durante una mediana de cuatro años y medio de seguimiento, 50 personas—aproximadamente el 7% del grupo—desarrollaron cáncer de hígado. Cuando el equipo comparó los resultados oncológicos con los niveles de M2BPGi, emergió un patrón claro. Los pacientes cuyo M2BPGi era al menos 4,0 unidades antes del tratamiento tuvieron muchos más cánceres que los que estaban por debajo de ese nivel. La diferencia fue llamativa: su tasa acumulada de cáncer a 10 años se acercó al 53%, frente a tasas mucho más bajas en el grupo con marcador bajo. Un segundo umbral, 2,0 unidades medido después de la curación, también separó a los pacientes en grupos de alto y bajo riesgo durante la década siguiente.
Patrones de riesgo a lo largo del tiempo
Los investigadores combinaron entonces ambos puntos temporales para ver cómo se relacionaban los cambios en el marcador con el riesgo. Dividieron a los pacientes en cuatro categorías según si el M2BPGi estaba por encima o por debajo de 4,0 antes del tratamiento y por encima o por debajo de 2,0 después de la curación. Las personas cuyos niveles fueron bajos en ambos momentos tuvieron el riesgo más bajo. Aquellos cuyos niveles fueron altos tanto antes como después del tratamiento tuvieron con diferencia la mayor probabilidad de desarrollar cáncer de hígado. Los pacientes que pasaron de alto a bajo, o de bajo a alto, quedaron en una posición intermedia. Incluso después de tener en cuenta la edad, el sexo, medidas ecográficas de rigidez hepática, pruebas de enzimas hepáticas y la alfafetoproteína, M2BPGi siguió siendo un predictor independiente de quién desarrollaría cáncer más adelante.
Qué significa esto para pacientes y médicos
Para los pacientes curados de la hepatitis C, estos hallazgos sugieren que una simple prueba de sangre podría ayudar a clarificar cuánto deben preocuparse ellos y sus médicos por el cáncer hepático futuro. Niveles altos de M2BPGi—especialmente si se mantienen altos antes y después del tratamiento—indican que el hígado sigue en riesgo considerable y que es esencial una vigilancia oncológica estrecha y a largo plazo. Por el contrario, niveles consistentemente bajos pueden tranquilizar a algunos pacientes sobre que su riesgo es comparativamente pequeño, aunque sigue siendo recomendable realizar controles regulares. En términos sencillos, M2BPGi actúa como una luz de advertencia temprana para el cáncer de hígado después de la curación de la hepatitis C, ofreciendo una forma práctica de dirigir la vigilancia más intensiva hacia quienes más la necesitan.
Cita: Chang, YP., Chen, YC., Su, TH. et al. Serum Mac-2 binding protein glycosylation isomer in predicting hepatocellular carcinoma occurrence among patients with direct-acting antiviral-induced HCV cure. Sci Rep 16, 5757 (2026). https://doi.org/10.1038/s41598-026-36809-3
Palabras clave: hepatitis C, cáncer de hígado, biomarcador sanguíneo, predicción de riesgo, M2BPGi