Clear Sky Science · es
Relevancia clínica de la genotipificación parcial del VPH en el cribado del cáncer de cuello uterino
Por qué importa para la salud de las mujeres
El cáncer de cuello uterino es uno de los cánceres más prevenibles, y aun así miles de mujeres en todo el mundo reciben este diagnóstico cada año. El cribado moderno se apoya cada vez más en pruebas del virus del papiloma humano (VPH), el agente causal de casi todos los cánceres cervicales. Este estudio finlandés plantea una cuestión práctica con consecuencias reales: si los médicos buscan no solo la presencia de VPH en general, sino específicamente sus tipos de mayor riesgo —VPH16 y VPH18—, ¿pueden decidir mejor qué mujeres necesitan un seguimiento más estrecho y cuáles pueden evitar pruebas adicionales de forma segura?
Una mirada más detallada a los tipos de VPH
El VPH no es un solo virus, sino una gran familia de tipos relacionados. Un pequeño grupo, denominado VPH de alto riesgo, está vinculado al cáncer de cuello uterino. Incluso dentro de este grupo de alto riesgo, algunos tipos son más peligrosos que otros. VPH16 y VPH18 son conocidos mundialmente como los principales culpables. El programa nacional de cribado de Finlandia utiliza la prueba del VPH desde 2012, pero hasta ahora ha tratado todos los tipos de alto riesgo por igual al gestionar a las pacientes. Los autores estudiaron si separar VPH16 y VPH18 de los demás tipos de alto riesgo podría afinar las estimaciones de riesgo y mejorar la manera de decidir el cribado adicional tras una prueba positiva.
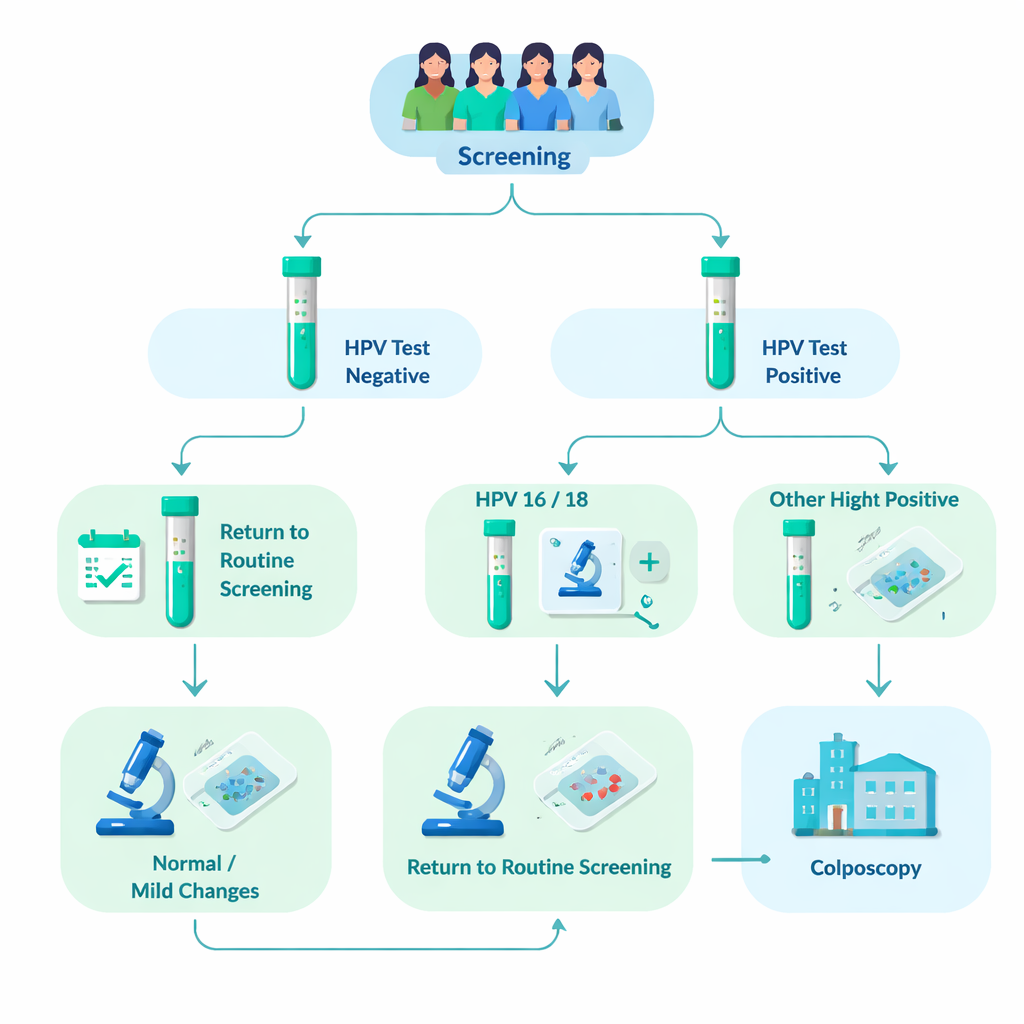
Seguimiento de más de 76.000 mujeres cribadas
El equipo de investigación analizó datos de 76.482 mujeres que asistieron al cribado organizado de cuello uterino en Tampere y municipios cercanos entre 2012 y 2023. Aproximadamente el 8% (6.031 mujeres) dio positivo para VPH de alto riesgo. Todas estas mujeres tuvieron además un examen microscópico de sus células cervicales (citología). Aquellas cuyas muestras ya mostraban anomalías claras fueron enviadas directamente a una exploración más detallada llamada colposcopia, donde podían tomarse pequeñas muestras de tejido (biopsias). Las mujeres cuyas muestras celulares parecían normales o solo ligeramente anormales fueron citadas para volver a los 12–24 meses y repetir la prueba de VPH. Si el VPH persistía, también se remitían a colposcopia. Este diseño del mundo real permitió a los investigadores ver con qué frecuencia aparecían cambios tisulares graves en cada grupo de genotipo de VPH a lo largo de varios años.
El riesgo no es el mismo para todos los VPH de alto riesgo
Cuando el equipo comparó los resultados, VPH16 destacó claramente. Entre las mujeres que dieron positivo para VPH, se encontraron cambios tisulares graves —conocidos como lesiones de alto grado o peores— en aproximadamente el 37% de las portadoras de VPH16, el 26% de las de VPH18 y solo alrededor del 20% de las mujeres con otros tipos de alto riesgo. El riesgo fue especialmente alto en mujeres con VPH16 junto con otro tipo de alto riesgo. Las mujeres más jóvenes (entre 30 y 40 años) presentaron más hallazgos de alto grado que las mayores, y VPH16 y VPH18 fueron más comunes en estos grupos de edad más jóvenes. Es importante destacar que, incluso cuando la citología inicial parecía normal, las mujeres con VPH16 o VPH18 seguían teniendo muchas más probabilidades de tener una enfermedad de alto grado oculta que las mujeres con otros tipos de VPH.
Infecciones persistentes y su significado
El estudio también examinó lo que sucedió con las mujeres con citología leve o normal que volvieron para una prueba de seguimiento. Entre aquellas que inicialmente tenían VPH16, aproximadamente dos tercios aún presentaban la misma infección en la visita de control, una persistencia mayor que la de la mayoría de los otros tipos. La persistencia de VPH16 o VPH18 con frecuencia fue seguida por cambios de alto grado en el cuello uterino. Los investigadores se plantearon entonces una cuestión hipotética: ¿qué pasaría si todas las mujeres con VPH16 o VPH18 y citología leve hubieran sido remitidas directamente a colposcopia desde el principio? Encontraron que esto habría incrementado las derivaciones a colposcopia en aproximadamente un 7%, pero solo habría permitido la detección más temprana de un caso de cáncer invasivo en esta cohorte —lo que sugiere que el mayor beneficio sería simplificar la atención evitando una prueba de repetición adicional más que cambiar drásticamente los resultados de cáncer.

Qué implica esto para los programas de cribado
En conjunto, los hallazgos respaldan el uso de la genotipificación parcial del VPH —separar VPH16 y VPH18 de otros tipos de alto riesgo— en el programa finlandés de cribado del cáncer de cuello uterino. Las mujeres con VPH16 o VPH18 claramente presentan un riesgo mayor y podrían ser remitidas directamente a colposcopia de manera razonable, incluso cuando su citología aparece normal o solo ligeramente anormal, especialmente en los grupos de edad más jóvenes. Esto simplificaría el seguimiento, reduciría el número de pruebas repetidas y concentraría las exploraciones intensivas en quienes tienen mayor riesgo, aceptando un aumento modesto de exploraciones invasivas. A medida que la vacunación contra el VPH siga reduciendo la prevalencia de VPH16 y VPH18 en la población, el estudio también sugiere que el cribado futuro podría necesitar prestar más atención a otros tipos de alto riesgo. Por ahora, sin embargo, la genotipificación dirigida ofrece una vía práctica para hacer el cribado del cáncer de cuello uterino más seguro y eficiente.
Cita: Leino, A., Numminen, E., Kares, S. et al. Clinical relevance of partial HPV genotyping in cervical cancer screening. Sci Rep 16, 7204 (2026). https://doi.org/10.1038/s41598-026-36594-z
Palabras clave: VPH16, cribado del cáncer de cuello uterino, genotipificación del VPH, colposcopia, vacunación contra el VPH