Clear Sky Science · es
Clasificación de la hipermovilidad de la articulación temporomandibular basada en la ATM lateral y en la resonancia magnética que contribuye a un protocolo de tratamiento no quirúrgico
Por qué importa la “sobreflexibilidad” de la articulación mandibular
Mucha gente puede abrir la boca lo suficiente para morder un sándwich alto o bostezar profundamente sin pensarlo. Pero para algunos, la articulación mandibular en el lateral del rostro —la articulación temporomandibular, o ATM— se mueve demasiado y con demasiada libertad. Esto puede provocar chasquidos dolorosos, que la mandíbula quede atascada abierta, o un temor constante de que un gran bostezo termine en urgencias. El estudio resumido aquí buscó ordenar este problema confuso mediante la creación de un método simple, basado en imágenes, para clasificar los distintos tipos de movimiento excesivo de la mandíbula y asociar cada tipo con un plan de tratamiento no quirúrgico.
Convertir síntomas dispersos en etapas claras
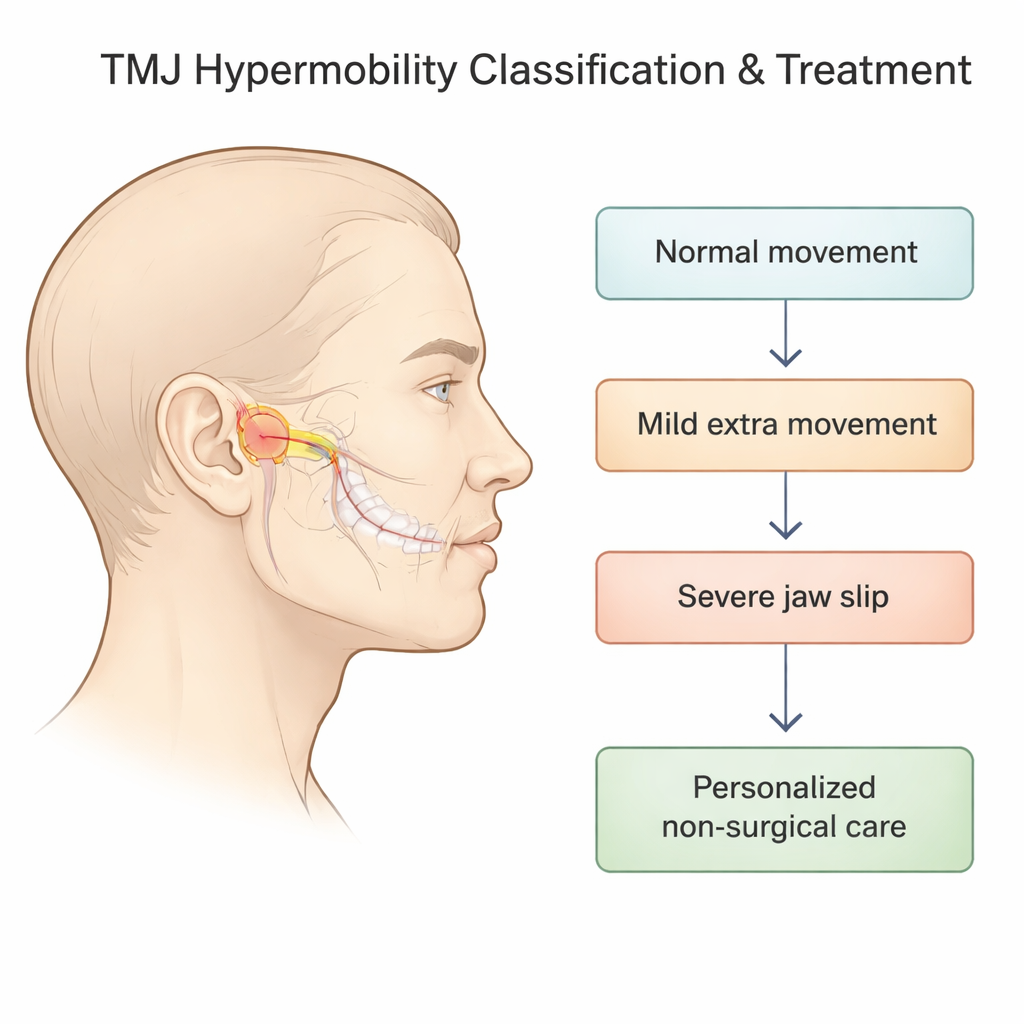
Los investigadores se centraron en la “hipermovilidad” de la ATM: situaciones en las que la parte móvil de la articulación (el cóndilo) se desliza demasiado hacia delante fuera de su cavidad y puede arrastrar o perder el disco amortiguador que se sitúa entre los huesos. Los sistemas anteriores trataron de describir esto solo con radiografías, pero dejaban fuera lo que ocurría con el disco y no siempre reflejaban cómo se sentía y funcionaba la mandíbula. En este proyecto, el equipo combinó radiografías laterales de la articulación con exploraciones por resonancia magnética, que pueden mostrar el disco y los tejidos blandos circundantes con detalle, para construir una clasificación de cinco etapas que va desde el movimiento normal hasta la luxación severa que no se corrige por sí sola.
Del movimiento normal al “deslizamiento” y bloqueo de la mandíbula
En el nuevo sistema, la Etapa 0 representa la apertura normal: el hueso mandibular termina directamente bajo la cresta ósea delante de la oreja, y el disco se sitúa de forma ordenada entre el hueso y la cavidad. Las Etapas 1 y 2 describen deslizamientos mandibulares “auto‑reductores”, donde el cóndilo se coloca por delante de la cresta pero aún puede volver por sí solo; dentro de cada una de estas, el disco puede ser normal, deslizarse brevemente hacia delante y volver a su sitio con un chasquido, o permanecer desplazado. La Etapa 3 abarca eventos más graves en los que la mandíbula queda atascada abierta y no regresa por sí misma, mientras que la Etapa 4 captura un patrón en el que el disco se desplaza hacia atrás durante la apertura. Esta visión más detallada importa porque el emparejamiento preciso entre la posición ósea y el comportamiento del disco ayuda a predecir síntomas como chasquidos, dolor o bloqueo, y sugiere cuán agresivamente debe estabilizarse la articulación.
Probar un plan de tratamiento escalonado con aguja
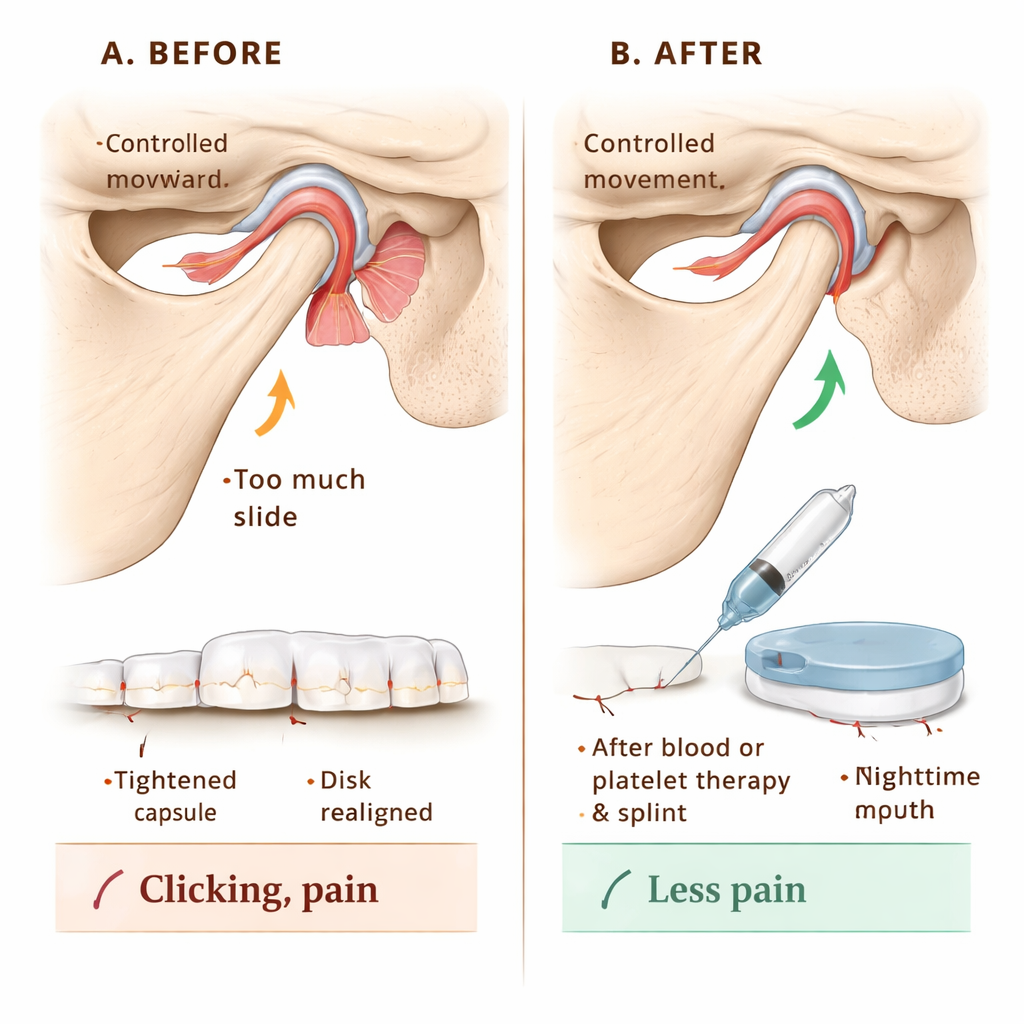
Para ver si esta clasificación podía guiar el tratamiento, el equipo siguió a 144 pacientes con hipermovilidad de la ATM. Todos recibieron educación sobre cómo proteger la articulación —por ejemplo, evitar bostezos extremos y deportes de contacto. El tratamiento principal consistió en lavar el espacio articular con líquido (artrocentesis) y luego inyectar sangre del propio paciente o una fracción concentrada, rica en factores de crecimiento, denominada fibrina rica en plaquetas inyectable (I‑PRF). Estas inyecciones están diseñadas para provocar una ligera cicatrización y refuerzo alrededor de la cápsula articular, limitando cuánto puede deslizarse la mandíbula hacia delante. Para pacientes cuyos superficies articulares mostraban también desgaste, se prefirió I‑PRF para apoyar la curación tisular; otros recibieron inyecciones de sangre simples. En las etapas en las que el disco estaba fuera de su lugar, los pacientes también usaron una férula nocturna personalizada durante un año, ajustada en grosor para recolocar suavemente la mandíbula y fomentar una relación disco‑hueso más saludable. La inmovilización mandibular a corto plazo con vendajes, tornillos o aparatos durante dos semanas ayudó a que los tejidos inyectados cicatrizaran sin estirarse en exceso.
Medir dolor, movimiento y ruidos
Durante 12 meses, los investigadores controlaron tres resultados prácticos: cuánto de amplio podían abrir voluntariamente la boca los pacientes, cuánto dolor sentían en una escala de 0–10 y si estaban presentes ruidos articulares como chasquidos o estallidos. Antes del tratamiento, muchos pacientes podían abrir la boca extremadamente (un signo de movimiento excesivo más que de salud) y reportaban puntajes de dolor altos alrededor de 8 sobre 10, con ruidos articulares en todos los casos. Tras el tratamiento, la apertura media se redujo a un rango más normal, los puntajes de dolor cayeron a cero a los seis meses y se mantuvieron así, y los ruidos articulares desaparecieron en todos los pacientes desde el control del primer mes en adelante. Tanto las inyecciones de sangre como I‑PRF funcionaron bien; la sangre sola rindió ligeramente mejor que I‑PRF en limitar la apertura excesiva de la mandíbula, mientras que el alivio del dolor a largo plazo resultó similar entre ambos métodos.
Qué significa esto para las personas con problemas mandibulares
Para pacientes y clínicos, este trabajo ofrece una hoja de ruta más clara. En lugar de tratar cada mandíbula ruidosa o inestable de la misma manera, los médicos pueden usar imágenes simples para asignar una etapa que capture tanto cuánto se desplaza el hueso mandibular como qué hace el disco amortiguador. Esa etapa apunta entonces a un plan no quirúrgico a medida que combina educación, inmovilización breve, inyecciones articulares dirigidas y, cuando es necesario, una férula diseñada cuidadosamente. Los resultados de este estudio sugieren que tal enfoque puede reducir de forma fiable el dolor, silenciar los chasquidos molestos y contener el movimiento mandibular excesivo sin recurrir a cirugías que alteren el hueso en la mayoría de los casos.
Cita: Hegab, A.F., Shuman, M., Al Hameed, H.A. et al. Classification of temporomandibular joint hypermobility based on lateral TMJ, and magnetic resonance imaging contributing to a nonsurgical treatment protocol. Sci Rep 16, 6345 (2026). https://doi.org/10.1038/s41598-026-36461-x
Palabras clave: articulación mandibular, hipermovilidad TMJ, resonancia magnética, tratamiento no quirúrgico, inyección de sangre