Clear Sky Science · es
Características basales asociadas con la mortalidad entre niños que viven con VIH al iniciar TAR en una clínica rural de distrito en Mozambique
Por qué este estudio importa para la salud infantil
El tratamiento del VIH ha transformado una infección antaño letal en una condición manejable para muchos adultos, pero los niños —especialmente en entornos rurales y de bajos ingresos— siguen muriendo a tasas preocupantes. Este estudio, realizado en un hospital de distrito rural del sur de Mozambique, siguió a más de 1.300 niños con VIH que iniciaron terapia antirretroviral (TAR) entre 2002 y 2019. Al preguntar quiénes sobrevivieron y quiénes no, los investigadores identificaron qué niños corren mayor riesgo y qué se puede cambiar en las clínicas y en los sistemas de salud para darles una mejor oportunidad de vida.
Vida y muerte en una clínica rural de VIH
En el Hospital Carmelo de Chókwè, un centro de referencia que atiende a una población mayoritariamente rural, 1.341 niños menores de 15 años comenzaron tratamiento contra el VIH durante un periodo de 17 años. En conjunto aportaron más de 6.700 “años‑niño” de observación —tiempo durante el cual se registraron su progreso, retrocesos y desenlaces en un sistema de historia clínica electrónica. En general, alrededor del 14% de estos niños murieron mientras estaban en tratamiento, lo que equivale a 2,8 muertes por cada 100 años‑niño, una tasa similar a la de otros escenarios africanos pero aún inaceptable. La mayoría inició la atención como ambulatorios y nunca había recibido fármacos antirretrovirales; sin embargo, muchos ya mostraban signos de infección avanzada al llegar. 
Los niños más pequeños enfrentan la subida más empinada
La edad emergió como uno de los predictores más fuertes de supervivencia. Los niños de dos años o menos en el momento de iniciar el tratamiento tenían más del doble de probabilidad de morir que quienes comenzaron la terapia en la adolescencia temprana. Los niños pequeños tienen sistemas inmunitarios menos maduros y son más vulnerables a infecciones graves y a la desnutrición. Los hallazgos del estudio respaldan un patrón más amplio observado en África: los retrasos en el diagnóstico del VIH en lactantes, combinados con el acceso limitado a buena nutrición y medicamentos preventivos, crean una ventana peligrosa de tiempo en la que incluso la TAR que salva vidas puede llegar demasiado tarde para revertir por completo el daño.
Cuando el diagnóstico tardío se encuentra con enfermedad grave
Más allá de la edad, la gravedad de la enfermedad en el momento de iniciar el tratamiento fue crucial. Los niños que comenzaron la TAR estando lo bastante graves como para requerir hospitalización tuvieron casi el doble de riesgo de muerte en comparación con quienes estaban lo bastante bien para ser atendidos como ambulatorios. De igual modo, aquellos que ya se encontraban en las etapas más avanzadas de la enfermedad por VIH, o que presentaban recuentos de CD4 muy bajos —un marcador de un sistema inmunitario muy deteriorado—, tuvieron varias veces más probabilidades de morir. Muchos de estos niños también luchaban contra la tuberculosis (TB). Si necesitaron tratamiento para TB dentro de los tres meses posteriores al inicio de los antirretrovirales, su riesgo de muerte se duplicó casi, reflejando tanto el impacto directo de la TB como las complicaciones que pueden ocurrir cuando un sistema inmunitario que se está recuperando reacciona de forma intensa a infecciones ocultas.
No todos los regímenes terapéuticos son iguales
El tipo de combinación de fármacos antirretrovirales que recibieron los niños también importó. Los regímenes basados en stavudina (D4T), un fármaco antiguo ahora en gran medida retirado, se asociaron con un riesgo de muerte mucho mayor. En contraste, las combinaciones que incluían inhibidores de la proteasa —fármacos antirretrovirales más modernos y potentes— o zidovudina (ZDV) parecieron proteger a los niños, reduciendo sustancialmente el riesgo de mortalidad en comparación con algunos regímenes basados en tenofovir. Debido a que el estudio abarca muchos años durante los cuales las guías nacionales de tratamiento cambiaron, parte de este patrón refleja mejoras generales en la atención con el tiempo. Aun así, el mensaje es claro: regímenes modernos, más seguros y más potentes son una parte clave para mantener a los niños con vida, especialmente cuando se inician antes de que el VIH haya devastado su sistema inmunitario. 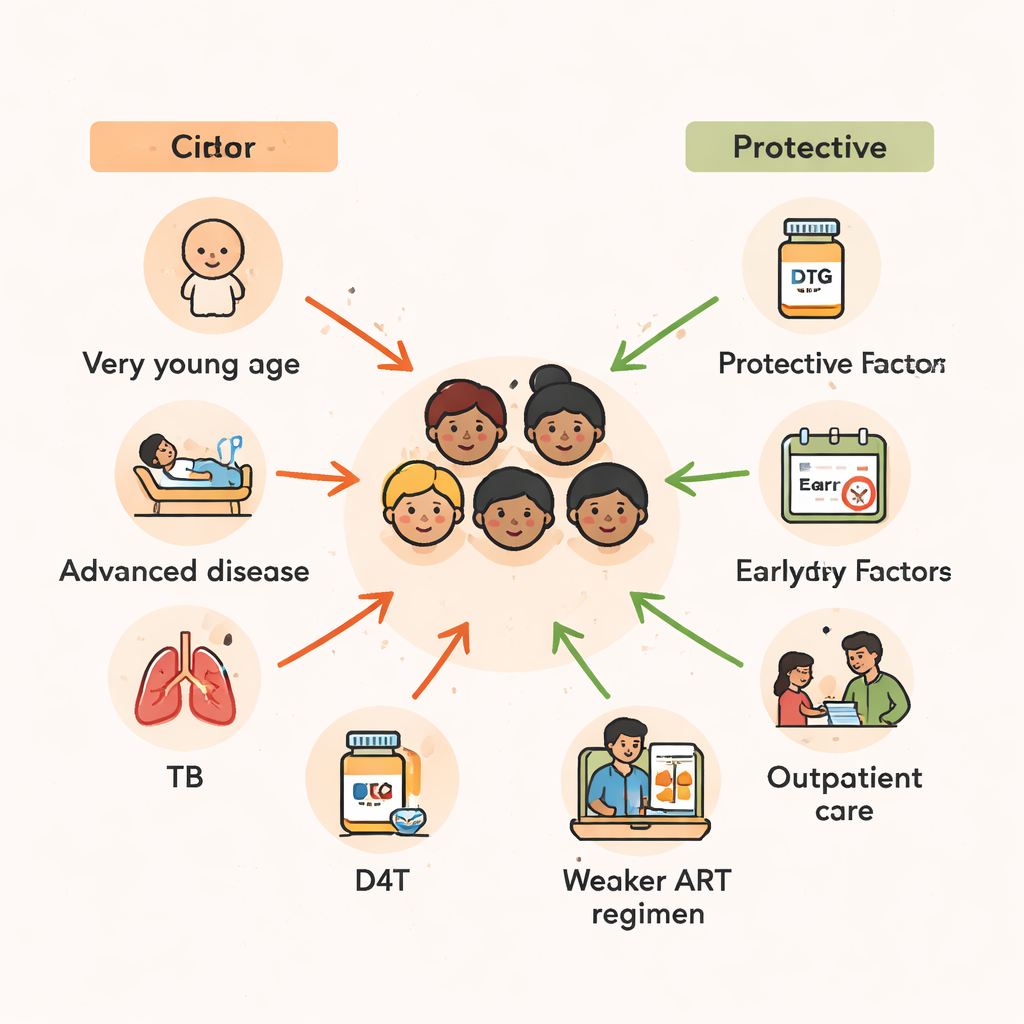
Convertir la evidencia en mejor atención
En términos llanos, el estudio muestra que demasiados niños en las zonas rurales de Mozambique inician el tratamiento contra el VIH de forma tardía —cuando son muy pequeños, ya están muy enfermos o enfrentan simultáneamente VIH y TB— y que este retraso incrementa mucho sus probabilidades de morir. Los autores concluyen que, para salvar más vidas, las clínicas deben diagnosticar el VIH antes, especialmente en lactantes; iniciar el tratamiento antes de que el sistema inmunitario colapse; buscar cuidadosamente infecciones ocultas como la TB; y usar las combinaciones de fármacos más eficaces y adaptadas a los niños disponibles actualmente, como las basadas en inhibidores de la proteasa o dolutegravir. Fortalecer la formación del personal y la atención centrada en la familia en las zonas rurales, sostienen, puede convertir estos conocimientos en práctica cotidiana, ayudando a transformar el VIH de una enfermedad infantil mortal en una condición controlable, sin importar dónde nazca un niño.
Cita: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Palabras clave: VIH pediátrico, terapia antirretroviral, coinfección por tuberculosis, Mozambique, mortalidad infantil