Clear Sky Science · es
Una mayor carga de ganglios linfáticos predice un mayor beneficio de la quimioterapia en adenocarcinoma ductal de páncreas resecado: evidencia de 22.045 pacientes
Por qué importan los ganglios linfáticos tras la cirugía del cáncer de páncreas
Para las personas con cáncer de páncreas, la cirugía seguida de quimioterapia suele ser la mejor esperanza para prolongar la vida. Pero no todos los pacientes responden igual, y muchos quedan demasiado frágiles tras la intervención como para completar meses de tratamiento adicional. Este estudio plantea una pregunta práctica y centrada en el paciente: entre quienes se les ha extirpado el tumor pancreático, ¿quiénes obtendrán más beneficio de someterse a quimioterapia, y puede una medida sencilla del informe de anatomía patológica —el número de ganglios linfáticos cancerosos— orientar esa decisión?
Analizando miles de pacientes del mundo real
Los investigadores se basaron en el amplio registro de cáncer estadounidense Surveillance, Epidemiology, and End Results (SEER) para seguir a 22.045 personas con adenocarcinoma ductal de páncreas, la forma más común y letal de cáncer pancreático. Todos habían sido operados para extirpar el tumor y no presentaban metástasis a distancia en el momento del diagnóstico. Los médicos también registraron cuántos ganglios linfáticos cercanos contenían células cancerosas. Usando el sistema de estadificación vigente, los pacientes se agruparon en tres categorías: N0 (sin ganglios positivos), N1 (1–3 ganglios positivos) y N2 (4 o más ganglios positivos). Aproximadamente tres cuartas partes de los pacientes recibieron quimioterapia después de la cirugía, mientras que el resto solo fue sometido a la intervención.
Cómo la quimioterapia y los ganglios influyen conjuntamente en la supervivencia
Al analizar la supervivencia, dos factores destacaron por encima de los demás: si los pacientes recibieron quimioterapia y cuántos ganglios estaban afectados. No recibir quimioterapia incrementó el riesgo de morir por cáncer de páncreas en aproximadamente un 70 por ciento en comparación con recibirla. La afectación ganglionar empeoró además los resultados de forma graduada: las personas con enfermedad N1 tenían en torno a un 50 por ciento más de riesgo de muerte que las con N0, y las con N2 más del doble de riesgo. Pero la idea clave no fue solo que ambos factores eran importantes, sino que actuaban conjuntamente de forma potente: cuantos más ganglios afectados, mayor parecía ser el beneficio adicional que los pacientes obtenían de la quimioterapia.
Más ganglios afectados, mayor beneficio del tratamiento
Para explorar este patrón, los investigadores examinaron el beneficio de la quimioterapia a lo largo de todo el rango de ganglios positivos. Encontraron que la ventaja de la quimioterapia crecía a medida que aumentaba la carga nodal y luego se estabilizaba una vez que los pacientes alcanzaban cuatro o más ganglios afectados. En términos prácticos, la quimioterapia mejoró la supervivencia específica a tres años por cáncer de aproximadamente un 39 a un 55 por ciento en pacientes N0, de un 18 a un 37 por ciento en pacientes N1, y de un 9 a un 26 por ciento en pacientes N2. De manera llamativa, las personas con enfermedad N1 que recibieron quimioterapia vivieron, en promedio, más que los pacientes sin afectación ganglionar que no la recibieron. Incluso los pacientes con mayor afectación ganglionar (N2) tuvieron mejor pronóstico con quimioterapia que los pacientes no tratados con afectación nodal moderada (N1).
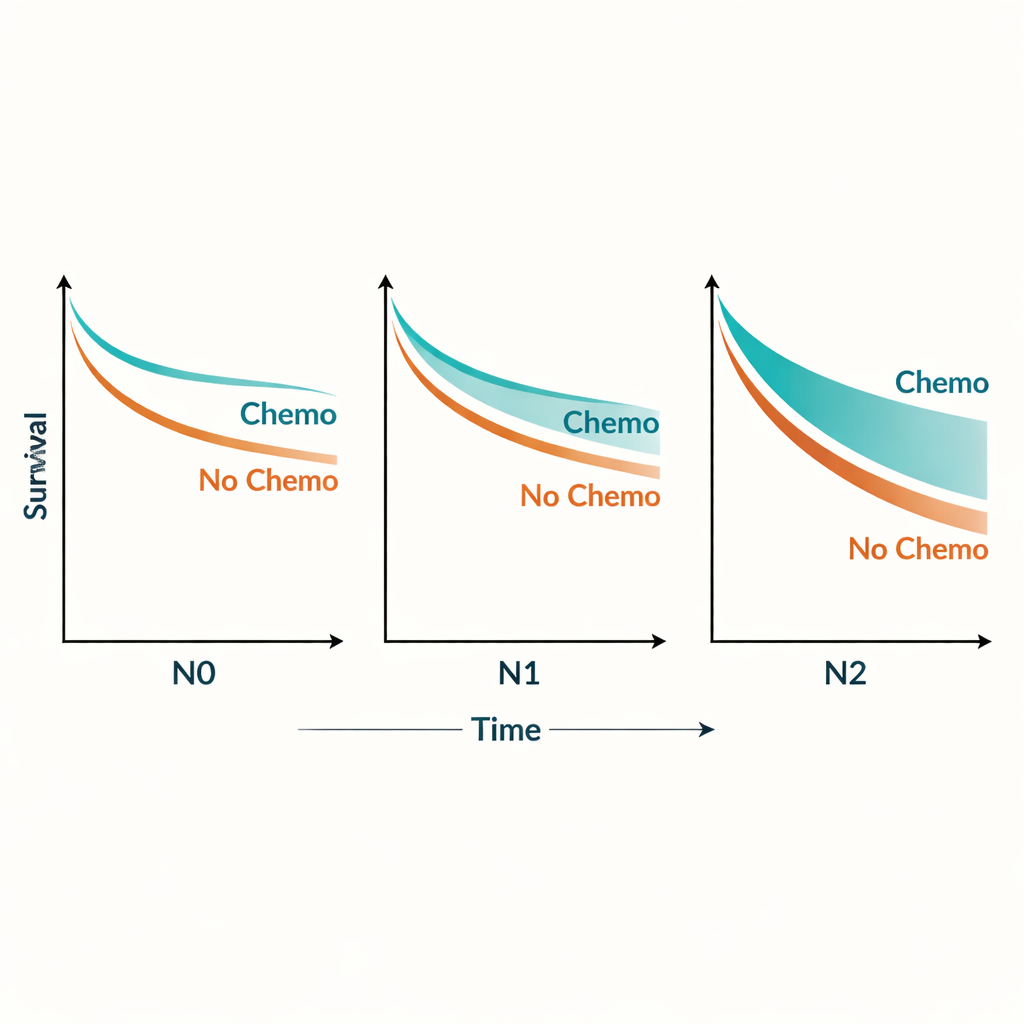
Poniendo el hallazgo a prueba desde todos los ángulos
Puesto que el tratamiento y la supervivencia pueden estar influenciados por muchos otros factores, los investigadores emplearon varias capas de controles estadísticos. Ajustaron por edad, sexo, tamaño y grado del tumor, tipo de cirugía, radioterapia y variables socioeconómicas. Repitieron los análisis teniendo en cuenta las muertes por causas distintas del cáncer, excluyeron a pacientes que recibieron quimioterapia antes de la cirugía y analizaron no solo el número bruto de ganglios positivos sino también la proporción de ganglios afectados. Además comprobaron si los resultados se mantenían por separado en hombres y mujeres y en pacientes a los que se les examinaron más o menos ganglios por el cirujano y el patólogo. A través de todas estas perspectivas alternativas, emergió el mismo patrón: una mayor carga de ganglios linfáticos indicó de forma consistente a los pacientes que obtuvieron un incremento desproporcionado de supervivencia con la quimioterapia.
Qué significa esto para pacientes y médicos
Para alguien que se recupera de la cirugía por cáncer de páncreas, la decisión de seguir con quimioterapia puede ser abrumadora, especialmente cuando las complicaciones o la fatiga dificultan completar el tratamiento. Este estudio sugiere que el número de ganglios linfáticos cancerosos en la muestra quirúrgica podría utilizarse como una guía sencilla y ampliamente disponible sobre cuánto beneficio es probable que aporte la quimioterapia. Los pacientes con enfermedad N1 o N2 —aquellos cuyo cáncer ya ha alcanzado múltiples ganglios cercanos— parecen obtener el mayor beneficio adicional en supervivencia y pueden merecer apoyo adicional para iniciar el tratamiento con prontitud y completarlo. Aunque la quimioterapia sigue siendo beneficiosa incluso para pacientes sin afectación ganglionar, el estado ganglionar emerge aquí no solo como un marcador de agresividad tumoral, sino como una señal de quién puede beneficiarse más de una terapia posquirúrgica intensiva.
Cita: Zhou, J., Dou, X., Wei, W. et al. Higher lymph node burden predicts greater chemotherapy benefit in resected pancreatic ductal adenocarcinoma: evidence from 22,045 patients. Sci Rep 16, 7227 (2026). https://doi.org/10.1038/s41598-026-36035-x
Palabras clave: cáncer de páncreas, ganglios linfáticos, quimioterapia, beneficio de supervivencia, estratificación de riesgo