Clear Sky Science · es
Prevalencia y significado clínico de la terapia médica dirigida por guías en la insuficiencia cardíaca aguda con fracción de eyección reducida o levemente reducida
Por qué importa esto para las personas con problemas del corazón
La insuficiencia cardíaca es una de las principales causas por las que las personas mayores acaban en el hospital, y muchos pacientes se van a casa con una combinación de fármacos destinados a proteger el corazón. Pero en la práctica diaria no todos reciben la combinación completa que recomiendan las guías. Este estudio procedente de hospitales japoneses planteó una pregunta simple pero esencial: entre las personas hospitalizadas por un empeoramiento súbito de la insuficiencia cardíaca, ¿salir del hospital con más de estos fármacos respaldados por las guías se traduce realmente en menos muertes y menos regresos al hospital?
Las personas detrás de los números
La investigación se basó en un gran proyecto llamado registro Kyoto Congestive Heart Failure (KCHF), que sigue a pacientes ingresados por insuficiencia cardíaca aguda en 19 hospitales de Japón. De más de 4.000 personas, el equipo se centró en 2.086 con una función de bombeo cardíaco debilitada (fracción de eyección reducida o levemente reducida) que sobrevivieron y pudieron volver a casa. Los médicos revisaron si a cada paciente se le prescribieron tres tipos principales de fármacos para la insuficiencia cardíaca al alta: medicamentos que relajan los vasos (inhibidores de la ECA o ARA), betabloqueantes que frenan y protegen el corazón, y fármacos que bloquean hormonas conocidos como antagonistas del receptor de mineralocorticoides. Los pacientes se agruparon según cuántos de estos tres tipos de fármacos realmente recibieron: ninguno, uno, dos o los tres.
Quién recibe la combinación completa
Solo alrededor de tres de cada diez pacientes salieron del hospital con las tres clases de fármaco. Los que sí lo hicieron tendían a ser más jóvenes, más a menudo varones, capaces de caminar de forma independiente y con menos enfermedades graves concurrentes como insuficiencia renal o anemia severa. Las personas de 80 años o más, quienes ingresaron por un infarto y las que tenían los riñones muy deteriorados fueron mucho menos propensas a recibir la combinación completa. En resumen, los médicos eran más dispuestos o capaces de prescribir las tres drogas a pacientes que parecían más robustos y con menos complicaciones médicas, y más cautelosos con pacientes frágiles que podrían no tolerar los efectos secundarios.
Qué ocurrió después de que los pacientes volvieron a casa
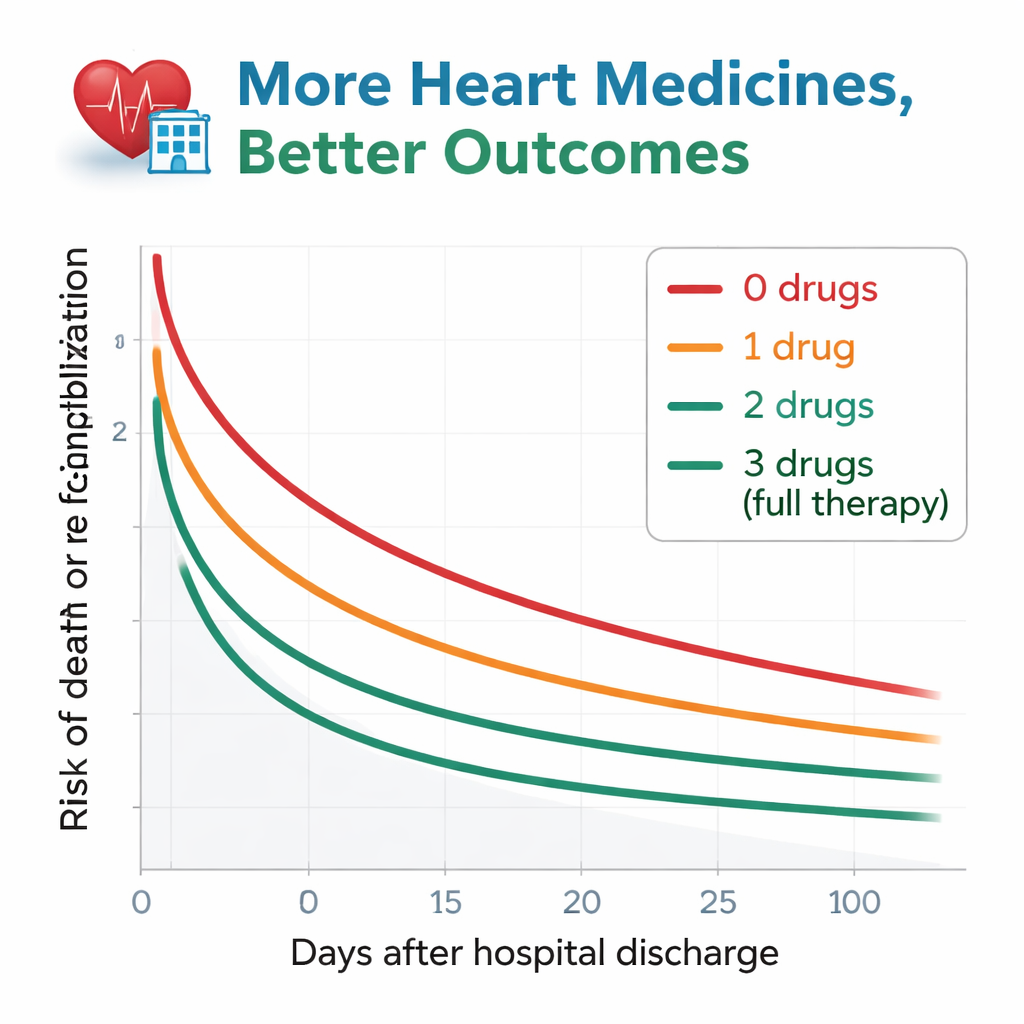
Los investigadores siguieron a los pacientes durante cerca de un año tras el alta, vigilando dos eventos clave: muerte por cualquier causa o reingreso hospitalario por empeoramiento de la insuficiencia cardíaca. El patrón fue llamativo. Entre los que no recibieron ninguno de los fármacos recomendados, más de la mitad murieron o fueron reingresados en el plazo de un año. Ese riesgo disminuyó de forma escalonada a medida que aumentaba el número de tipos de fármacos. Los pacientes dados de alta con las tres drogas tuvieron los mejores resultados, con solo alrededor de una cuarta parte enfrentando muerte o reingreso en el mismo período. Incluso tras ajustar cuidadosamente por edad, función renal, anemia y muchos otros factores de salud, los pacientes con cero o solo uno de los tipos de fármaco seguían presentando un riesgo claramente mayor que los que recibieron las tres. Las personas en tratamiento con dos fármacos quedaron en un punto intermedio y fueron estadísticamente similares al grupo con tratamiento completo.
Por qué algunos pacientes siguen quedándose fuera
El estudio también arroja luz sobre por qué muchos pacientes no reciben la combinación completa recomendada. Algunas razones son médicas: la tensión arterial baja, problemas renales o analíticas anormales pueden hacer que ciertos fármacos sean inseguros. La edad avanzada, la fragilidad y la dificultad para tomar los comprimidos con regularidad también influyen. Los factores sociales y del sistema sanitario importan igualmente, como la confianza de los médicos en estos fármacos, el seguimiento que pueda hacerse tras el alta y las variaciones en la atención entre hospitales. Los autores subrayan que los pacientes que salieron del hospital sin ninguno de los tres tipos de fármaco constituyeron un grupo pequeño pero particularmente vulnerable que puede presentar múltiples barreras para recibir tratamiento.
Qué significa esto para pacientes y familias
Para las personas que viven con insuficiencia cardíaca y sus cuidadores, el mensaje es claro: cuando es seguro hacerlo, estar con más de los medicamentos probados para la insuficiencia cardíaca parece proteger frente a la muerte y a los ingresos hospitalarios repetidos. Este estudio no puede demostrar causalidad, porque los pacientes más graves también eran los menos propensos a recibir el tratamiento completo. Aun así, en más de dos mil casos del mundo real, quienes fueron dados de alta con las tres principales clases de fármaco se comportaron de forma consistente mejor durante el año siguiente. Hablar con médicos y enfermeras sobre qué medicamentos se recomiendan, qué efectos secundarios vigilar y si se pueden añadir fármacos adicionales de forma segura puede ayudar a que más pacientes obtengan los beneficios de supervivencia que las guías clínicas pretenden ofrecer.
Cita: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
Palabras clave: insuficiencia cardíaca, terapia guiada por guías, medicamentos cardíacos, reingreso hospitalario, resultados cardíacos