Clear Sky Science · es
Predicción impulsada por metabolómica del estado mutacional en personas sanas con antecedentes familiares de síndrome hereditario de cáncer de mama y ovario: el estudio HRRmet
Por qué importan las pistas ocultas en la sangre
Mucha gente sabe que el cáncer de mama y de ovario puede darse en familias, a menudo por cambios heredados en genes como BRCA1 y BRCA2. Hoy, las pruebas genéticas pueden revelar quién porta estas mutaciones de riesgo, pero son costosas, no siempre accesibles y algunas personas se muestran reticentes a hacerse un test de ADN. Este estudio plantea una pregunta audaz: ¿podría un simple análisis de sangre que mida pequeñas moléculas producidas por nuestro cuerpo dar indicios de si una persona sana porta mutaciones hereditarias relacionadas con el cáncer, mucho antes de que aparezca cualquier tumor?
Moléculas minúsculas como mensajeras tempranas
Nuestras células producen y degradan constantemente miles de pequeñas sustancias químicas, conocidas como metabolitos, como parte del metabolismo diario. En conjunto, estas sustancias forman una huella “metabolómica” que refleja tanto nuestros genes como nuestro entorno. Los investigadores razonaron que si ciertos genes de reparación del ADN fallan —específicamente los implicados en un proceso llamado reparación por recombinación homóloga, que corrige roturas peligrosas en el ADN— podrían aparecer cambios sutiles en el metabolismo detectables en la sangre. Detectar esos cambios podría ofrecer una nueva forma de identificar a personas que silenciosamente portan variantes dañinas en genes como BRCA1, BRCA2, PALB2, ATM, CHEK2 y RAD51.
Estudiando a familiares sanos en riesgo
El equipo reclutó a 260 voluntarios sanos procedentes de familias con cáncer hereditario de mama y ovario. La mitad de ellos eran portadores conocidos de variantes patogénicas en uno de los genes de reparación del ADN, mientras que la otra mitad eran familiares estrechamente emparejados que no portaban tales variantes. De forma crucial, ninguno de los participantes tenía cáncer, por lo que cualquier diferencia en la química sanguínea estaría ligada al estado genético heredado y no a un tumor. Utilizando una técnica sensible que combina cromatografía líquida con espectrometría de masas de alta resolución, los científicos midieron 285 metabolitos en plasma y sometieron 169 señales de alta calidad a un análisis detallado.
Patrones que separan a portadores de no portadores
Las pruebas estadísticas iniciales mostraron que decenas de metabolitos diferían entre portadores y no portadores en al menos una comparación. Las señales más fuertes procedían a menudo de lípidos, especialmente moléculas relacionadas con las grasas como lisofosfatidilcolinas y derivados de la carnitina, y de ciertos aminoácidos como prolina, tirosina y valina. Estas moléculas ya se conocen por su implicación en la reprogramación energética de las células cancerosas, lo que sugiere que el “terreno” metabólico para comportamientos similares al cáncer puede ser detectable incluso en personas actualmente sanas. Cuando los investigadores construyeron un único modelo amplio usando 31 metabolitos para distinguir a todos los portadores de todos los no portadores, clasificó correctamente a aproximadamente el 62 por ciento de los individuos —mejor que el azar, pero aún no apto como prueba independiente.
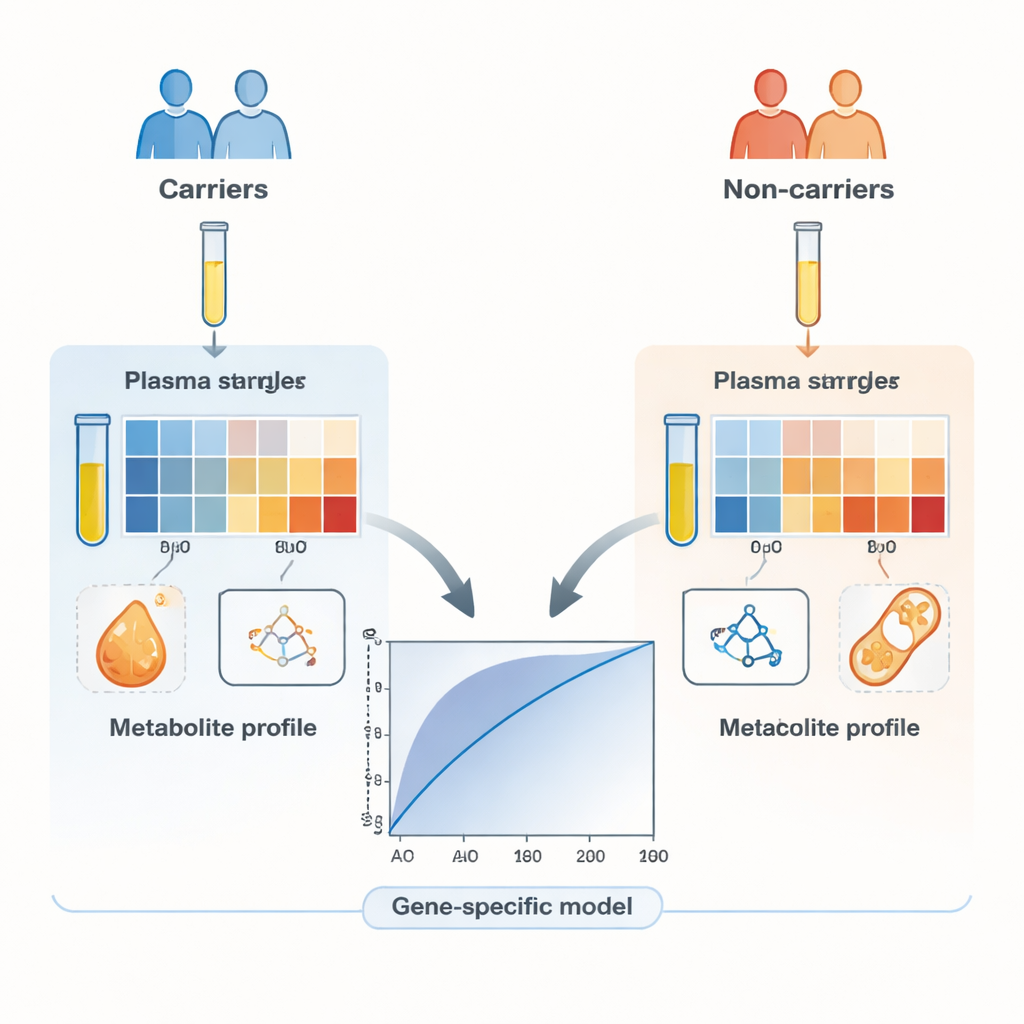
Señales más nítidas al centrarse en genes individuales
La imagen mejoró de forma notable cuando el equipo construyó modelos de predicción separados para genes específicos. Al permitir que un algoritmo de aprendizaje automático escogiera el subconjunto de metabolitos más informativos para cada gen, produjeron firmas compactas —a veces de apenas un puñado de moléculas— que identificaron portadores de BRCA1, BRCA2, PALB2, ATM o CHEK2 con más del 80 por ciento de precisión, y a menudo mucho más. Los modelos basados en genes considerados de riesgo moderado, como ATM y CHEK2, funcionaron particularmente bien pese a usar relativamente pocos metabolitos. Los mapas de calor de los datos mostraron que los resultados se agrupaban de forma más clara según el tipo de metabolito (por ejemplo, lípidos frente a aminoácidos) que según el gen mutado, subrayando que diferentes defectos genéticos pueden alterar vías metabólicas superpuestas.
Qué podría significar esto para las familias
En términos sencillos, este estudio muestra que la química sanguínea de personas sanas con mutaciones heredadas vinculadas al cáncer de mama y ovario difiere de forma medible respecto a la de sus familiares no portadores. Esas diferencias son sutiles e invisibles para los análisis sanguíneos estándar, pero emergen cuando se examinan cientos de metabolitos junto con herramientas estadísticas avanzadas. Aunque este enfoque no está listo para reemplazar las pruebas genéticas, apunta a un futuro en el que un análisis metabolómico de sangre podría ayudar a señalar individuos de alto riesgo, refinar las estrategias de cribado o priorizar quién debería recibir un test de ADN completo. Para las familias que conviven con el cáncer hereditario, tales herramientas podrían ofrecer una ventana no invasiva adicional sobre el riesgo heredado mucho antes de que la enfermedad se desarrolle.
Cita: Roig, B., Fernández-Castillejo, S., Gumà, J. et al. Metabolomic-driven prediction of the mutational status of healthy individuals with a family history of hereditary breast and ovarian cancer syndrome: the HRRmet study. Sci Rep 16, 6844 (2026). https://doi.org/10.1038/s41598-026-35789-8
Palabras clave: cáncer de mama hereditario, riesgo de cáncer de ovario, metabolómica, mutaciones genéticas, biomarcadores en sangre