Clear Sky Science · es
Un estudio preliminar sobre el estado de la salud bucal y las necesidades dentales no cubiertas en pacientes con servicios psiquiátricos domiciliarios
Por qué importan los dientes cuando la atención de salud mental llega al hogar
Para muchas personas que viven con trastornos mentales graves, llegar a un dentista puede ser mucho más difícil que acudir a un médico. Este estudio examina los hogares —y las bocas— de pacientes en Tokio que reciben atención psiquiátrica en domicilio, planteando una pregunta sencilla pero a menudo olvidada: ¿qué les está pasando a sus dientes y encías? La respuesta revela dolores ocultos, riesgos de infección y presiones económicas que rara vez aparecen en las visitas psiquiátricas habituales, pero que pueden afectar de forma notable la comodidad, la nutrición y la calidad de vida.
Un problema dental oculto tras puertas cerradas
Los investigadores visitaron a 22 adultos que ya recibían atención psiquiátrica domiciliaria regular desde una clínica comunitaria en Tokio. En lugar de pedir a estos pacientes que acudieran a un consultorio dental, un dentista se unió al equipo psiquiátrico durante las visitas rutinarias y realizó exámenes bucales gratuitos en el momento. El equipo registró cuántos dientes tenía cada persona, cuántos estaban cariados, ausentes o obturados, y utilizó varias herramientas de puntuación simples para evaluar la salud de las encías, la limpieza y el recubrimiento lingual. También revisaron las historias clínicas para comprender el diagnóstico, los medicamentos, la situación de vivienda, los hábitos de fumar y el uso de la asistencia pública de cada persona.
Lo que el dentista vio en la mesa de la cocina
En los registros, estos pacientes tenían aproximadamente tantos dientes como el japonés de mediana edad promedio. Pero el estado de esos dientes era mucho peor. Muchos presentaban múltiples caries no tratadas, «raíces residuales» gravemente cariadas que se habían dejado en su lugar en vez de extraerse, y gruesas capas de placa y sarro endurecido. Las puntuaciones de lengua y superficies dentales mostraron que aproximadamente un tercio de los pacientes tenía una higiene oral muy deficiente. En comparación con otros grupos —como ancianos atendidos por enfermeras a domicilio o pacientes tratados por enfermedad periodontal en hospitales—, el grupo psiquiátrico domiciliario obtuvo puntuaciones consistentemente peores en casi todos los índices de salud bucal utilizados por los investigadores.
Preocupaciones económicas, baja energía y miedo al sillón
El estudio ayuda a explicar por qué se acumulan estos problemas. Casi siete de cada diez participantes vivían con asistencia pública, y muchos otros tenían ingresos bajos o inestables. En Japón, las personas con asistencia pública no pagan por los servicios dentales asegurados, incluidas las visitas a domicilio. Quienes no están cubiertos deben pagar una tarifa por cada visita dental domiciliaria: un coste que algunos participantes dijeron simplemente no poder afrontar. Un paciente dejó el tratamiento debido a estos cargos, mientras otro retrasó la atención hasta mejorar sus finanzas. Más allá del dinero, muchos participantes no habían visto a un dentista en años, y más del 40% solo accedieron al examen porque un familiar o el psiquiatra los presionó. Los síntomas de la enfermedad mental —como la falta de motivación, el miedo a situaciones nuevas y la dificultad para organizar las tareas diarias— facilitaron el descuido del cepillado y la evitación de citas. Los potentes fármacos psiquiátricos a menudo resecan la boca, aumentando aún más el riesgo de caries e infección.
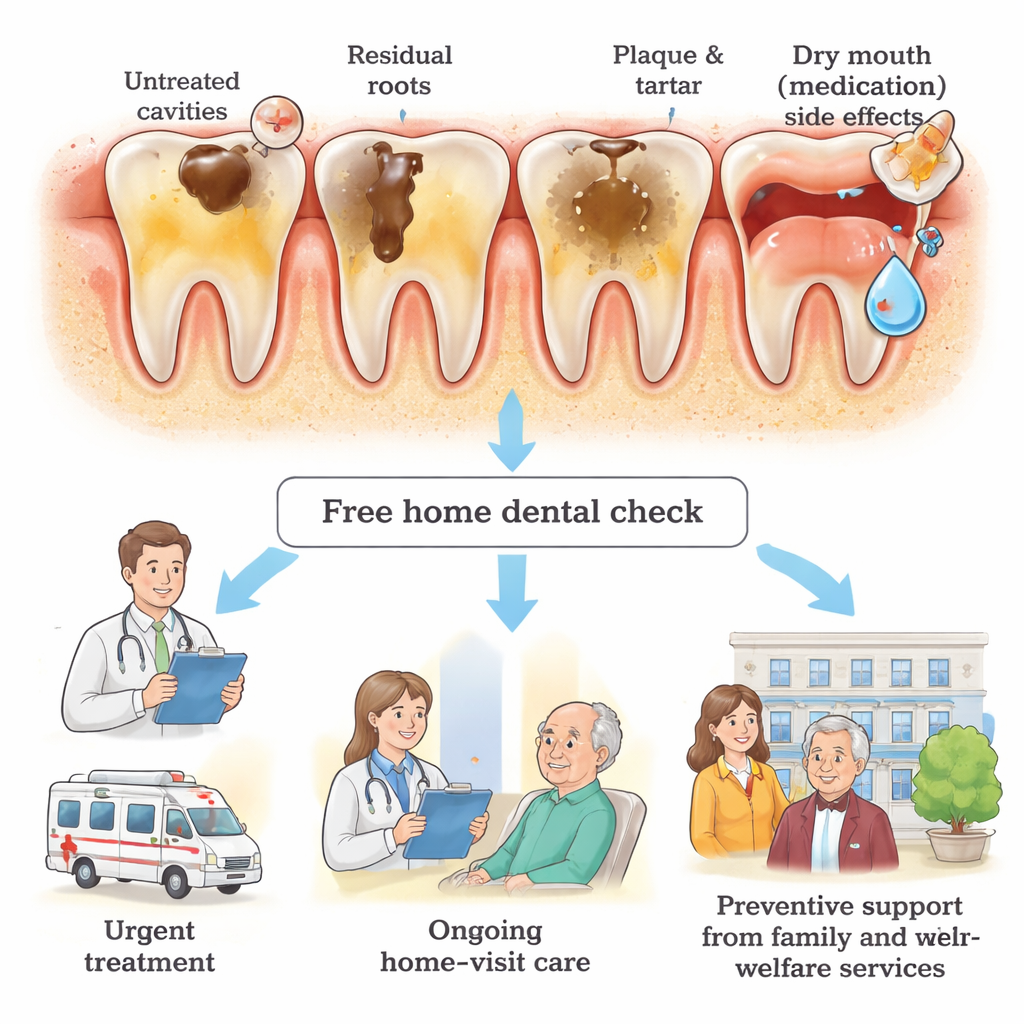
El discreto poder de las familias y las visitas domiciliarias
Cuando la familia u otros cuidadores estaban implicados de cerca, los pacientes eran más propensos a pasar de una revisión gratuita a un tratamiento real. A mediados de 2025, siete participantes habían recibido atención dental a domicilio; casi todos tenían a un familiar presente durante las visitas, y todos contaban con alguna forma de apoyo financiero que eliminaba los gastos de su bolsillo. Los autores sostienen que enseñar a las familias tareas diarias sencillas —como revisar la boca, supervisar el cepillado y ayudar a concertar citas— podría mejorar mucho la salud bucal de las personas que no pueden gestionar estos pasos por sí mismas. También destacan un enfoque terapéutico prometedor llamado tratamiento restaurador atramático, que utiliza herramientas manuales y materiales de obturación especiales para reparar caries de forma suave en el hogar, con menos estrés para pacientes ansiosos o frágiles desde el punto de vista médico.
Qué debe cambiar para proteger estas sonrisas
Aunque se trató de un pequeño proyecto piloto en una sola clínica, su mensaje es claro: cada paciente en este grupo tenía caries no tratadas y mala higiene oral. Para personas cuya salud mental ya dificulta la vida cotidiana, el dolor dental, las infecciones y los problemas para masticar añaden una carga extra y evitable. Los autores piden vínculos más sólidos entre psiquiatría, odontología y bienestar social para que las revisiones bucales formen parte estándar de las visitas domiciliarias y las derivaciones a dentistas que hagan visitas a domicilio sean sencillas y rutinarias. Abogan por ampliar el apoyo financiero a los servicios dentales a domicilio, ofrecer cribados gratuitos regulares y crear programas de educación para cuidadores que eviten que pequeños problemas se conviertan en crisis. En términos sencillos, cuidar la boca debería verse como una parte básica del cuidado de la mente, especialmente para quienes raramente salen de casa.
Cita: Suga, T., Tu, T.T.H., Gamo, Y. et al. A preliminary study on oral health status and unmet dental needs in patients with home-based psychiatric services. Sci Rep 16, 4919 (2026). https://doi.org/10.1038/s41598-026-35661-9
Palabras clave: salud bucal, trastorno mental grave, cuidado domiciliario, acceso dental, asistencia pública