Clear Sky Science · es
Prevalencia de la tuberculosis resistente a fármacos y sus factores asociados entre pacientes tuberculosos en el centro de salud de Wolkite en el centro de Etiopía
Por qué importa la resistencia a los fármacos en la tuberculosis
La tuberculosis, o TB, es una infección pulmonar ancestral que todavía mata a más de un millón de personas cada año. Suele curarse con antibióticos, pero cuando el germen aprende a resistir esos medicamentos, el tratamiento se vuelve más largo, más costoso y mucho menos seguro. Este estudio del centro de salud de Wolkite en el centro de Etiopía examina con detalle qué tan común es la TB resistente a fármacos en una zona rural y quiénes tienen más probabilidades de desarrollarla, ofreciendo pistas que pueden ayudar a proteger tanto a las comunidades locales como al resto del mundo.
Una mirada más cercana a una clínica etíope
El centro de salud de Wolkite atiende a una población mayormente rural a unos 160 kilómetros de la capital etíope, Adís Abeba. Los investigadores revisaron tres años de historias clínicas, desde principios de 2021 hasta finales de 2023, centrando la atención en las personas cuyo diagnóstico de TB fue confirmado por una prueba rápida de ADN llamada Xpert MTB/RIF. Esta prueba no solo detecta la bacteria de la TB, sino que también indica si el germen es resistente a la rifampicina, uno de los fármacos de primera línea más importantes. Al examinar la edad, el sexo, el lugar de residencia, el estado serológico del VIH, el tipo de TB y cualquier antecedente de TB, el equipo se propuso identificar qué pacientes tenían mayor riesgo de portar cepas resistentes.
¿Qué tan común fue la TB resistente?
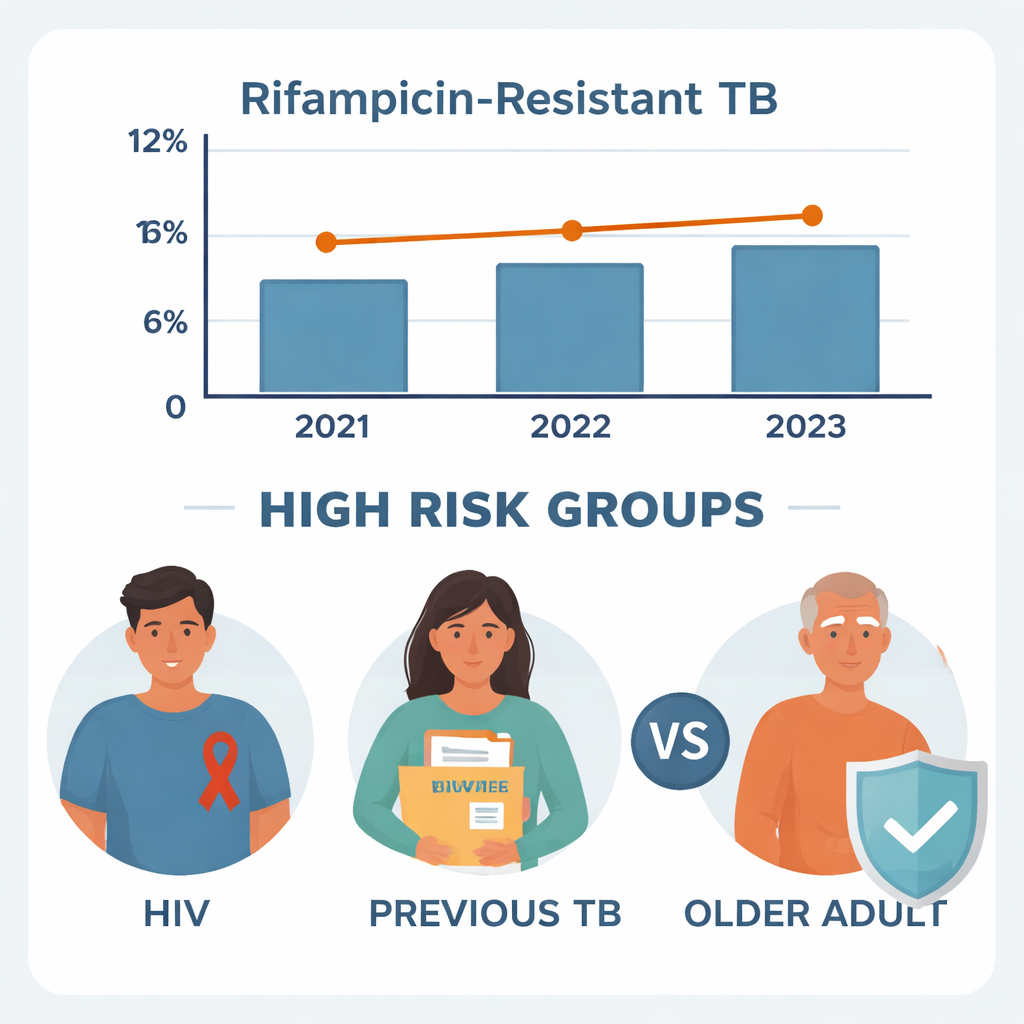
De 1.600 personas examinadas por sospecha de TB, 470 resultaron tener la enfermedad y 452 contaban con registros completos que pudieron estudiarse en detalle. De esos 452 pacientes con TB, 47—aproximadamente uno de cada diez—presentaron TB resistente a la rifampicina. Este nivel de resistencia es similar al reportado en otras partes de Etiopía, lo que sugiere que el problema no se limita a las grandes ciudades. Cuando los investigadores analizaron cada año por separado, las tasas de resistencia se mantuvieron bastante estables: alrededor del 10,2% en 2021, 8,7% en 2022 y 12,2% en 2023. Una prueba estadística mostró que esas pequeñas subidas y bajadas probablemente se debieron al azar más que a una tendencia real de aumento o descenso.
Antecedentes de enfermedad y VIH aumentan drásticamente el riesgo
La señal de advertencia más clara para la TB resistente fue un episodio previo de la enfermedad. Aproximadamente el 28% de los pacientes había sido tratado por TB en algún momento anterior. Entre ellos, casi una cuarta parte (24,4%) presentaba ahora TB resistente a la rifampicina, en comparación con solo el 4,9% de las personas con TB por primera vez. Tras ajustar por otros factores, quienes tenían antecedentes de TB tenían aproximadamente cinco veces más probabilidad de tener gérmenes resistentes. Este patrón respalda una preocupación frecuente: si el tratamiento previo fue incompleto, interrumpido o mal supervisado, las bacterias sobrevivientes pueden haber evolucionado para resistir los fármacos estándar, haciendo que las infecciones futuras sean mucho más difíciles de curar.
La doble carga de TB y VIH
La infección por VIH también surgió como un potente impulsor de la resistencia. Alrededor de uno de cada cuatro pacientes con TB en Wolkite vivía con VIH. En este grupo, más de uno de cada cinco presentaba TB resistente a la rifampicina, frente a menos de uno de cada catorce entre los pacientes VIH negativos. En el análisis final, los pacientes VIH positivos tenían aproximadamente entre seis y siete veces más probabilidad de tener TB resistente a fármacos. Los médicos sospechan varias razones: el VIH debilita el sistema inmunitario, puede interferir con la absorción de los medicamentos contra la TB y con frecuencia exige combinaciones complejas de fármacos que pueden ser difíciles de tolerar o completar. Todo ello facilita la aparición y la difusión de cepas resistentes de TB.
Diferencias por edad y lo que podrían significar
La edad también desempeñó un papel, pero de manera sorprendente. La mayor proporción de pacientes fueron adultos jóvenes entre 18 y 34 años, sin embargo este grupo presentó la menor proporción de casos resistentes a la rifampicina. Al compararlos con pacientes mayores de 65 años, se estimó que los adultos jóvenes tenían aproximadamente un 95% menos de probabilidad de sufrir TB resistente. Los adultos de mediana edad se situaron en un punto intermedio. Las personas mayores pueden tener defensas inmunitarias más débiles, más comorbilidades y una mayor probabilidad de haber sido tratadas por TB con anterioridad, factores que pueden contribuir a la resistencia. Estos hallazgos sugieren que puede ser necesaria una atención adicional para los pacientes mayores, incluida una vigilancia cuidadosa y apoyo para completar cada dosis del tratamiento.
Qué significa esto para pacientes y comunidades
En conjunto, el estudio muestra que la TB resistente a fármacos ya está firmemente presente en este entorno rural etíope y que aún no está disminuyendo. Las personas que han tenido TB antes, quienes viven con VIH y los adultos mayores enfrentan el mayor peligro de encontrarse con cepas que ya no responden al tratamiento estándar. Para los pacientes, esto significa que adherirse estrictamente al curso completo de fármacos antituberculosos desde el primer tratamiento es vital. Para los sistemas de salud, señala la necesidad de un seguimiento más sólido, una mejor integración de los servicios de VIH y TB y un apoyo específico para los grupos de alto riesgo. Al orientar los recursos hacia donde más se necesitan, comunidades como Wolkite pueden frenar la propagación de la TB resistente a fármacos y ayudar a mantener la eficacia de los medicamentos que salvan vidas para las futuras generaciones.
Cita: Simieneh, A., Dereje, R., Misganaw, T. et al. Prevalence of drug resistant tuberculosis and its associated factors among tuberculosis patients at wolkite health center in central Ethiopia. Sci Rep 16, 4888 (2026). https://doi.org/10.1038/s41598-026-34986-9
Palabras clave: tuberculosis, TBC resistente a fármacos, Etiopía, coinfección por VIH, salud pública