Clear Sky Science · es
La modulación inmune inducida por UV en el nicho pulmonar ralentiza la progresión del cáncer
La luz solar y una pista inesperada sobre el cáncer
La mayoría sabemos que demasiado sol puede causar cáncer de piel. Este estudio invierte esa idea al plantear una pregunta sorprendente: ¿podría un determinado componente de la luz solar —la radiación UVB— ayudar en realidad al organismo a combatir cánceres que se han diseminado al pulmón? Combinando experimentos en ratones con datos de miles de personas en el Reino Unido, los investigadores exploran cómo la luz sobre la piel puede afinar sutilmente el sistema inmune dentro del tórax y, potencialmente, frenar tumores mortales.
Qué querían averiguar los científicos
La luz ultravioleta B (UVB) es conocida por quemar la piel y dañar el ADN, pero también influye de forma marcada en el comportamiento de las células inmunes. En la superficie de la piel, la UVB suele debilitar las reacciones inmunitarias protectoras y puede favorecer el crecimiento de melanomas. La gran incógnita era qué ocurre en órganos profundos como los pulmones, donde las células inmunes patrullan constantemente en busca de infecciones y células cancerosas errantes. El equipo se preguntó si una exposición controlada y repetida a UVB después de que células de melanoma ya hubieran colonizado los pulmones empeoraría la situación —al suprimir aún más la inmunidad— o, por el contrario, inclinaria al organismo hacia una respuesta antitumoral más eficaz.
Probar el efecto del sol en ratones
Para explorar esto, los investigadores inyectaron células de melanoma en ratones para que las células viajaran por el torrente sanguíneo y formaran numerosos pequeños tumores en los pulmones. Una semana más tarde, una vez que estas colonias microscópicas habían comenzado a crecer, algunos ratones fueron expuestos a dosis bajas de UVB en la piel cinco veces por semana, mientras que otros recibieron el mismo manejo sin UVB. Durante varias semanas, el equipo siguió los tumores pulmonares mediante imágenes luminiscentes y examinó el tejido pulmonar al microscopio. Contrariamente a lo esperado según estudios sobre cáncer de piel, los tumores pulmonares en ratones tratados con UVB crecieron más despacio y permanecieron más pequeños, y estos ratones vivieron algo más que sus homólogos no irradiados.
Cómo la luz UV remodela las defensas inmunitarias pulmonares
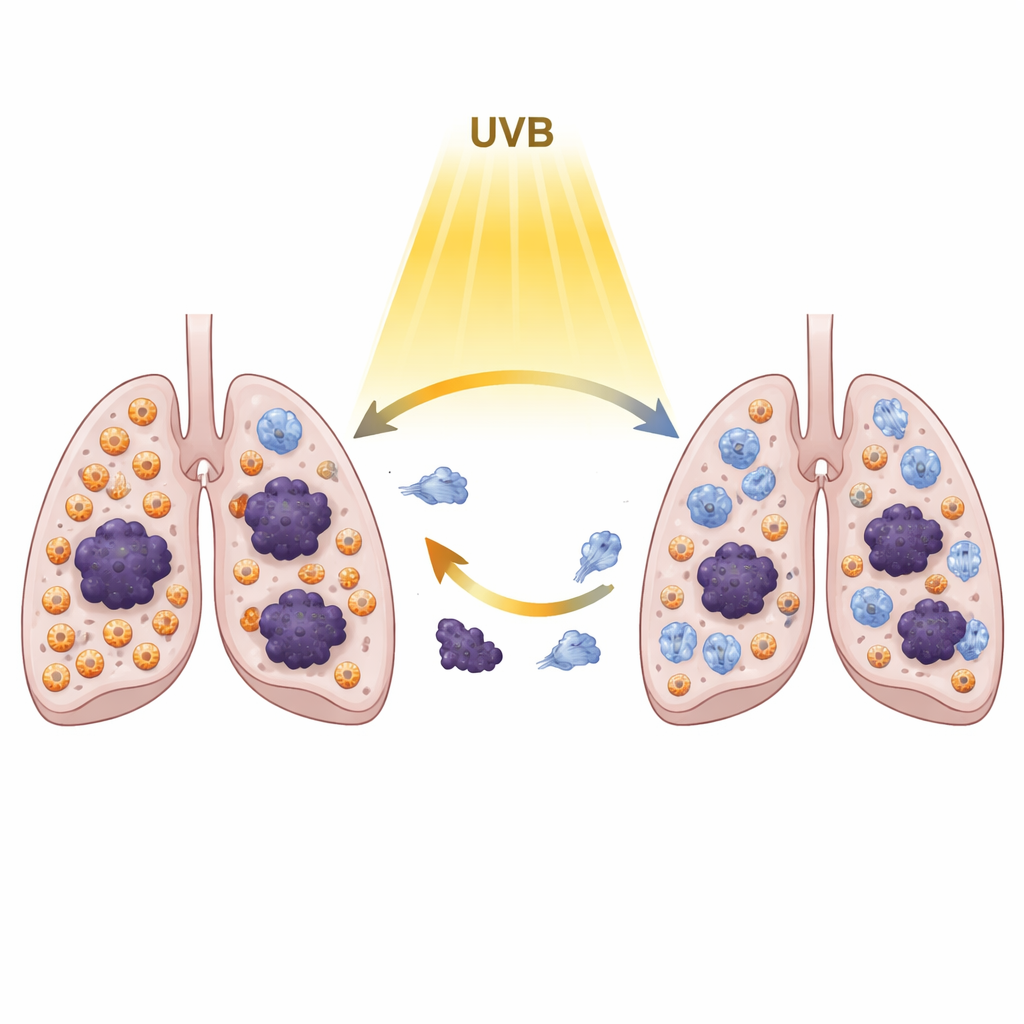
El crecimiento más lento de los tumores sugería que el “vecindario” inmune dentro de los pulmones había cambiado. Para ver qué células estaban involucradas, los científicos aislaron las células inmunes de los tumores pulmonares y las analizaron una a una usando citometría de masas de alta dimensión, una técnica que etiqueta decenas de marcadores en cada célula. Encontraron que la exposición a UVB no incrementó las células T clásicamente supresoras ni las moléculas de control inmunitario que a menudo apagan las respuestas antitumorales. En cambio, desplazó el equilibrio entre las células inmunes innatas: hubo un claro aumento de una población concreta de neutrófilos y una disminución de ciertos monocitos inflamatorios. Los análisis sanguíneos también mostraron niveles más bajos de dos proteínas señalizadoras, IL-6 e IL-10, que suelen asociarse con inflamación que promueve el cáncer. En conjunto, estos cambios sugieren que la UVB puede reprogramar silenciosamente el entorno pulmonar para que sea menos hospitalario para las metástasis, aun cuando la UVB siga siendo inmunosupresora en la propia piel.
Buscar señales en poblaciones humanas
Los experimentos en ratones son poderosos pero controlados; las personas viven en condiciones mucho más variables. Para ver si una historia similar podría aplicarse a humanos, los investigadores recurrieron al UK Biobank, un gran estudio que sigue a cientos de miles de voluntarios durante muchos años. Se centraron en más de 3.000 individuos diagnosticados con cáncer de pulmón y estimaron cuánta radiación solar recibía su lugar de residencia en promedio cada año. Tras ajustar por factores como edad, tabaquismo, peso corporal, estatus socioeconómico y momento del diagnóstico, quienes vivían en zonas más soleadas presentaron un menor riesgo de morir por cáncer de pulmón. Por ejemplo, las personas en regiones con radiación solar típica del sur de Inglaterra tenían una supervivencia prevista a cinco años de alrededor del 28%, comparado con el 20% en zonas más oscuras similares al centro de Escocia—una ganancia modesta pero significativa.
Qué podría significar esto para los pacientes
En conjunto, los datos de ratones y humanos sugieren que la exposición a UVB puede hacer más que broncear la piel: puede afinar la actividad inmune en los pulmones de maneras que ralentizan el crecimiento tumoral. Los hallazgos no implican que las personas deban tomar el sol sin precaución, ni que la luz solar sea una cura para el cáncer. En cambio, apuntan a un panorama más matizado en el que la UVB controlada cuidadosamente —como la fototerapia médica ya empleada para enfermedades de la piel— podría algún día aprovecharse para apoyar la inmunidad anticancerígena en pacientes seleccionados, sin suprimir de forma generalizada el sistema inmune. Serán necesarios estudios clínicos futuros para probar cómo una exposición lumínica segura y dirigida podría complementar los tratamientos existentes, al tiempo que se proteja contra los riesgos bien conocidos de la sobreexposición solar.
Cita: Maliah, A., Parikh, S., Stevenson, A.C. et al. UV-induced immune modulation in the lung niche slows cancer progression. Sci Rep 16, 8290 (2026). https://doi.org/10.1038/s41598-025-33900-z
Palabras clave: radiación UVB, cáncer de pulmón, metástasis de melanoma, inmunidad tumoral, exposición solar