Clear Sky Science · es
Los neuropéptidos neurotensina y sustancia P aceleran la cicatrización de heridas diabéticas modulando la inmunidad y el microbioma cutáneo
Por qué importan las heridas de cicatrización lenta
Para muchas personas con diabetes, una pequeña ampolla o corte en el pie puede convertirse en una herida persistente y peligrosa que se niega a cerrarse. Estas llagas crónicas, conocidas como úlceras del pie diabético, son una causa principal de infección y amputación. El nuevo estudio explora si diminutas moléculas derivadas de los nervios aplicadas directamente sobre la piel pueden ayudar a que estas heridas cicatricen más rápido; no funcionando como un antibiótico que mata gérmenes, sino calmando la inflamación descontrolada y orientando suavemente a las bacterias residentes de la piel hacia un equilibrio más saludable.
Dos pequeños mensajeros en la piel
Los investigadores se centraron en dos mensajeros de origen natural llamados neurotensina y sustancia P. Estas moléculas son producidas por células nerviosas y ya se sabe que influyen en el flujo sanguíneo, la reparación tisular y las respuestas inmunitarias. En la diabetes, sus niveles en la piel tienden a disminuir, justo cuando la cicatrización se ve afectada. Para probar si su reposición podría ayudar, el equipo creó pequeñas heridas de espesor total en la espalda de ratones sanos y diabéticos. Cada día aplicaron una solución salina simple, neurotensina o sustancia P directamente sobre las heridas y siguieron cuidadosamente la rapidez con que la piel lesionada se cerraba durante diez días, al tiempo que examinaban las células inmunitarias y las bacterias cutáneas.
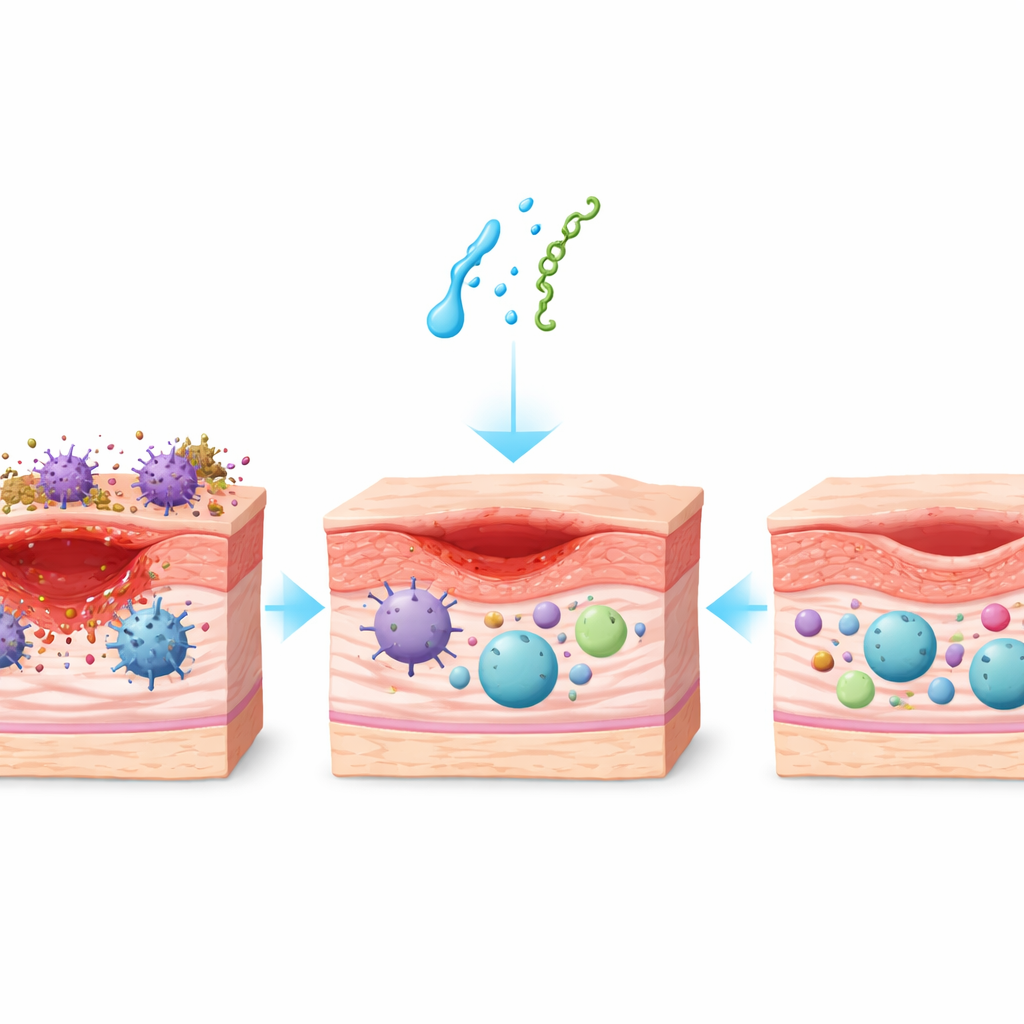
Cierre más rápido de heridas persistentes
Como era de esperar, los ratones diabéticos cicatrizaron más despacio que los sanos, con heridas que permanecían abiertas e inflamadas. Sin embargo, al tratarlas con neurotensina o sustancia P la situación cambió. En animales sanos y diabéticos, las heridas se redujeron más rápidamente, y el beneficio fue especialmente notable en la diabetes. En promedio, las heridas diabéticas tratadas con péptidos se cerraron aproximadamente un día y medio antes que las diabéticas no tratadas e incluso superaron a las heridas de ratones sanos sin tratamiento. La sustancia P produjo el efecto más contundente, acortando el tiempo necesario para alcanzar hitos clave de cicatrización, como el 50% de cierre.
Calmando las defensas hiperactivas del cuerpo
La cicatrización lenta en la diabetes está impulsada en parte por un sistema inmunitario atrapado en modo de ataque. El equipo analizó detenidamente las células inmunitarias en la herida, centrándose en los macrófagos: células que pueden adoptar un estado agresivo «M1» de combate microbiano o un estado más suave y orientado a la reparación «M2». Las heridas diabéticas estaban llenas de células M1 y escasas en M2, lo que indicaba inflamación continua. La aplicación tópica de neurotensina y, especialmente, de sustancia P desplazó este balance: las células M1 agresivas disminuyeron y aumentaron las células M2 pro-reparación, restaurando un perfil similar al observado en piel sana. Otras células inflamatorias, incluidas células T y neutrófilos, también volvieron hacia niveles más normales con el tratamiento, lo que indica que los péptidos ayudaron a que la herida pasara de una postura defensiva crónica a una fase de resolución y reparación.
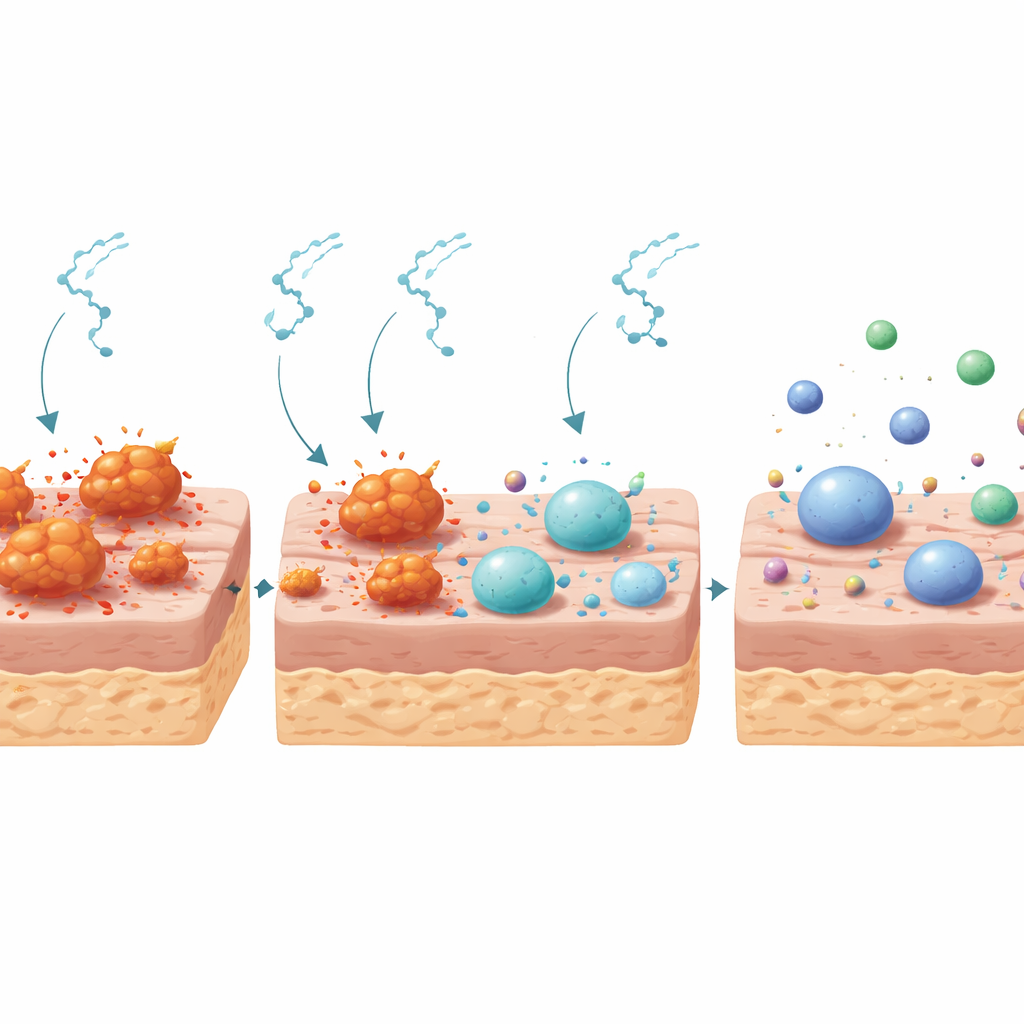
Ayudando a que los microbios beneficiosos regresen
La capa externa de la piel alberga comunidades vastas de bacterias que normalmente cooperan con el organismo para mantener la salud. En los ratones diabéticos, este vecindario microbiano estaba distorsionado: un único grupo bacteriano, dominado por Staphylococcus, abrumaba a otras especies, y ciertos géneros vinculados a una peor cicatrización, como Aerococcus y Weissella, aparecían solo en animales diabéticos. Tras diez días de tratamiento, el panorama bacteriano cambió. En las heridas diabéticas tratadas con sustancia P, la abundancia de Staphylococcus y de varios otros grupos potencialmente perjudiciales disminuyó drásticamente, mientras que bacterias beneficiosas o neutras comunes en la piel no diabética, incluidas Lactobacillus y tipos afines, ganaron mayor protagonismo. En conjunto, el microbioma diabético tratado se volvió más equilibrado y se pareció más al de los ratones sanos, lo que sugiere que los péptidos empujaron el ecosistema cutáneo lejos de un estado crónico propenso a infecciones.
Conectando nervios, inmunidad y microbios
En conjunto, los hallazgos apuntan a una doble acción de la neurotensina y la sustancia P. Aplicados como un tratamiento tópico sencillo, ayudan a que las heridas diabéticas se cierren más rápido al reducir simultáneamente la inflamación excesiva y remodelar a los habitantes microbianos de la piel hacia una mezcla más saludable. En lugar de actuar como antibióticos clásicos que matan bacterias directamente, estos neuropéptidos parecen restaurar la armonía en la interfaz entre nervios, células inmunitarias y microbios. Aunque el trabajo se realizó en ratones y quedan muchos pasos antes de su uso en pacientes, sugiere que potenciar las moléculas mensajeras propias del organismo podría ofrecer una nueva forma de curar heridas diabéticas crónicas y reducir la dependencia de largos cursos de antibióticos convencionales.
Cita: Maranha, A., Leal, E.C., Alarico, S. et al. Neuropeptides neurotensin and substance P accelerate diabetic wound healing by modulating immunity and the skin microbiome. Sci Rep 16, 9456 (2026). https://doi.org/10.1038/s41598-025-30723-w
Palabras clave: cicatrización de heridas diabéticas, microbioma cutáneo, sustancia P, neuropéptidos, inflamación crónica