Clear Sky Science · es
El conjunto de datos del Desafío de Segmentación de Tumores Cerebrales 2024 para Radioterapia de Meningioma (BraTS-MEN-RT)
Por qué mapear los tumores cerebrales importa
Cuando a una persona se le trata un tumor cerebral, los médicos deben orientar la radiación con precisión: lo suficiente para destruir las células tumorales, pero sin dañar el tejido cerebral sano. Para un tipo común de tumor cerebral llamado meningioma, este paso de orientación depende de que los expertos delineen el tumor a mano en imágenes tridimensionales de resonancia magnética. Ese trabajo es lento, minucioso y puede variar entre especialistas. Este artículo describe un gran conjunto de datos internacional nuevo que recoge cómo los expertos trazan los meningiomas para radioterapia, sentando las bases para programas informáticos que puedan realizar esta tarea más rápido y con mayor consistencia.
Un tumor cerebral frecuente con un tratamiento complejo
Los meningiomas se originan en las membranas que recubren el cerebro y son los tumores cerebrales primarios más frecuentes en adultos. Muchos crecen lentamente y no son cancerosos, pero otros pueden reaparecer tras la cirugía o comportarse de forma agresiva, lo que convierte a la radioterapia en una parte importante del tratamiento. Antes de administrar la radiación, los clínicos deben definir el “volumen objetivo” en la RM: la extensión completa del tumor y, en los casos postoperatorios, la cavidad quirúrgica donde pueden quedar células tumorales. Esto es más complicado de lo que parece. El tejido cicatricial, los cambios por la cirugía, implantes metálicos y marcos craneales especializados usados para radiación focal pueden distorsionar las imágenes y hacer que el límite del tumor sea difícil de ver, incluso para expertos con experiencia.
Construyendo una biblioteca de imágenes compartida
Para ayudar a mejorar este paso crítico, investigadores de siete centros importantes en Estados Unidos y Reino Unido unieron fuerzas para crear el conjunto de datos BraTS-MEN-RT. Contiene 750 exámenes de RM utilizados en planes reales de radioterapia para pacientes con meningioma, de los cuales 570 exploraciones y 500 volúmenes objetivo dibujados por expertos están disponibles públicamente. Las exploraciones son imágenes 3D de RM con contraste que se aproximan mucho a lo que los médicos usan realmente en la sala de planificación: conservan la resolución y orientación originales e incluyen la cabeza completa, no solo el cerebro. Los casos abarcan una amplia gama de edades, hombres y mujeres, tumores intactos y situaciones postoperatorias, y múltiples tipos de tratamiento de radiación. Esta diversidad es vital para entrenar modelos informáticos que deben funcionar de forma fiable en distintos hospitales y tipos de escáner.
Protegiendo la privacidad sin perder lo esencial
Puesto que cada RM también captura el rostro de la persona, el equipo prestó especial atención a proteger la identidad del paciente. Utilizaron un método automatizado que elimina rasgos faciales de las imágenes mientras deja intacto el cráneo, el cerebro y los tumores. Cada exploración desidentificada fue luego revisada corte a corte por un neurorradiólogo y un oncólogo radioterápico para asegurarse de que no se hubiera eliminado tejido tumoral por error, especialmente en tumores cerca de la base del cráneo. Si un tumor se extendía demasiado dentro de la región eliminada y no podía restaurarse de forma segura, ese caso se excluyó. Este equilibrio entre privacidad y utilidad médica es clave para que grandes colecciones de imágenes puedan compartirse con seguridad.
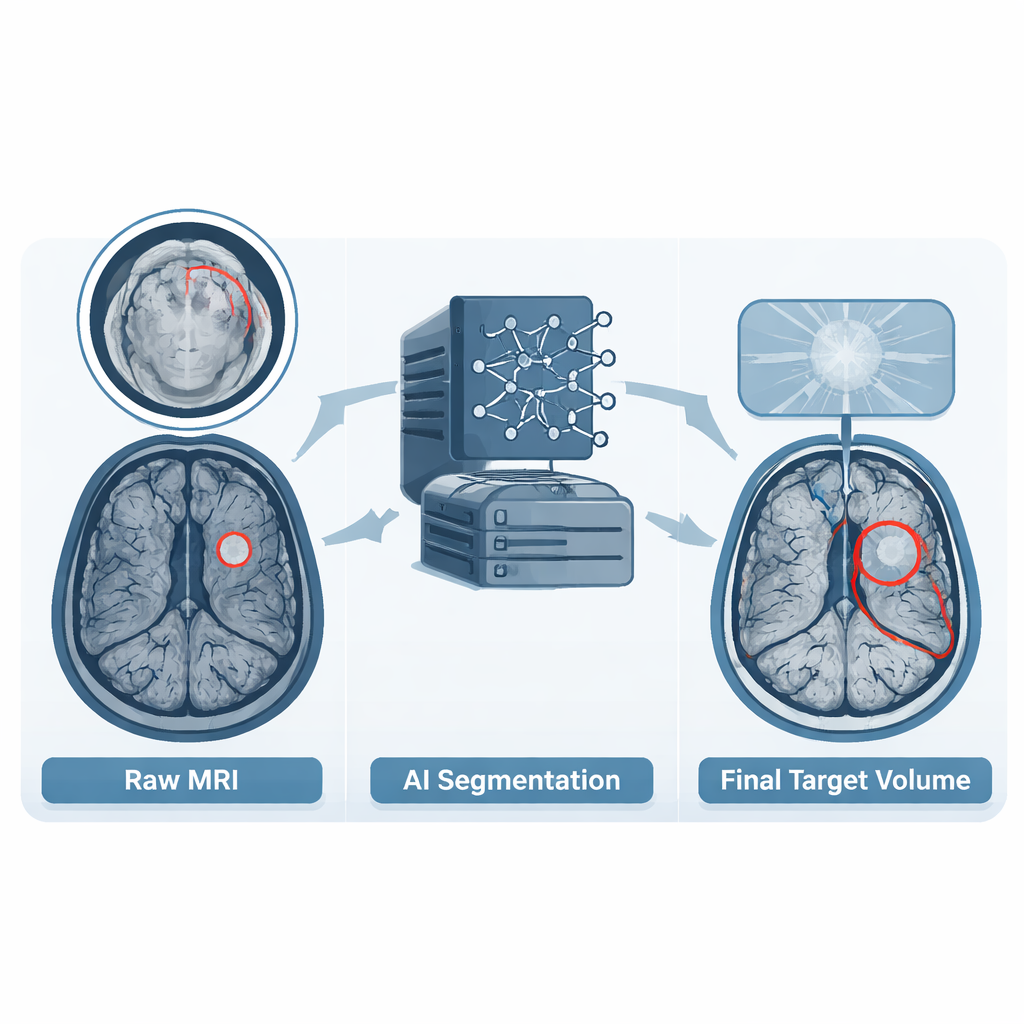
Convertir el juicio experto en material de entrenamiento
Junto con las imágenes, el conjunto de datos incluye contornos detallados de las regiones tumorales conocidas como volúmenes tumorales brutos. Cuando los hospitales ya habían dibujado estos volúmenes en su planificación rutinaria, esos contornos se usaron como punto de partida. En otros casos, o cuando los contornos no seguían las pautas acordadas, el equipo empleó un modelo moderno de aprendizaje profundo para crear una estimación inicial. Un residente de oncología radioterápica revisó entonces cada caso corte a corte, ajustando los límites para que coincidieran con los estándares de tratamiento actuales y añadiendo cualquier depósito tumoral adicional que se hubiera pasado por alto. Finalmente, un neurorradiólogo certificado comprobó cada contorno y solicitó refinamientos adicionales cuando fue necesario. Este proceso en varios pasos convirtió la práctica clínica variable en un único conjunto de referencia coherente del que los ordenadores pueden aprender.
Cómo esto mejora la atención a los pacientes
Al publicar este conjunto de datos cuidadosamente curado para la comunidad investigadora, los autores ofrecen el ingrediente que faltaba para construir y probar algoritmos que puedan mapear automáticamente los objetivos de meningioma en las exploraciones de planificación de radioterapia. Si tales herramientas demuestran ser precisas, podrían ahorrar tiempo a los clínicos, reducir las diferencias entre expertos e instituciones y ayudar a asegurar que más pacientes reciban radiación dirigida con precisión. En términos prácticos, el trabajo transforma miles de horas de esfuerzo especializado en un recurso reutilizable que puede hacer que el tratamiento de tumores cerebrales sea más seguro, más consistente y más accesible.
Cita: LaBella, D., Schumacher, K., Mix, M. et al. The 2024 Brain Tumor Segmentation Challenge Meningioma Radiotherapy (BraTS-MEN-RT) dataset. Sci Data 13, 306 (2026). https://doi.org/10.1038/s41597-026-06649-x
Palabras clave: meningioma, radioterapia, resonancia magnética, segmentación de tumores, conjunto de datos de imágenes médicas