Clear Sky Science · es
Funciones antivirales innatas e inmunitarias asociadas con la reducción del reservorio de VIH tras la terapia anti-PD-1
Por qué esta investigación importa
Los fármacos modernos contra el VIH pueden mantener el virus bajo control durante décadas, pero no pueden eliminarlo por completo. Un pequeño “reservorio” de células infectadas permanece latente en el organismo, listo para reactivar la infección si se suspende el tratamiento. Este estudio explora si un tipo de inmunoterapia contra el cáncer que “libera los frenos” del sistema inmunitario puede también ayudar a reducir este reservorio oculto de VIH y apunta a señales biológicas que podrían indicar quién se beneficiará más.
Virus oculto y un nuevo tipo de medicamento
Las personas que viven con VIH hoy en día suelen tomar terapia antirretroviral (TAR), que reduce la presencia del virus en sangre a niveles indetectables. Sin embargo, el virus persiste en una pequeña población de células inmunitarias, principalmente células T CD4 de memoria, donde permanece silencioso y fuera del alcance de los fármacos. Muchas de estas células expresan en su superficie una proteína llamada PD-1, parte de un sistema de freno que normalmente evita respuestas inmunitarias excesivas. Los fármacos contra el cáncer que bloquean PD-1 han transformado el tratamiento de varios tumores al reactivar células inmunitarias. Dado que PD-1 también se encuentra en células que albergan VIH y en células agotadas que combaten el virus, los investigadores se han preguntado si esos mismos fármacos podrían ayudar a aflojar el control que tiene el VIH.
Un ensayo en personas con VIH y cáncer
En este estudio, 30 adultos con VIH y distintos tipos de cáncer recibieron el anticuerpo bloqueador de PD-1 pembrolizumab cada tres semanas, además de su TAR habitual. El tratamiento fue en general seguro y algunos participantes experimentaron respuestas tumorales parciales o completas. Los investigadores recogieron sangre antes del tratamiento, 24 horas después, una semana después y al final de la terapia, que pudo extenderse varios meses. Midieron ADN de VIH dentro de las células inmunitarias como marcador del reservorio latente, ARN de VIH como signo de actividad viral, y una amplia gama de señales inmunitarias mediante secuenciación de ARN, mediciones proteicas y análisis de una sola célula. 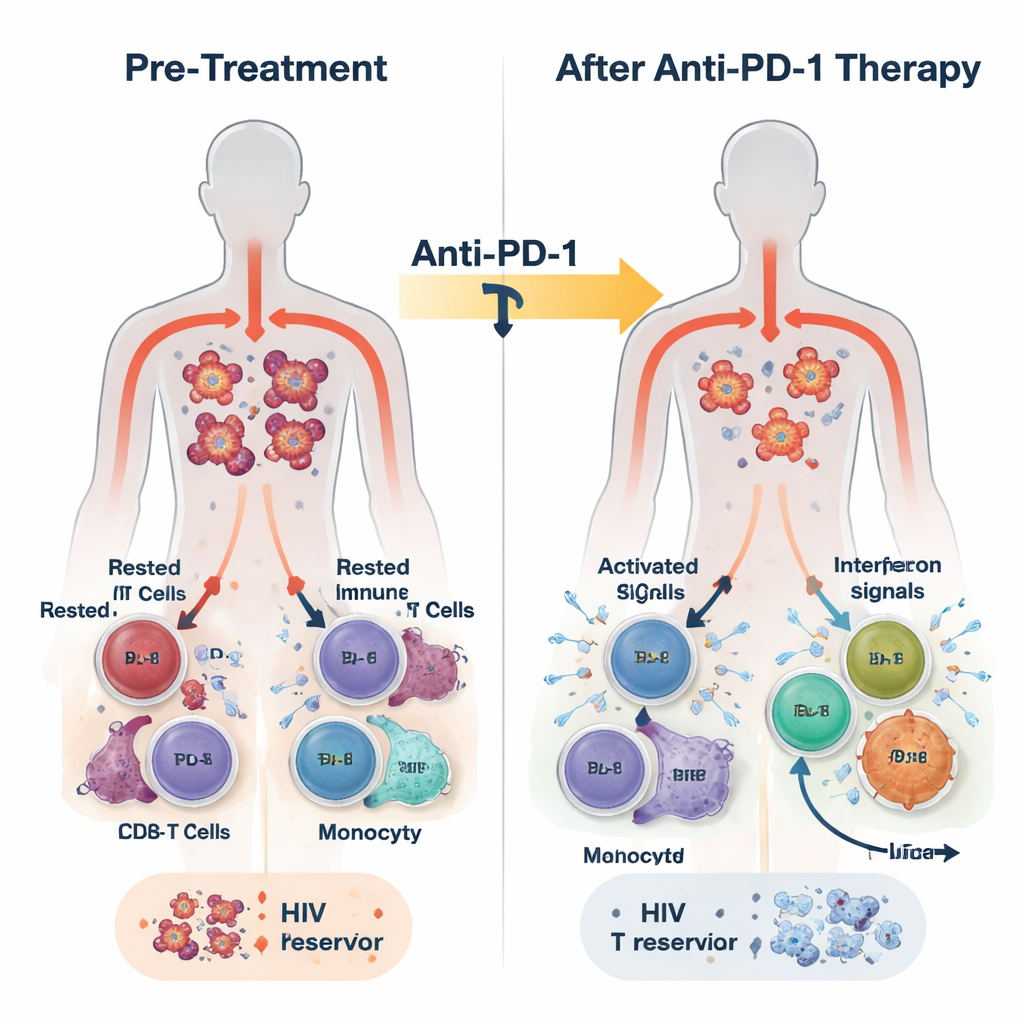
Una “alarma” antiviral temprana en algunos participantes
En tan solo 24 horas tras la primera dosis, la sangre de la mayoría de los participantes mostró un estallido de actividad del sistema inmunitario innato. Aumentaron los niveles de mensajeros inflamatorios como los interferones (las moléculas clásicas de alarma antiviral del organismo) y la IL-6, mientras que disminuyó una molécula supresora llamada TGF-beta. Al mismo tiempo, se activaron programas génicos vinculados a la defensa antiviral, la actividad de monocitos y la función efectora de las células T CD8 en las células blancas de la sangre. Un análisis más detallado reveló que esta respuesta no fue uniforme. Al final del tratamiento, los participantes se pudieron dividir en dos grupos según la intensidad y persistencia de la actividad de genes estimulados por interferón (ISG): un grupo ISG-alto que mantuvo activos estos programas antivirales y un grupo ISG-bajo en el que se desvanecieron.
Vinculando patrones inmunitarios con la reducción del reservorio de VIH
Los participantes ISG-alto comenzaron con cantidades más bajas de ADN de VIH en sus células T CD4 que el grupo ISG-bajo y experimentaron posteriormente una caída adicional, aproximadamente de dos veces, en este reservorio latente con el tiempo. También tendieron a mostrar menos células CD4 capaces de reactivar el VIH en ensayos de laboratorio al final de la terapia. En contraste, los del grupo ISG-bajo mostraron pocos o ningún cambio en el ADN de VIH y a menudo tuvieron más células que podían inducirse para producir ARN de VIH. Estudios de alta resolución a nivel de célula única ofrecieron una imagen mecanística: un subconjunto de monocitos aumentó rápidamente la expresión de genes antivirales; las células T CD8 específicas para VIH se expandieron y se volvieron más proliferativas; y ciertos subconjuntos de células T CD4 aumentaron defensas antivirales mientras que otros asociados con transcripción viral continua disminuyeron. Experimentos en células de donantes sanos confirmaron que estimular sensores innatos o las vías de interferón podía tanto aumentar proteínas antivirales en células T CD4 como reducir su susceptibilidad a la infección por VIH. 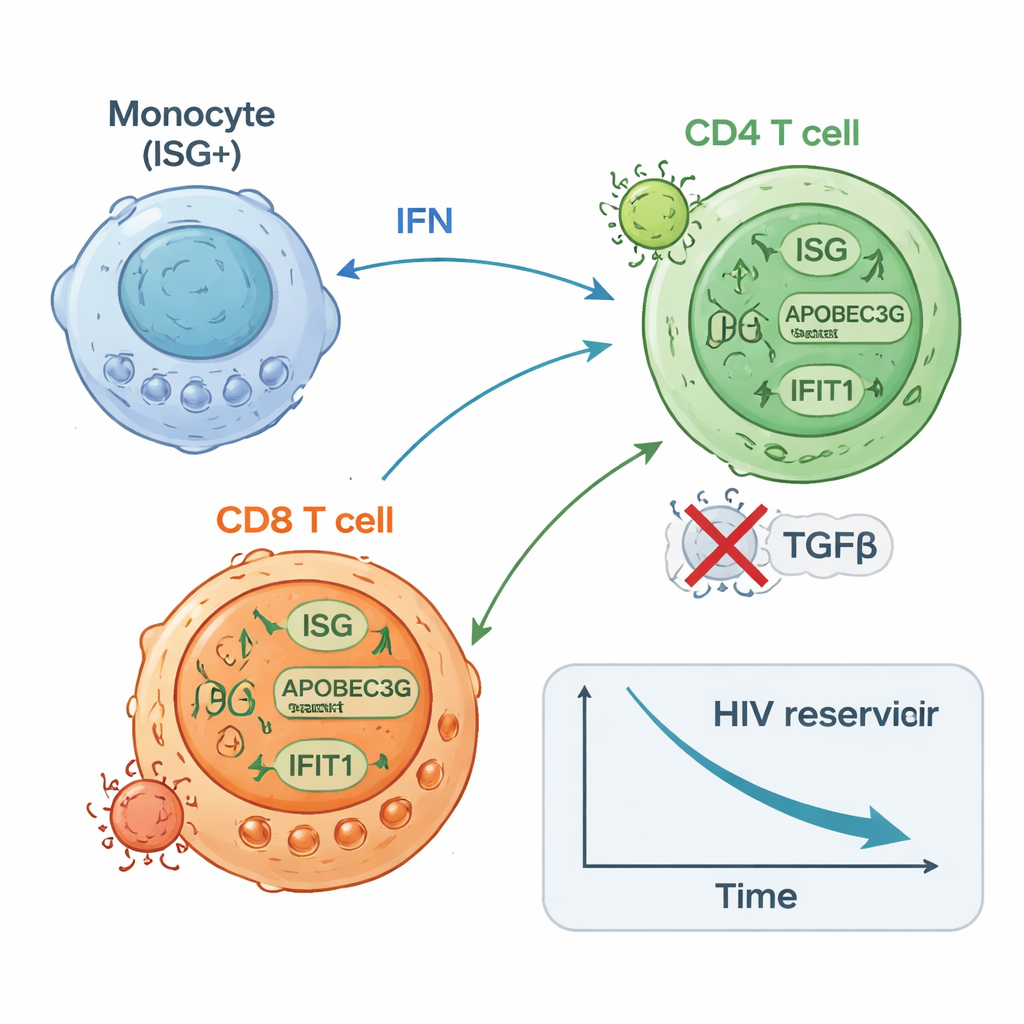
Pistas para elegir y mejorar futuras terapias
De forma intrigante, los mismos patrones de genes antivirales observados en el grupo ISG-alto también aparecen en sangre de algunas personas con otros cánceres o infecciones, lo que sugiere que en un subconjunto de individuos puede existir un estado inmunitario “preparado” de forma natural. En este estudio, ese estado preparado—definido por programas fuertes de interferón en células mieloides y T y por baja actividad de vías regulatorias como la señalización WNT y TGF-beta—se asoció tanto con un mejor control del reservorio de VIH como con rasgos vinculados a mejores resultados oncológicos en otros ensayos. Los autores proponen que combinar el bloqueo de PD-1 con impulsos cuidadosamente sincronizados a las vías de interferón, o con fármacos que bloqueen TGF-beta, podría aumentar aún más la reducción del reservorio de VIH manteniendo el control del cáncer.
Qué significa esto para las personas que viven con VIH
Este trabajo aún no ofrece una cura, y los fármacos bloqueadores de PD-1 siguen siendo terapias potentes que deberían reservarse para condiciones graves como el cáncer. Pero aporta una prueba importante de que levantar brevemente los frenos inmunitarios puede desencadenar una respuesta antiviral rápida y coordinada que reduce de forma medible el grupo de células infectadas por VIH en algunas personas en TAR. Igualmente importante, describe un conjunto de firmas inmunitarias en sangre que podría permitir a los médicos identificar a las personas con más probabilidades de beneficiarse de tales enfoques y diseñar estrategias combinadas que impulsen al sistema inmunitario a exponer y eliminar más de los últimos escondites del VIH.
Cita: Talla, A., Azevedo, J.L.L.C., Latif, M.B. et al. Innate antiviral and immune functions associated with the HIV reservoir decay after anti-PD-1 therapy. Nat Med 32, 505–517 (2026). https://doi.org/10.1038/s41591-025-04139-y
Palabras clave: Reservorio de VIH, Bloqueo de PD-1, Respuesta a interferones, Inmunoterapia contra el cáncer, Terapia antirretroviral