Clear Sky Science · es
Ajustar la dosis de BACH2 equilibra la capacidad de renovación y la función efectora para mejorar la terapia con células T contra tumores
Ayudar a que las células que combaten el cáncer duren más
Muchas de las terapias contra el cáncer más prometedoras de hoy en día dependen de versiones potenciadas de las propias células inmunitarias del cuerpo. Sin embargo, estas células T modificadas a menudo se agotan demasiado rápido dentro de los tumores, lo que limita su eficacia. Este estudio explora una forma de hacer que las células T antitumorales perduren más sin aminorar su capacidad citotóxica, mediante el ajuste cuidadoso de la actividad de una única molécula reguladora dentro de las células.
Por qué las células inmunitarias necesitan tanto juventud como fuerza
Nuestro sistema inmune funciona mediante una división del trabajo. Algunas células T actúan como células “semilla” robustas, similares a células madre, que viven mucho tiempo y pueden seguir generando nuevos soldados. Otras se convierten en células “soldado” de corta vida que realizan la mayor parte de la eliminación inmediata del tumor pero se agotan pronto. Una terapia eficaz necesita ambas: un reservorio duradero de semillas y un suministro constante de soldados. Sin embargo, en infecciones crónicas y tumores, muchas células T derivan hacia un estado terminalmente exhausto que ya no puede multiplicarse ni responder bien al tratamiento. Los resultados clínicos con las terapias T existentes muestran que los pacientes obtienen mejores resultados cuando las células infundidas contienen más del subconjunto similar a células madre y persisten más tiempo en el organismo.
Un mando molecular para el reposo y la actividad de las células T
Los investigadores se centraron en una proteína llamada BACH2, que ayuda a mantener a las células T en un estado de reposo y tipo memoria. En las respuestas inmunitarias naturales, los niveles de BACH2 son altos en células T naïve y similares a células madre y disminuyen a medida que las células se convierten en efectores plenamente armados. Trabajos previos demostraron que BACH2 protege contra la sobreactivación e incluso actúa como supresor tumoral en células T modificadas, lo que la convierte en una herramienta atractiva pero delicada: demasiado reposo podría dejar a las células demasiado apáticas para combatir el cáncer. Cuando el equipo forzó a las células T a producir grandes cantidades de BACH2, eso fue precisamente lo que ocurrió. Las células permanecieron en una condición quiescente, similar a células madre, expresaron menos marcadores de activación, produjeron pocas de las moléculas tóxicas necesarias para matar células tumorales y controlaron mal los tumores en ratones.
Encontrar la dosis “justa”
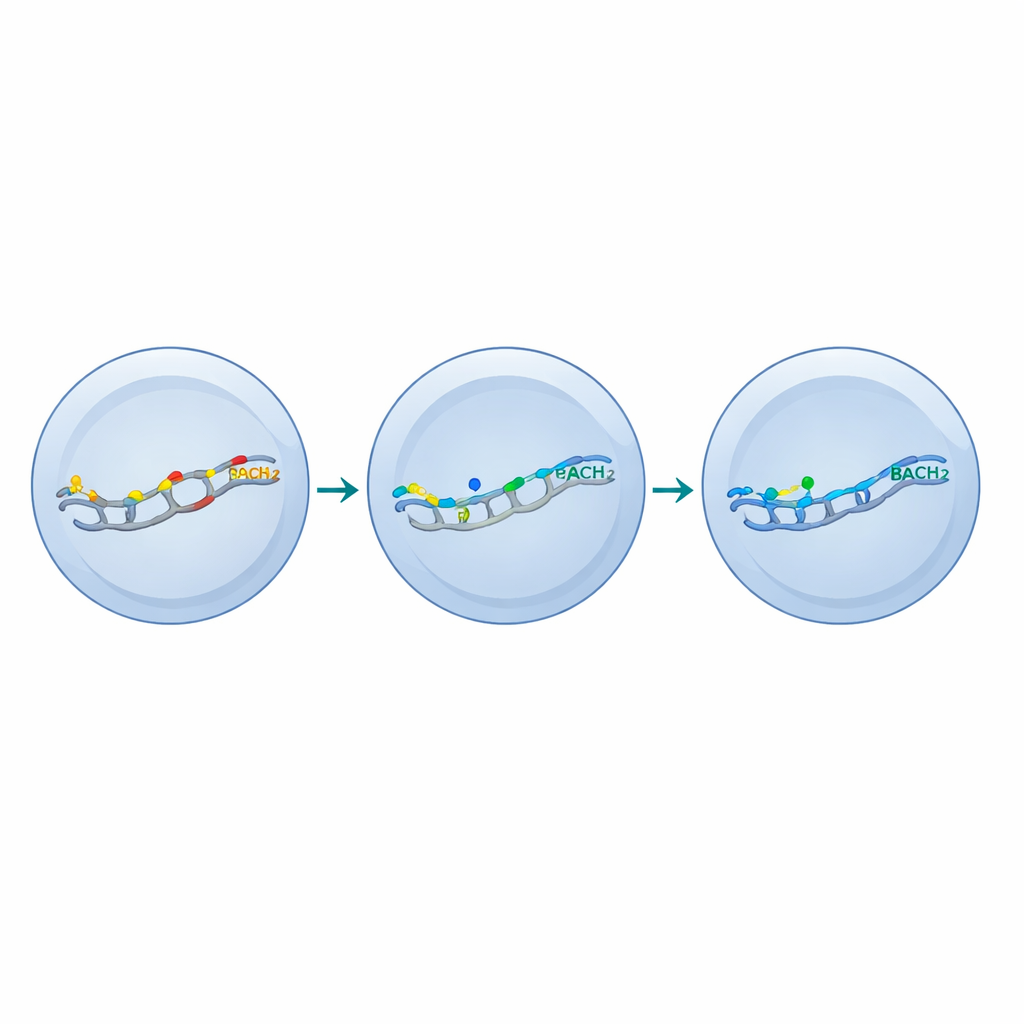
Para comprobar si BACH2 podría ayudar en lugar de entorpecer la terapia si se ajustaba a un nivel adecuado, los autores construyeron ensamblajes genéticos que producen solo una fracción pequeña de la sobreexpresión habitual: aproximadamente la misma cantidad de BACH2 que se encuentra en células T de memoria sanas. Confirmaron estas dosis etiquetando la proteína y usando espectrometría de masas para contar sus copias. Con este sistema de dosis bajas en mano, estimularon repetidamente células T de ratón en cultivo para imitar el estrés crónico de un tumor. Tanto la BACH2 en dosis altas como la de dosis bajas redujeron la aparición de células terminalmente exhaustas y preservaron marcadores asociados con comportamiento similar a células madre. La diferencia crucial fue que la BACH2 en dosis bajas permitió a las células mantener una fuerte producción de citocinas y enzimas clave, mientras que la BACH2 en dosis altas suprimió de forma pronunciada estas funciones efectoras e incluso redujo el tamaño celular, un signo de escasa activación.
A nivel molecular, el equipo halló que BACH2 actúa compitiendo con una familia de proteínas activadoras conocidas colectivamente como AP-1 en motivos específicos del ADN. Los genes que dependen en gran medida de AP-1 presentaban muchos de estos motivos y eran especialmente sensibles a BACH2. La BACH2 en niveles altos desplazó casi por completo a AP-1 de estos sitios, apagando muchos genes efectores. La BACH2 en dosis bajas solo redujo parcialmente la unión de AP-1, atenuando selectivamente los genes que impulsan la agotamiento terminal mientras preservaba gran parte del programa efector beneficioso. En tumores, las células T modificadas con BACH2 en dosis bajas se acumularon mejor, mantuvieron tanto subconjuntos similares a células madre como más diferenciados, y generaron más células productoras de citocinas por gramo de tumor, lo que condujo a un control notablemente mejorado de melanomas y cánceres colorrectales en modelos murinos. 
Crear células T híbridas que perduren y ataquen
Al examinar células T que expresaban o no un marcador de superficie vinculado al comportamiento similar a células madre, los investigadores demostraron que la BACH2 en dosis bajas remodeló las células más diferenciadas y exhaustas hacia un estado híbrido. Estas células adquirieron rasgos selectos de células T tipo memoria—como genes asociados con longevidad y capacidad de retorno a tejidos—mientras conservaban rasgos centrales de efectores activos, incluida una vigorosa producción de citocinas y proliferación. En otras palabras, en lugar de forzar a todas las células hacia un estado silencioso de tipo madre, la BACH2 calibrada elevó un umbral de autorrenovación y contención, especialmente en las células que de otro modo se habrían consumido.
Una estrategia más amplia para terapias celulares más seguras y eficaces
Para probar si este concepto se extiende más allá de BACH2, los autores aplicaron el mismo truco de dosificación a otra proteína que promueve la quiescencia, FOXO1. Una vez más, niveles altos aumentaron los marcadores tipo memoria pero mermaron las funciones efectoras, mientras que dosis bajas y cuidadosamente ajustadas preservaron tanto la durabilidad como la capacidad citotóxica y mejoraron el control tumoral en ratones. En conjunto, estos hallazgos muestran que la cantidad de una proteína reguladora expresada puede cambiar por completo el comportamiento de las células T diseñadas. En lugar de depender de circuitos permanentemente hiperactivados y potencialmente peligrosos, los clínicos podrían diseñar terapias más seguras afinando factores naturales de “reposo y reparación” para que las células T se mantengan en la lucha más tiempo sin perder su capacidad de ataque.
Cita: Conti, A.G., Evans, A.C., von Linde, T. et al. Fine-tuning BACH2 dosage balances stemness and effector function to enhance antitumor T cell therapy. Nat Immunol 27, 436–451 (2026). https://doi.org/10.1038/s41590-025-02389-z
Palabras clave: Terapia con células T, inmunoterapia contra el cáncer, BACH2, quiescencia celular, dosificación génica