Clear Sky Science · es
La inhibición de CDK4/6 mitiga la expansión inducida por quimioterapia de la hematopoyesis clonal con mutación en TP53
Por qué importa proteger la sangre durante el tratamiento del cáncer
La quimioterapia contra el cáncer puede salvar vidas, pero también daña la médula ósea donde se generan las nuevas células sanguíneas. En algunas personas, ese daño favorece por accidente a raras células madre sanguíneas con mutaciones preexistentes para que se expandan, lo que más adelante puede desembocar en cánceres sanguíneos agresivos. Este estudio plantea una pregunta esperanzadora: ¿podemos usar un fármaco que actúe como un “botón de pausa” temporal sobre las células madre sanguíneas para protegerlas durante la quimioterapia y así frenar el crecimiento de estos clones mutantes riesgosos sin reducir la eficacia del tratamiento contra el cáncer?
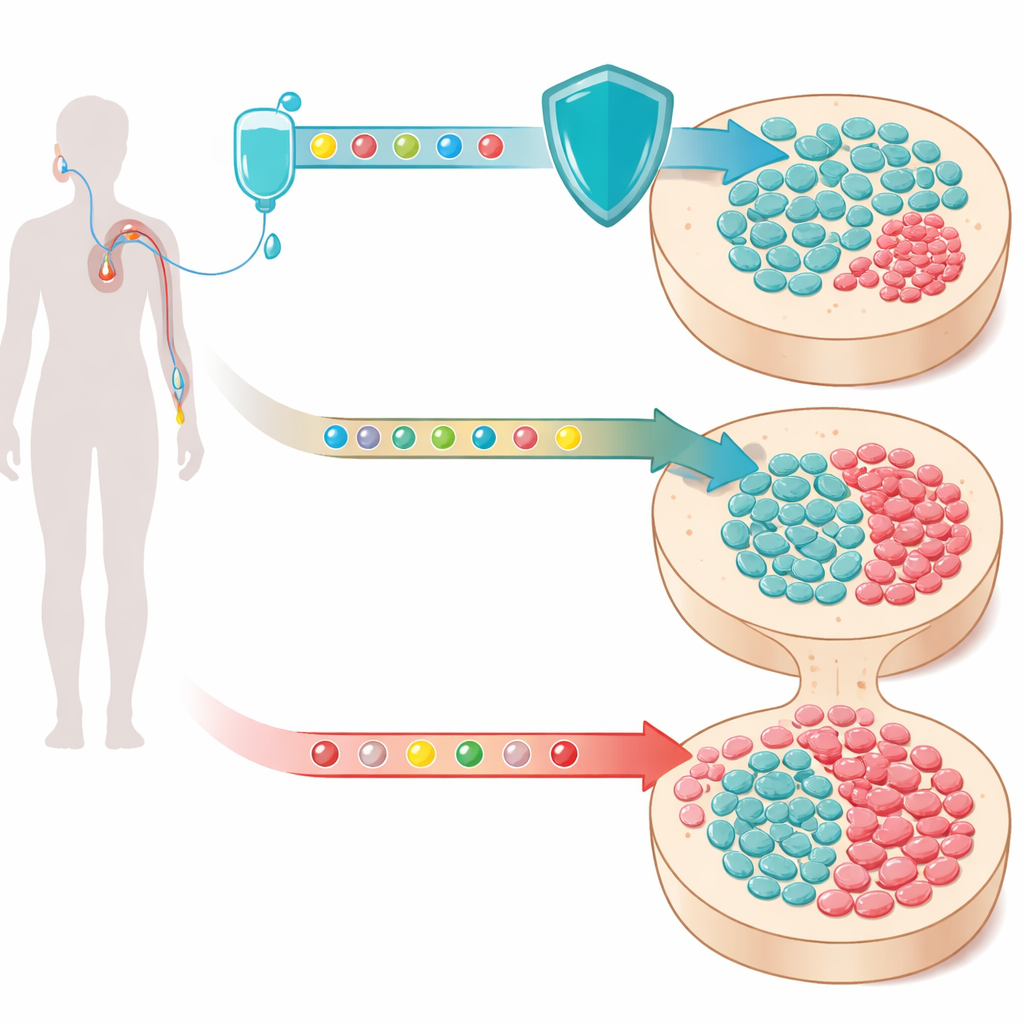
Clones ocultos en la sangre
A medida que envejecemos, nuestras células madre hematopoyéticas acumulan cambios en el ADN. La mayoría de estas células alteradas permanecen inofensivas, pero algunas obtienen una ventaja de crecimiento y empiezan a formar pequeños clones—bolsas de células genéticamente idénticas—que circulan en la sangre. Este fenómeno, llamado hematopoyesis clonal, es sorprendentemente común en adultos mayores. Cuando el gen afectado es TP53 u otros genes de respuesta al daño del ADN, esos clones son especialmente preocupantes: sobreviven al estrés que mata a las células normales y están estrechamente relacionados con neoplasias mieloides relacionadas con la terapia, un grupo de cánceres sanguíneos a menudo fatales que pueden aparecer años después de la quimioterapia.
Pausar las células madre durante la quimioterapia
Los investigadores se centraron en fármacos que bloquean CDK4/6, motores clave que impulsan la división celular. Uno de esos fármacos, trilaciclib, ya está aprobado para reducir la disminución de células sanguíneas en pacientes que reciben ciertos tratamientos para el cáncer de pulmón. Administrado brevemente antes de la quimioterapia, empuja a las células madre y progenitoras de la médula ósea a un estado de reposo. El equipo razonó que si tanto las células sanas como las mutantes con TP53 están menos activas cuando actúa la quimioterapia, los mutantes perderían gran parte de su ventaja habitual de supervivencia, porque menos células—normales o mutantes—estarían en proceso de división justo cuando los fármacos que dañan el ADN son más tóxicos.
Pruebas procedentes de ensayos clínicos y modelos animales
Para poner a prueba esta idea en pacientes reales, el grupo analizó muestras de sangre de cuatro ensayos clínicos aleatorizados en personas que recibían quimioterapia por cáncer de pulmón de células pequeñas, cáncer colorrectal metastásico y cáncer de mama triple negativo. En cada ensayo, los pacientes se asignaron al azar para recibir la quimioterapia estándar con trilaciclib o con placebo. Mediante secuenciación ultrasensible del ADN de las células sanguíneas al inicio del tratamiento y tras varios ciclos, los científicos siguieron cómo cambiaban en tamaño los clones mutantes conocidos a lo largo del tiempo. En todos los ensayos, los clones que portaban mutaciones en genes de respuesta al daño del ADN—especialmente TP53 y PPM1D—se expandieron durante la quimioterapia, pero crecieron considerablemente más despacio en las personas que habían recibido trilaciclib. En promedio, la tasa de crecimiento de estos clones riesgosos se redujo en aproximadamente un tercio, mientras que las mutaciones más rutinarias relacionadas con la edad en otros genes permanecieron en gran medida sin afectarse.
Profundizando en cómo funciona la protección
Dado que el seguimiento de los pacientes aún es relativamente corto, el equipo recurrió a modelos murinos para desentrañar cómo la bloqueación de CDK4/6 remodela la médula ósea durante el tratamiento. Crearon ratones cuyos sistemas sanguíneos contenían una pequeña fracción de células madre con mutación en Trp53, imitando la hematopoyesis clonal humana. Cuando estos ratones recibieron quimioterapia basada en platino sola, las células mutantes superaron rápidamente a sus vecinas normales tanto en sangre como en médula. Pero cuando se administró trilaciclib—o un inhibidor distinto de CDK4/6, palbociclib—poco antes de cada dosis de quimioterapia, esta toma de control mutante quedó casi totalmente bloqueada. La secuenciación de ARN a nivel de célula única mostró en detalle que la inhibición de CDK4/6 empuja a las células madre y progenitoras hacia un estado más tranquilo y menos proliferativo, reduce un programa génico de «stemness» que favorece a las células mutantes de larga vida, orienta el desarrollo lejos de las líneas mieloides y hacia las linfoides, y activa selectivamente vías de muerte celular en las células madre Trp53‑mutantes mientras preserva a las normales.
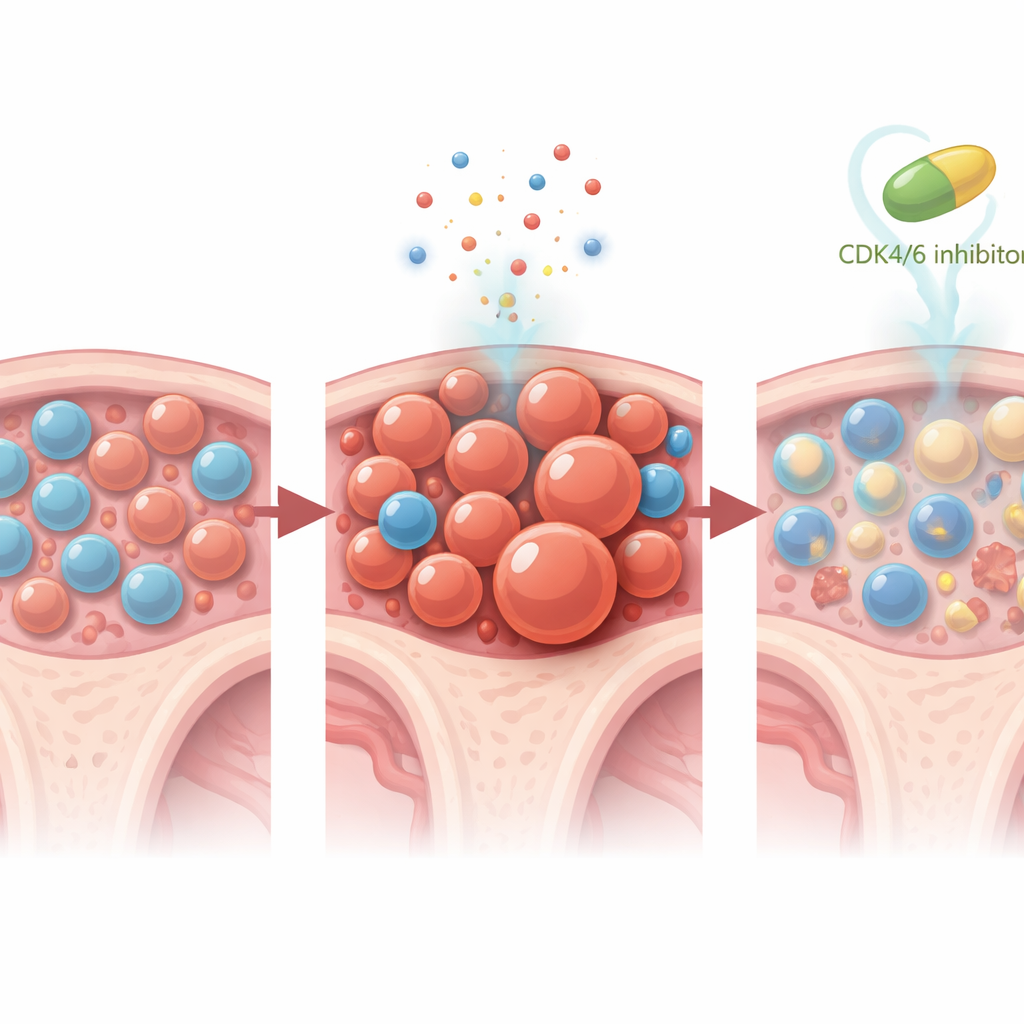
Impacto duradero y direcciones futuras
Un experimento notable en ratones sugirió que incluso un curso corto de inhibición de CDK4/6 puede tener efectos duraderos: dos semanas de trilaciclib administradas alrededor de la quimioterapia previnieron la expansión de clones Trp53‑mutantes durante al menos seis semanas después de finalizar todo el tratamiento. Es importante que los recuentos sanguíneos y la salud general de la médula se mantuvieran aceptables, lo que indica que la estrategia protectora no intercambiaba un tipo de toxicidad por otro. Aunque ninguno de los pacientes en los ensayos desarrolló cáncer sanguíneo durante el seguimiento limitado, la presencia y el crecimiento más lento de clones muy pequeños con mutación en TP53 respaldan la idea de que este es un paso temprano y modificable en el camino hacia la leucemia relacionada con la terapia.
Qué podría significar esto para las personas con cáncer
Para los pacientes que ya albergan clones celulares sanguíneos de alto riesgo, la preocupación ha sido que recibir la quimioterapia necesaria para controlar su tumor sólido también pueda sembrar las bases de una futura leucemia, a menudo intratable. Este trabajo ofrece una prueba de concepto de que inhibidores de CDK4/6 administrados con la sincronía adecuada pueden reducir la ventaja de crecimiento de esos clones peligrosos al proteger brevemente la médula ósea durante la quimioterapia. Aunque serán necesarios estudios clínicos más largos y de mayor tamaño para demostrar que esta estrategia reduce realmente la incidencia de cánceres sanguíneos relacionados con la terapia, apunta hacia un futuro en el que podamos tratar el cáncer primario de forma agresiva y, al mismo tiempo, proteger el sistema formador de sangre frente al daño genético a largo plazo.
Cita: Chan, I.C.C., Zhang, P., Pan, X. et al. CDK4/6 inhibition mitigates chemotherapy-induced expansion of TP53-mutant clonal hematopoiesis. Nat Genet 58, 582–592 (2026). https://doi.org/10.1038/s41588-026-02526-w
Palabras clave: hematopoyesis clonal, mutaciones de TP53, efectos secundarios de la quimioterapia, inhibidores de CDK4/6, leucemia relacionada con la terapia