Clear Sky Science · es
La plasticidad de los linfocitos T inducida por la microbiota permite el control tumoral mediado por el sistema inmune
Cómo los microbios amistosos del intestino podrían ayudar a combatir el cáncer
La inmunoterapia contra el cáncer ha transformado el tratamiento de muchos pacientes, sin embargo solo una fracción ve sus tumores reducirse y mantenerse a raya. Este estudio plantea una pregunta aparentemente simple con grandes implicaciones: ¿pueden bacterias intestinales concretas “adiestrar” a las células inmunitarias de modo que los fármacos que inhiben puntos de control, como la terapia anti–PD‑1, funcionen mejor? Siguiendo el recorrido de las células inmunitarias desde el intestino delgado hasta los tumores en ratones, los autores descubren un vínculo directo y comprobable entre un único microbio intestinal y el control exitoso del tumor.
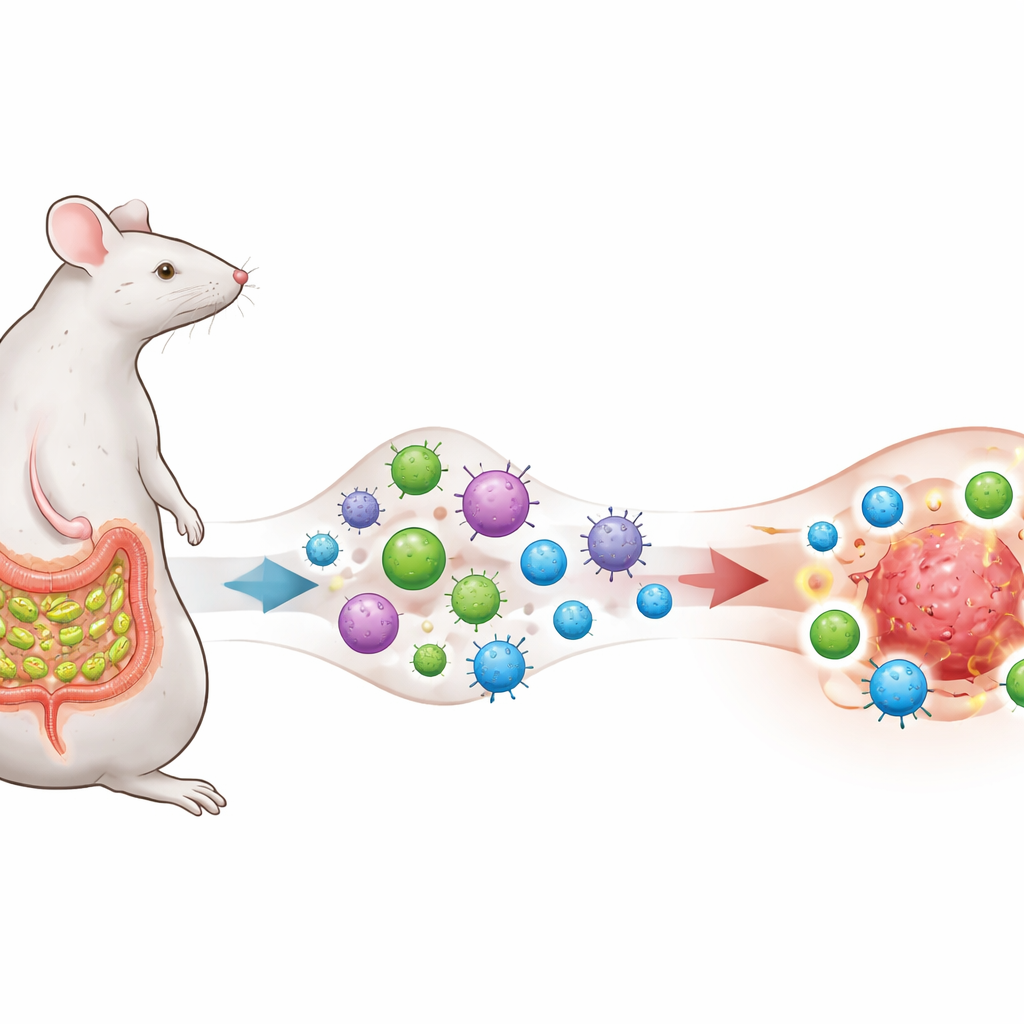
Un microbio que entrena al sistema inmune
Los investigadores se centran en una bacteria intestinal llamada bacterias filamentosas segmentadas (SFB), conocida por vivir cerca del revestimiento del intestino delgado en ratones y por provocar una respuesta fuerte pero normalmente homeostática de células T helper 17 (TH17). Diseñan células de melanoma, pulmón y colon para que muestren un fragmento proteico también presente en SFB, creando una “superposición de antígeno” intencional entre el microbio y los tumores. Los ratones permanecen libres de SFB o son colonizados por ella, y todos reciben terapia anti–PD‑1, un anticuerpo inhibitor de puntos de control ampliamente usado que busca liberar los frenos sobre las células T.
Las células adiestradas en el intestino convierten tumores fríos en calientes
El tratamiento con anti–PD‑1 por sí solo, o la presencia de SFB por sí sola, hace poco para frenar el crecimiento tumoral. Pero cuando los tumores portan el antígeno derivado de SFB y los ratones están colonizados por SFB, el anti–PD‑1 se vuelve de pronto muy eficaz: los tumores se encogen, la supervivencia mejora y los animales supervivientes rechazan una reexposición tumoral posterior sin terapia adicional, lo que indica memoria inmunológica duradera. En estos ratones con éxito, los tumores se llenan de agresivas células CD8 “asesinas” que producen interferón‑γ y otras moléculas tóxicas, mientras que las células T reguladoras supresoras constituyen una proporción menor de la población inmune. En resumen, el entorno local alrededor del cáncer se remodela de relativamente “frío” e indiferente a “caliente” e inflamado.
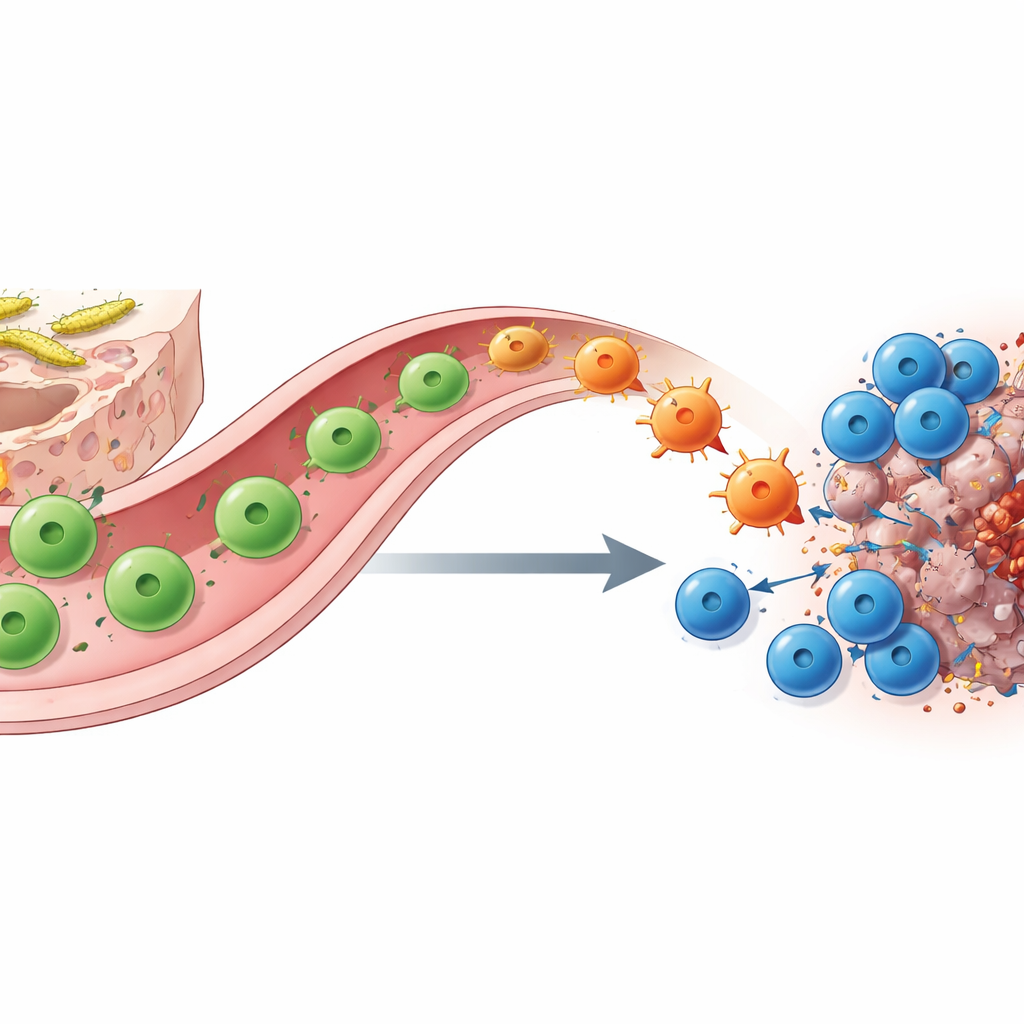
Las células T helper que cambian de forma enlazan el intestino y el tumor
¿Cómo provoca la colonización por SFB este cambio? Usando código de barras molecular, secuenciación de una sola célula y trazado genético ingenioso, los autores muestran que los protagonistas clave son las células T CD4 helper específicas para SFB. En el intestino delgado estas células comienzan como células TH17 que apoyan la función de barrera y normalmente producen la molécula IL‑17A. Cuando encuentran el antígeno correspondiente en un tumor bajo bloqueo de puntos de control, migran del intestino al sitio canceroso y se “redispecializan” en células de tipo TH1 que en su lugar secretan grandes cantidades de interferón‑γ y TNF. Estas células convertidas, las “ex‑TH17”, potencian la presentación de antígeno y secretan atractores químicos que reclutan y activan a las células CD8 asesinas. Eliminando ya sean las células helper o las asesinas, o suprimiendo genéticamente a las células de la línea IL‑17A que sirven como precursores, se anula en gran medida el beneficio del anti–PD‑1, subrayando su colaboración.
No todos los microbios dan instrucciones útiles
Para comprobar si cualquier bacteria intestinal con antígenos solapados serviría, el equipo repite el experimento con otro comensal, Helicobacter hepaticus. Este organismo también induce fuertes respuestas de células T pero expande predominantemente células de tipo regulador que atenúan la inflamación. Cuando los tumores se diseñan para mostrar un antígeno de H. hepaticus y los ratones son colonizados por esta bacteria, la terapia anti–PD‑1 no mejora. Aunque muchas células helper específicas de H. hepaticus viajan al tumor, conservan un carácter regulador y producen poco interferón‑γ, sin lograr energizar a las células asesinas. Este contraste muestra que la calidad y la plasticidad de los programas de las células T inducidos por microbios —no solo la coincidencia de antígeno— determinan si la microbiota ayudará o entorpecerá la inmunoterapia contra el cáncer.
Qué podría significar esto para la atención del cáncer en el futuro
En conjunto, el trabajo ofrece una prueba directa en animales de que una bacteria intestinal definida puede preentrenar células T helper en el intestino, enviarlas a tumores que comparten antígenos y, bajo bloqueo de puntos de control, hacer que cambien de roles para convertirse en potentes células antitumorales. Al aclarar este circuito intestino‑tumor, el estudio sugiere que microbios cuidadosamente elegidos o diseñados podrían algún día usarse junto con la inmunoterapia para convertir los tumores de más pacientes en blancos inflamos y tratables —siempre que esos microbios induzcan el tipo correcto de respuesta de células T flexible y proinflamatoria en lugar de una respuesta calmante y reguladora.
Cita: Najar, T.A., Hao, Y., Hao, Y. et al. Microbiota-induced T cell plasticity enables immune-mediated tumour control. Nature 651, 201–210 (2026). https://doi.org/10.1038/s41586-025-09913-z
Palabras clave: microbiota intestinal, inmunoterapia contra el cáncer, plasticidad de los linfocitos T, bloqueo de puntos de control, microambiente tumoral