Clear Sky Science · es
Vesículas biomiméticas diseñadas a partir de células tumorales modificadas actúan como vacunas personalizadas para la inmunoterapia tras la cirugía
Convertir los restos tumorales en una segunda línea de defensa
Para muchas personas con tumores sólidos, la cirugía es solo la primera ronda en una larga batalla. Incluso cuando se extrae la mayor parte de un tumor, pequeños grupos de células cancerosas pueden escapar y más tarde dar lugar a metástasis mortales. Este estudio explora una forma ingeniosa de convertir las propias células tumorales del paciente en una vacuna personalizada, diseñada para rastrear esos restos tras la cirugía y ayudar al sistema inmunitario a evitar la reaparición del cáncer.
Por qué es tan difícil eliminar las células cancerosas residuales
Los tratamientos estándar tienen problemas con las células que permanecen después de que el cirujano retira la masa tumoral principal. Estas células dispersas a menudo se esconden en órganos distantes y están protegidas frente a fármacos y al ataque inmunitario. Las vacunas inmunológicas existentes intentan entrenar al organismo para reconocer marcadores tumorales usando células inmunitarias especializadas llamadas células dendríticas, pero estas vacunas vivas son difíciles de fabricar, no viajan con eficiencia a los órganos inmunitarios clave y han mostrado beneficios modestos en la clínica. Un reto central es que el cáncer de cada paciente porta una mezcla única de mutaciones, por lo que las vacunas generales suelen pasar por alto dianas importantes.
Un interruptor oculto que hace que las células cancerosas sean más detectables
Los investigadores empezaron buscando interruptores naturales en el sistema inmunitario que mejoren la capacidad de las células para presentar su contenido ante los centinelas inmunitarios. Se centraron en una proteína llamada sintaxina 11, normalmente abundante en células inmunitarias pero escasa en muchos tumores. Al aumentar esta proteína en células de cáncer de mama agresivo de modelos murinos, observaron que las células tumorales comenzaron a comportarse más como centinelas inmunitarios profesionales: mostraban niveles más altos de “etiquetas” moleculares y señales de ayuda en su superficie. En efecto, las células tumorales fueron reprogramadas para revelar más de sus rasgos únicos al sistema inmunitario en lugar de ocultarlos.
Construir diminutos mensajeros inmunológicos imitativos
Con estas células tumorales reprogramadas, el equipo les retiró las membranas externas y las usó para recubrir nanopartículas biodegradables cargadas con un pequeño fármaco estimulador del sistema inmune. El resultado fue un enjambre de burbujas a escala nanométrica, cada una portando la colección completa de marcadores de ese tumor además de señales integradas que activan a los linfocitos T citotóxicos. Cuando se inyectaron bajo la piel de ratones tras la cirugía, estas vesículas viajaron con eficacia a los ganglios linfáticos cercanos, donde se adiestran las células inmunitarias. Allí podían tanto activar directamente a los linfocitos T citotóxicos como ser fagocitadas por centinelas inmunitarios naturales, que a su vez potenciaron la respuesta. Los experimentos mostraron que los linfocitos T expuestos a estas vesículas se multiplicaban con mayor vigor y eran mejores destruyendo células cancerosas que los primados por diseños nanoparticulados más simples.
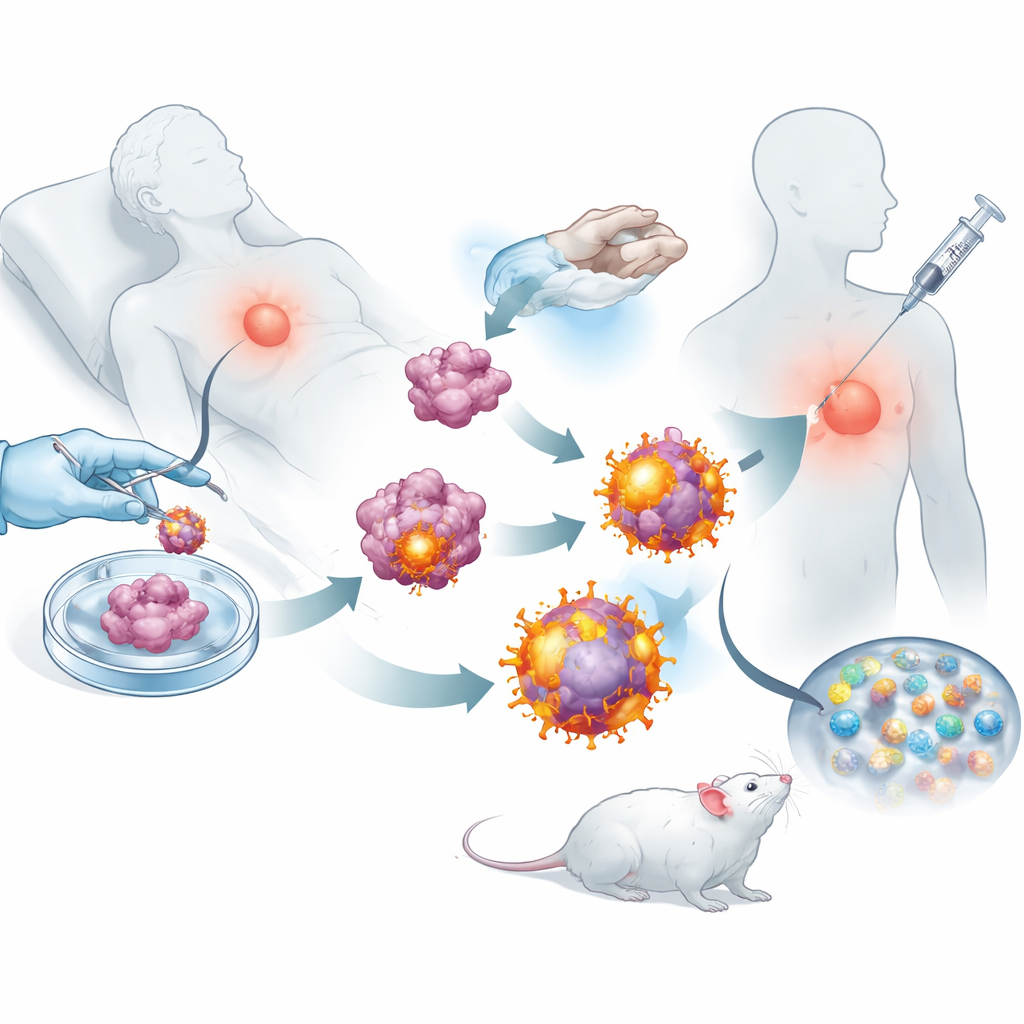
Mantener el cáncer a raya tras la cirugía
Usando varios modelos murinos de cáncer de mama y melanoma, los investigadores probaron si esta vacuna a medida podía realmente cambiar el curso de la enfermedad. En animales donde se había extirpado quirúrgicamente la mayor parte de un tumor mamario, los ratones vacunados desarrollaron recidivas menores y muchas menos metástasis pulmonares que los animales no tratados. Los ganglios linfáticos, el bazo y los tumores de los animales tratados estaban llenos de linfocitos T citotóxicos activos y células de memoria de larga duración, lo que sugiere que el sistema inmunitario había sido tanto despertado como entrenado a largo plazo. Cuando se combinó con un anticuerpo aprobado que bloquea puntos de control y evita que los tumores paralicen a los linfocitos T, la vacuna condujo a un control duradero del tumor y, en muchos ratones, a una regresión completa y supervivencia a largo plazo.
Acelerar un tratamiento personalizado
Un obstáculo para convertir este concepto en una terapia real es el tiempo: los métodos basados en genes para reprogramar células tumorales pueden ser lentos. Para afrontarlo, el equipo cribó compuestos naturales y descubrió deoxipodofilotoxina, una pequeña molécula que eleva rápidamente los niveles de la proteína interruptora clave y de los mismos marcadores de superficie que estimulan el sistema inmune. Con este atajo, construyeron nanopartículas recubiertas con vesículas similares en menos tiempo, preservando su capacidad para suscitar respuestas inmunitarias fuertes y específicas contra el tumor. Las pruebas mostraron que las vacunas fabricadas con este fármaco eran igual de efectivas que las producidas con el método genético, y sus beneficios dependían de reconocer el tipo tumoral correcto en lugar de provocar una toxicidad general contra las células cancerosas.
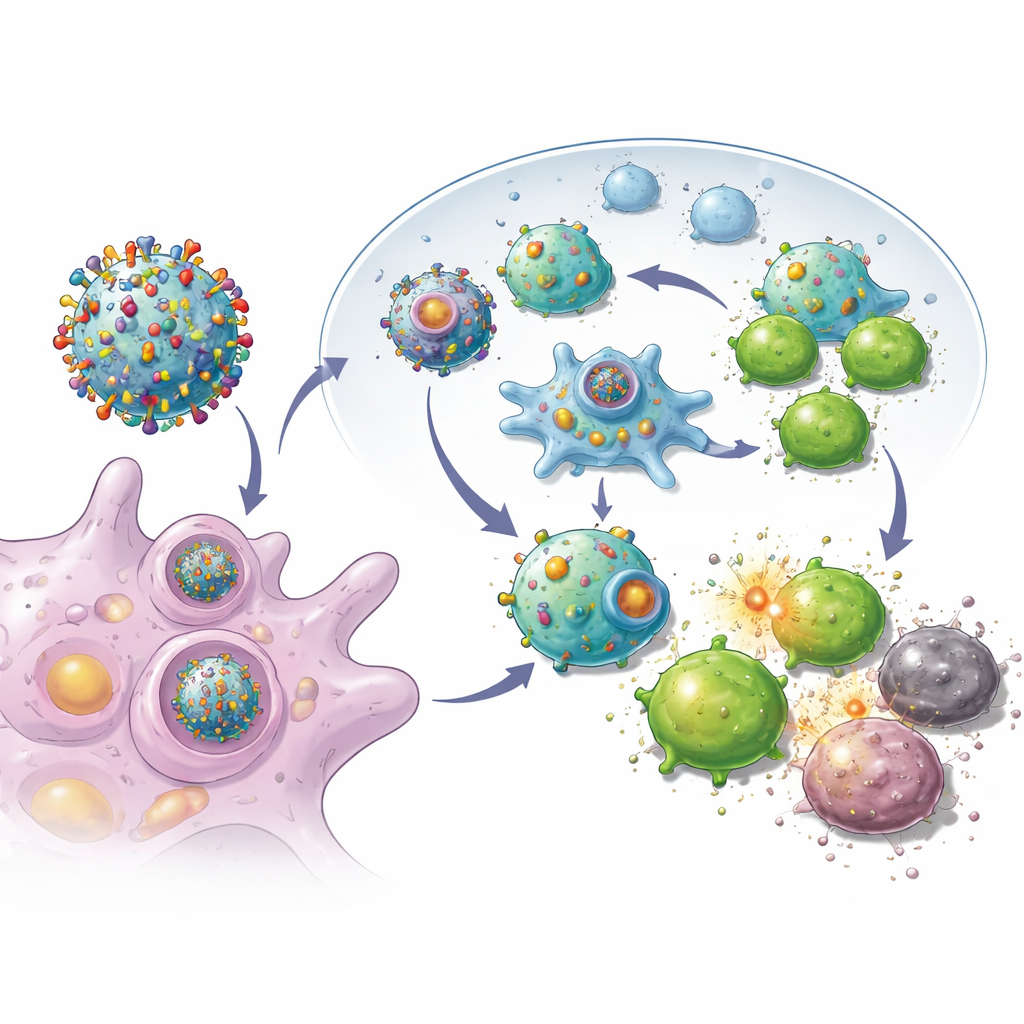
Qué podría significar esto para la futura atención del cáncer
Para un público no especializado, la idea principal es que el propio tumor de un paciente puede ser reconvertido en una pequeña herramienta de entrenamiento para el sistema inmunitario. Al convertir las células cancerosas en fuentes de información rica y personalizada y empaquetar esa información en transportadores nanoscópicos robustos, este enfoque pretende barrer las células que la cirugía deja atrás y evitar que nuevos crecimientos arraiguen. Aunque quedan muchos pasos antes de que tales vacunas puedan ofrecerse de forma rutinaria a las personas —incluida la demostración de seguridad y eficacia en tumores humanos y la creación de cadenas de fabricación fiables— este trabajo dibuja un camino hacia tratamientos posquirúrgicos altamente individualizados que reclutan las defensas del organismo para terminar lo que el cirujano empezó.
Cita: Yu, P., Jin, Z., Meng, L. et al. Biomimetic vesicles engineered from modified tumour cells act as personalized vaccines for post-surgical cancer immunotherapy. Nat. Nanotechnol. 21, 443–454 (2026). https://doi.org/10.1038/s41565-025-02113-w
Palabras clave: vacuna contra el cáncer, inmunoterapia, nanomedicina, tratamiento postoperatorio, oncología personalizada