Clear Sky Science · es
Factores del huésped determinan las alteraciones del microbioma intestinal en la enfermedad renal crónica con mayor fuerza que la función renal
Por qué los microbios intestinales importan para la salud renal
Las personas que viven con enfermedad renal crónica a menudo oyen que sus “números” están empeorando, pero se presta menos atención a otro actor oculto: los billones de microbios en su intestino. Este estudio plantea una pregunta aparentemente simple con grandes implicaciones: ¿los cambios en las bacterias intestinales son impulsados principalmente por la insuficiencia renal en sí, o por factores cotidianos como la dieta, los medicamentos y la velocidad con la que los alimentos se desplazan por el intestino? La respuesta podría redefinir cómo prevenimos la acumulación de toxinas en la sangre y ayudar a los médicos a diseñar tratamientos basados en el estilo de vida más eficaces.
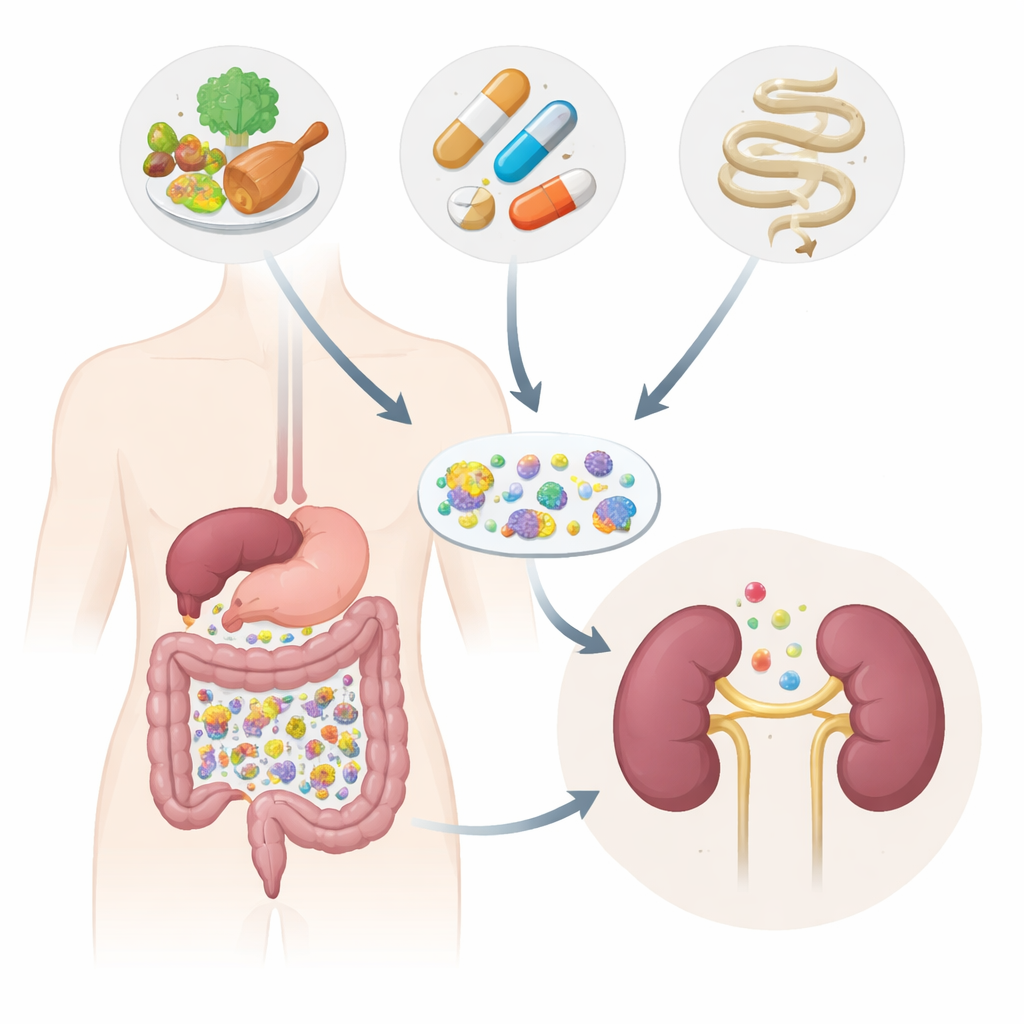
El estudio y quiénes participaron
Los investigadores siguieron a 130 adultos en Bélgica: personas con diferentes estadios de enfermedad renal crónica, un pequeño grupo en diálisis peritoneal y personas sin problemas renales. Recogieron muestras de heces y de sangre, midieron numerosos compuestos sanguíneos y registraron cuidadosamente el uso de medicamentos y signos de inflamación intestinal. En lugar de limitarse a observar las proporciones relativas de microbios, emplearon un enfoque más avanzado que estima el número absoluto de células bacterianas y los genes que portan. También compararon sus resultados con datos de más de 4.000 personas de otros estudios para ver si los supuestos “microbios de la enfermedad renal” realmente se mantienen entre distintos grupos.
La digestión lenta y los fármacos pesan más que la función renal
Una de las señales más claras no procedía de los riñones en absoluto, sino del propio ritmo intestinal. Las personas cuyas heces eran más secas —indicando un tránsito intestinal más lento— tendían a tener microbiomas dominados por bacterias que prosperan con proteínas en lugar de fibras vegetales. Este cambio, llamado transición de una fermentación “amante del azúcar” a una “amante de la proteína”, se asoció con más fuerza al tiempo de tránsito intestinal y a la humedad de las heces que a la tasa de filtración renal. Los medicamentos, como los para la diabetes, los anticoagulantes y ciertos fármacos para el estado de ánimo, también explicaron una fracción considerable de las diferencias en las comunidades intestinales. En otras palabras, la velocidad a la que la comida atraviesa el intestino y las pastillas que toman las personas a menudo importaron más que el grado de funcionamiento de sus riñones.
Un patrón intestinal particular en pacientes en diálisis
Los pacientes en diálisis peritoneal mostraron un ecosistema intestinal particularmente alterado. Tenían mucha más probabilidad de presentar un patrón comunitario conocido por trabajos previos por su relación con la inflamación y el desequilibrio intestinal. Estos pacientes mostraron niveles más altos de calprotectina, un marcador de inflamación intestinal, y menos especies bacterianas diferentes en general. Los hallazgos sugieren que la terapia de reemplazo renal, junto con la elevada carga de medicamentos que suele conllevar, puede empujar al intestino hacia un estado más inflamado y menos diverso, distinto al observado en estadios tempranos de la enfermedad renal.
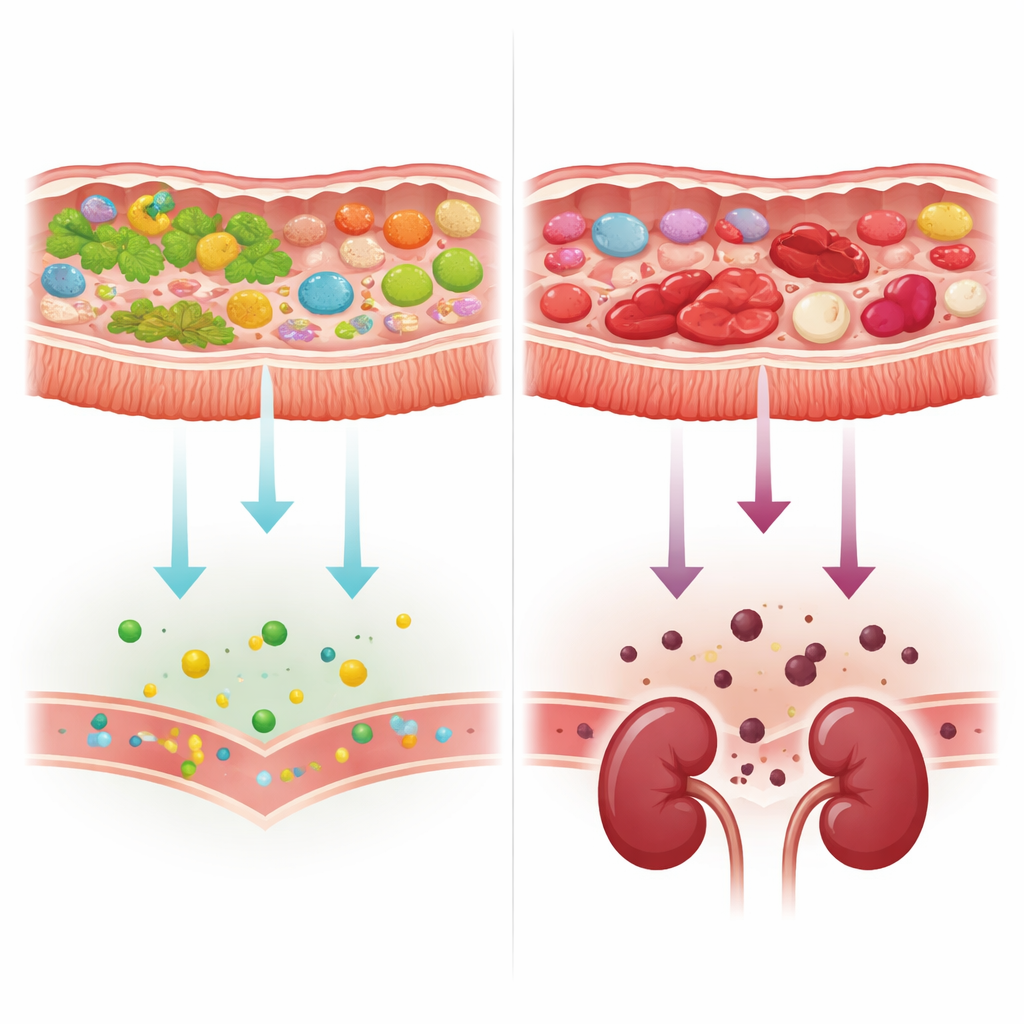
De alimentos vegetales a proteína y producción de toxinas
A medida que la enfermedad renal avanzaba, los genes microbianos presentes en las muestras de heces cambiaron. Los microbios perdieron gradualmente herramientas para descomponer carbohidratos de origen vegetal y mostraron relativamente más maquinaria para manejar componentes y proteínas de origen animal. Al mismo tiempo, los genes implicados en la síntesis de dos precursores intestinales clave de toxinas relacionadas con los riñones —p-cresol e indol— se volvieron más comunes en personas con peor función renal. Un conjunto reducido de bacterias, en particular ciertas cepas de Escherichia coli y una especie de Alistipes, portaba muchos de estos genes, mientras que una especie típicamente beneficiosa, Bifidobacterium adolescentis, era más abundante en personas con mejor función renal y carecía de estas vías productoras de toxinas. Sin embargo, cuando los investigadores tuvieron en cuenta un simple marcador genético de la dieta —el equilibrio de enzimas procesadoras de carbohidratos vinculadas a plantas frente a animales—, la aparente relación entre la función renal y las vías relacionadas con las toxinas desapareció en gran medida, señalando de nuevo a las elecciones alimentarias y a las condiciones intestinales como los principales impulsores.
Replanteando los marcadores del “microbioma renal”
En la última década, muchos estudios pequeños han reportado especies bacterianas específicas como sellos de la enfermedad renal crónica. Cuando este equipo reexaminó sistemáticamente 24 de esos marcadores propuestos en sus propios datos y a través de 11 estudios, la mayoría de las asociaciones no se repitieron de forma fiable. Una vez que controlaron la humedad de las heces y otros factores del huésped, solo tres especies bacterianas permanecieron consistentemente ligadas a la tasa de filtración renal, y ninguna predijo qué pacientes verían una caída más rápida de su función renal durante cuatro años. Esto sugiere que trabajos anteriores pueden haber sobreestimado la importancia de bacterias individuales “malas” o “buenas” al ignorar cuánto está moldeado el microbioma por la dieta, los medicamentos y el tránsito intestinal.
Qué significa esto para los pacientes y la atención
Los autores concluyen que muchos de los cambios intestinales observados en la enfermedad renal crónica no son huellas directas de riñones en fallo, sino efectos secundarios de un tránsito intestinal más lento, dietas alteradas y un alto uso de medicamentos. Estas condiciones favorecen microbios que se alimentan de proteína y producen más precursores de toxinas urémicas, que luego pueden acumularse en la sangre cuando los riñones ya están comprometidos. Para los pacientes, esto significa que las estrategias dirigidas a ablandar las heces, acortar el tiempo de tránsito intestinal y aumentar la ingesta de fibras de origen vegetal podrían ser tan importantes como intentar modificar microbios específicos. En lugar de perseguir un único “microbioma de la enfermedad renal”, la atención futura podría centrarse en restaurar un equilibrio más saludable entre la fermentación de fibra y la degradación de proteína en el intestino, lo que potencialmente reduciría la carga tóxica sobre riñones vulnerables.
Cita: Krukowski, H., Valkenburg, S., Vich Vila, A. et al. Host factors dictate gut microbiome alterations in chronic kidney disease more strongly than kidney function. Nat Microbiol 11, 664–677 (2026). https://doi.org/10.1038/s41564-026-02259-w
Palabras clave: enfermedad renal crónica, microbioma intestinal, tiempo de tránsito intestinal, fibra dietética, toxinas urémicas