Clear Sky Science · es
Adyuvante de vacuna contra el cáncer que potencia la presentación cruzada de antígeno para la expansión de células T y sinergia con anti‑PD‑1
Convertir al sistema inmunitario en un luchador tumoral de precisión
Las vacunas contra el cáncer suelen describirse como un modo de enseñar al sistema inmunitario a reconocer y destruir tumores, pero en la práctica rara vez han cumplido esa promesa. Este estudio explora una nueva forma de “sobrealimentar” esas vacunas para que generen células T citotóxicas más fuertes y duraderas y funcionen mejor en combinación con fármacos inmunoterapéuticos populares como los anti–PD‑1. Para lectores interesados en cómo los tratamientos oncológicos del futuro pueden combinar biológicos, vacunas e ingeniería inmune, este trabajo ofrece un vistazo de cómo podría ser la inmunoterapia de nueva generación, altamente dirigida.
Por qué las vacunas contra el cáncer necesitan mejor apoyo
Las vacunas terapéuticas contra el cáncer no pretenden prevenir la enfermedad, sino tratar a personas que ya tienen tumores elevando respuestas inmunitarias potentes y específicas frente al tumor. Los protagonistas clave son las células T CD8 “asesinas”, que pueden reconocer y destruir células cancerosas que muestran antígenos característicos. Desgraciadamente, los antígenos tumorales estimulan débilmente porque en su mayoría se parecen a versiones alteradas de las propias proteínas del organismo. La exposición continua durante el desarrollo del cáncer también puede dejar a las células T exhaustas o tolerantes, debilitando el efecto de la vacuna. Para superar esto, las vacunas deben combinarse con adyuvantes—componentes auxiliares que estimulan la inmunidad innata, mejoran la presentación de antígenos y construyen una reserva amplia y resistente de células T específicas del tumor.
Un potenciador inmune híbrido construido a partir de dos señales potentes
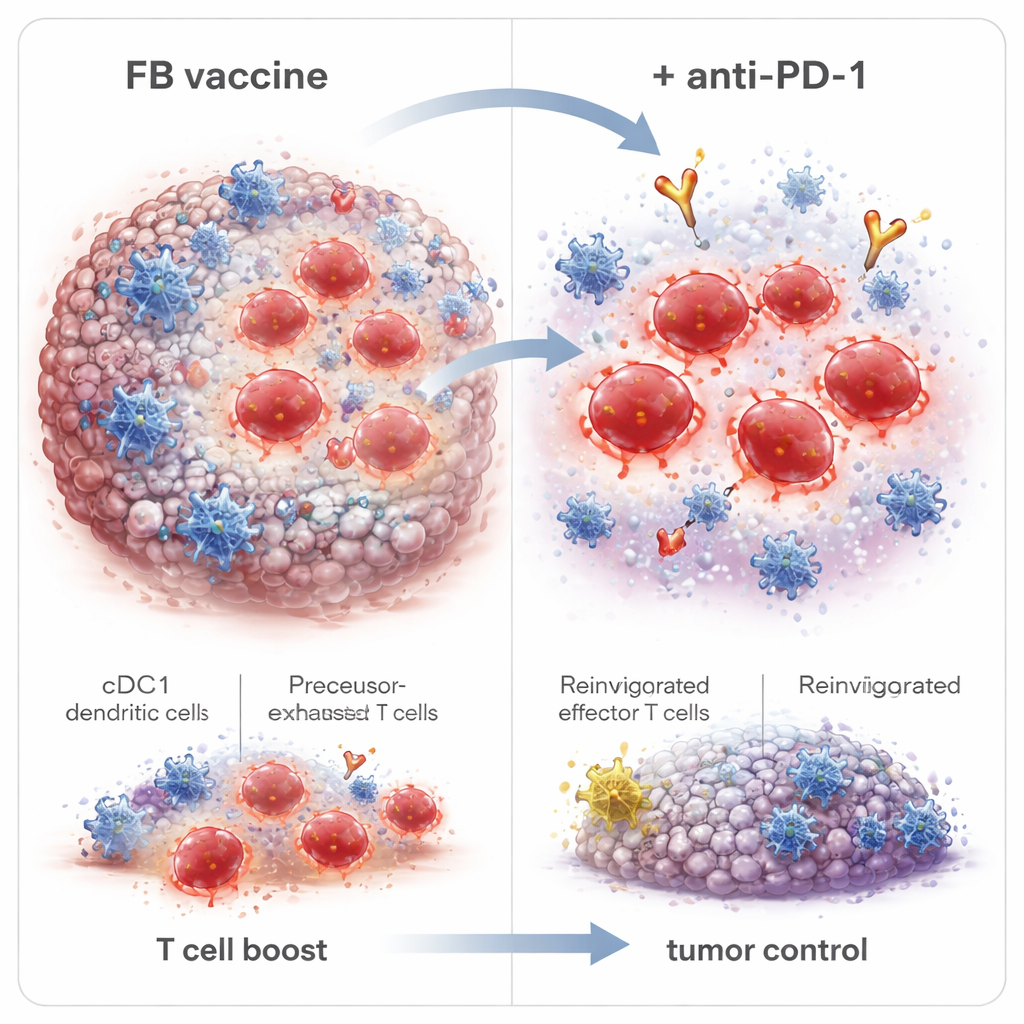
Los investigadores diseñaron un adyuvante híbrido llamado Flt3L‑FlaB, o FB, fusionando dos moléculas estimuladoras del sistema inmunitario en una sola proteína. Una mitad, Flt3L, es un factor de crecimiento natural que expande un grupo especializado de células dendríticas conocido como cDC1. Estas células sobresalen en la “presentación cruzada”: toman fragmentos de material tumoral y los muestran a las células T CD8 de una forma que desencadena respuestas fuertes. La otra mitad, FlaB, es un fragmento de flagelina bacteriana que activa un sensor innato llamado TLR5 y actúa como una potente señal de peligro. Al enlazarlas, los autores pretendían tanto expandir las cDC1 como activar su estado funcional, mejorando cómo se presentan los antígenos tumorales a las células T y prolongando esa estimulación.
Poniendo a prueba el nuevo adyuvante en modelos tumorales
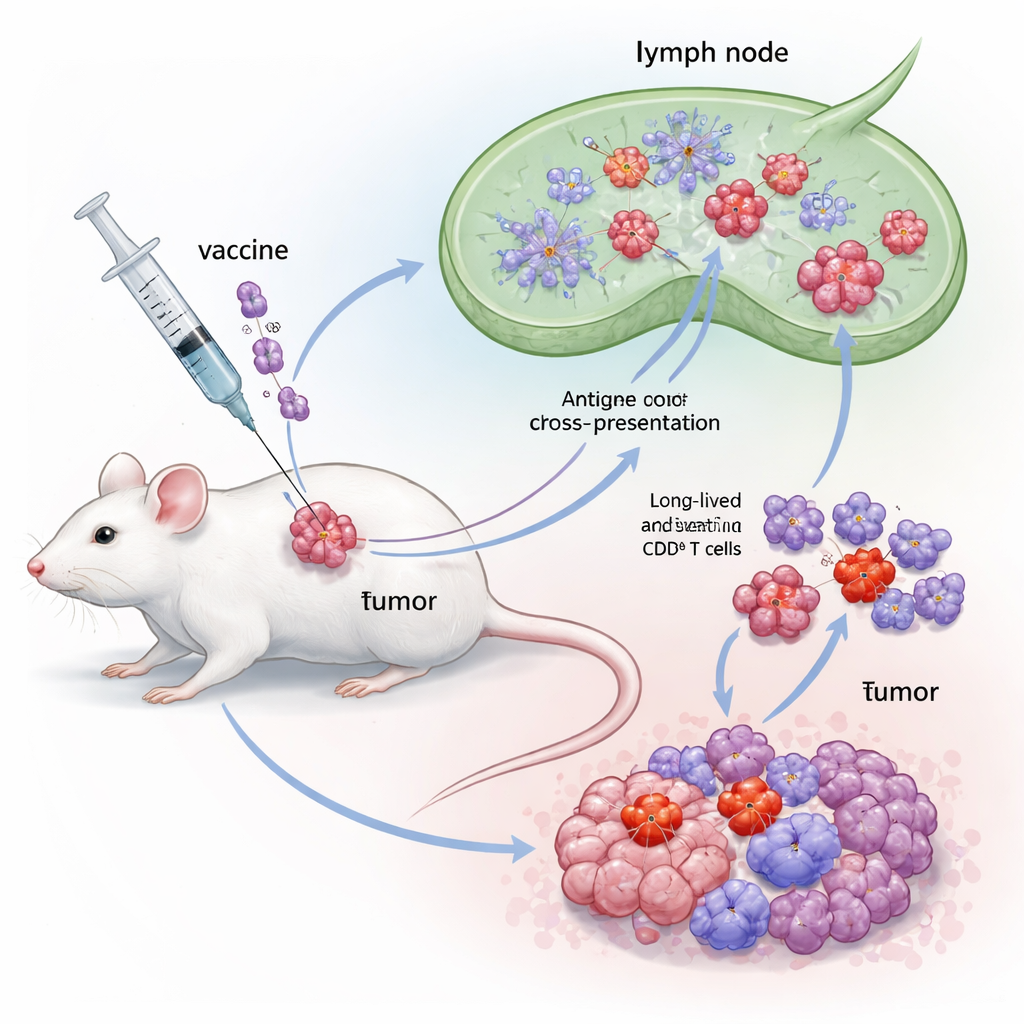
Para evaluar FB, el equipo usó un modelo tumoral de ratón bien establecido basado en células diseñadas para portar proteínas oncogénicas del virus del papiloma humano (VPH). Las ratones recibieron primero un pequeño implante tumoral y luego una vacuna terapéutica que contenía un antígeno E7 del VPH, combinado ya sea con Flt3L solo, FlaB solo o con la nueva fusión FB. Todas las vacunas se administraron cerca del tumor. Mientras que cada adyuvante individual ralentizó algo el crecimiento tumoral, la vacuna con FB destacó: retrasó la progresión tumoral mucho más, prolongó significativamente la supervivencia y dejó una fracción notable de ratones completamente libres de tumor. Los análisis inmunitarios mostraron que la vacunación con FB generó respuestas CD8 específicas de E7 inusualmente fuertes en sangre, ganglios linfáticos y bazo, con altos niveles de interferón‑gamma y una proliferación robusta de células T—evidencia de que la fusión hizo más que sumar simplemente los efectos de sus dos partes.
Construir memoria inmune duradera y un mejor compañero para anti–PD‑1
Indagando más a fondo, los científicos encontraron que FB no solo cambiaba la cantidad de células T CD8, sino también su naturaleza. Aumentó las células efectoras de corta vida que atacan los tumores de inmediato, así como las células precursoras de memoria y las células madre de memoria que pueden persistir y responder de nuevo en el futuro. Importante, FB también expandió un grupo llamado células T precursoras‑exhaustas (Tpex) dentro de los tumores—células que se sitúan en el límite entre la agotación y la plena actividad y que responden particularmente bien a los fármacos anti–PD‑1. Cuando los supervivientes libres de tumor fueron desafiados con dosis más altas de células cancerosas tiempo después de la vacunación, la mayoría resistió la reaparición, mostrando memoria inmune duradera. Bloquear la salida de células inmunitarias desde los ganglios linfáticos eliminó los beneficios de FB, lo que indica que las células T que matan el tumor fueron activadas en esos ganglios por las cDC1 y luego migraron al tumor.
Más fuertes juntos: vacunas más bloqueo de puntos de control
Dado que la terapia anti–PD‑1 funciona mejor cuando ya existe una reserva de células T responsivas, el equipo combinó la vacunación adyuvada con FB con un anticuerpo anti–PD‑1. En el modelo tumoral de VPH, añadir anti–PD‑1 además de la vacunación con FB retrasó aún más el crecimiento tumoral, aumentó el número de ratones que erradicaron completamente sus cánceres y proporcionó protección completa contra un re‑desafío tumoral de dosis muy alta. Ajustar la programación importó: empezar anti–PD‑1 después de la segunda dosis de vacuna en lugar de la primera mejoró modestamente la erradicación completa del tumor, coherente con esperar hasta que las células Tpex se hubieran expandido. El adyuvante FB también mejoró las respuestas a vacunas basadas en péptidos, incluidos neoantígenos tumorales específicos en un modelo de cáncer de colon, lo que sugiere que esta estrategia podría aplicarse ampliamente más allá de las enfermedades relacionadas con el VPH.
Qué podría significar esto para la atención oncológica futura
Para no especialistas, el mensaje clave es que este trabajo refina cómo “enseñar” al sistema inmunitario a combatir el cáncer. Al combinar un factor de crecimiento de células dendríticas con una fuerte señal de peligro en una única proteína estable, el adyuvante FB crea más de las células presentadoras de antígeno adecuadas, les ayuda a mostrar los antígenos tumorales de forma más eficaz y conforma una población de células T asesinas que son potentes ahora y están preparadas para responder luego a la terapia de puntos de control. Aunque estos resultados son en ratones y faltan muchos pasos antes de su uso en personas, el estudio traza una hoja de ruta clara: adyuvantes más inteligentes que orquesten la presentación cruzada y la «stemness» de las células T podrían convertir las vacunas terapéuticas contra el cáncer en un compañero mucho más eficaz para fármacos como anti–PD‑1, potencialmente conduciendo a un control tumoral más profundo y duradero en pacientes.
Cita: Dang, G.C., Loeurng, V., Pa, P. et al. Antigen cross-presentation potentiating cancer vaccine adjuvant for T cell expansion and synergy with anti-PD-1. npj Vaccines 11, 56 (2026). https://doi.org/10.1038/s41541-026-01376-1
Palabras clave: vacunas contra el cáncer, inmunoterapia, células dendríticas, bloqueo de PD-1, tumores relacionados con el VPH